重症超声在重症患者循环管理中的作用
姜 宋,张丽娜
(中南大学湘雅医院 重症医学科,湖南 长沙 410008)
重症超声在重症患者循环管理中的作用
姜 宋,张丽娜
(中南大学湘雅医院 重症医学科,湖南 长沙 410008)
重症超声在重症患者循环管理中有着重要的价值和作用,可以对心脏骤停、急性循环衰竭患者进行快速病因诊断,对重症患者进行重症超声导向的连续、动态循环精细化管理,对全身多个器官的灌注情况进行评估,是重症医生管理重症患者的有力武器。
超声检查;休克;血液灌注

张丽娜,女,医学博士,硕士研究生导师,中南大学湘雅医院重症医学科副主任,中华医学会重症医学分会青年委员,中国重症超声研究组(CCUSG)核心成员。主要研究方向脓毒症的临床与基础研究,重症超声与血流动力学治疗。
重症超声在重症患者中的应用革新了我们对重症患者的诊断治疗流程,成为过去20年里重症医学临床实践的一个重要进展。重症超声是在重症医学理论指导下运用超声技术,针对重症患者进行的问题导向的、多目标整合的动态评估过程,是确定重症治疗,尤其是血流动力学治疗方向及指导精细调整的重要手段[1]。重症超声在重症患者循环管理中的作用涉及到从急性循环衰竭的病因诊断和精细化循环管理的各个方面,本文就从上述两方面对重症超声在重症患者循环管理中的作用进行简要的阐述。
1 重症超声与急性循环衰竭的病因诊断
1.1 帮助快速发现心脏骤停原因 心脏骤停是ICU急性循环功能障碍最严重的情况之一,快速发现导致心脏骤停的可逆性因素并给予针对性治疗是抢救生命的关键,但此时常规的有创血流动力学监测及外出转运检查都受到时间和条件的限制。重症超声可以在最小程度干扰心肺复苏过程下快速鉴别出心包压塞、严重低血容量、严重心功能不全、肺栓塞、主动脉夹层及气胸等几种常见可逆性因素导致的心跳骤停,从而挽救患者生命。例如在患者心脏骤停时,可立即启动心脏骤停超声诊断方案-SESAME方案[2-3]。该方案从肺部开始:首先,排除气胸;其次,按照床旁肺部超声检查(BLUE)方案(呼吸困难的快速筛查方案)检查,可以诊断一半的肺栓塞患者;第三,按照FALLS方案(基于肺部超声的液体管理方案),迅速排除单纯的低血容量情况。以上这些情况都是启动液体复苏过程可能遇到的障碍,但是通过超声检查可以在几秒钟或几分钟内即获得第一手资料。SESAME方案进一步扫描腹部,可以发现创伤导致的大出血,并通过扫描远端股静脉发现另一半非创伤患者肺栓塞。此外,调整合适的窗口可通过观察心包腔的改变诊断心包压塞。
当气胸、低血容量、肺栓塞、心包压塞这4个主要、高发生率的可逆心跳骤停原因均被排除后,在胸外心脏按压的间隙在剑突下窗口(无需中止心脏按压),或者确定存在合适的检查窗口后在胸骨旁窗口(需要移开胸外心脏按压的手)扫描心脏可得到心室颤动、房室阻滞及再次心搏停止的提示。SESAME方案优点在于仅使用一个便携式超声探头即可完成对心跳骤停患者心脏、肺脏、静脉、腹部的快速检查,启动非常快速。所以当患者出现心跳骤停时,建议在不影响胸外心脏按压情况下操作者快速启动并执行心脏骤停超声诊断方案,以期迅速接近病情本质,指导进一步诊疗措施。
1.2 快速鉴定休克的类型 休克是除心脏骤停以外ICU中的另一种重要的急性循环功能衰竭。休克治疗中最关键的就是明确休克类型,重症超声是目前国际公认的首选评估方法。为此,近些年在休克评估中涌现出目标导向经胸心脏超声评估(FATE)[4],SIMPLE[5],重症急会诊超声流程(CCUE)[6],重症超声导向的六步法休克评估[7]等很多实用流程。以六步法休克评估流程为例,其按照血液流体动力学的规律,沿着下腔静脉、右心功能、左心收缩功能和舒张功能、动脉张力、组织灌注而进行,可以全面了解休克患者流量状态、前负荷及容量反应性,心脏功能,外周血管阻力,组织灌注等血流动力学信息,精准指导临床治疗。
1.3 帮助制定急性循环衰竭的治疗决策 在重症患者急性循环衰竭的治疗中,超声更为重要的价值是在评估病因的同时,直接进行了治疗决策的制定,其远远超过评估的本身意义。例如当左室流出道梗阻导致的突发循环功能障碍时,通过常规的血流动力学监测技术无法直接体现其病理生理改变,而不恰当的治疗(如加用血管活性药物)常常导致休克进一步加重,甚至死亡。重症超声是可视化的听诊器,在胸骨旁左心室长轴平面或心尖五腔心平面可直接观察到左室流出道情况,快速诊断出流出道梗阻导致的突发循环障碍,针对性治疗后可快速改善患者血流动力学状态。而当无基础病史患者突发严重循环功能障碍,超声心动图提示右心系统明显扩大,急性肺动脉高压并下肢血管深静脉血栓时,可临床拟诊急性肺动脉栓塞,启动溶栓治疗,为挽救患者生命提供时间窗。当明确心包压塞或者严重心功能不全诊断的同时,即可启动超声引导心包穿刺解除心包压塞等病因治疗或超声引导主动脉内球囊反搏(IABP)放置或体外心肺支持装置(ECMO等)行心脏功能支持治疗。在严重创伤导致的失血性休克患者还可通过超声引导复苏性主动脉内阻断球囊(resuscitative endovascular balloon occlusion of the aorta, REBOA)置入治疗非压缩性躯干出血(noncompressible torso hemorrhage, NCTH)患者,为行进一步处理赢得宝贵时间等[8]。
2 重症超声导向的循环精细化管理
重症患者的治疗特色首先体现在病情急,需要快速明确病因,找到治疗方向;其次就应该重点关注在明确病因后如何兼顾整体与局部,器官与器官间的平衡治疗,实现精细化管理治疗策略。重症超声在循环精细化管理上也有着非常重要作用,主要体现在精细的血流动力学评估和器官灌注评估环节。
2.1 重症超声导向的精细血流动力学信息评估 当患者快速扩容后,心输出量无明显增长,那么问题的根本环节在哪里?是右心功能不全,还是肺动脉压力增高,亦或是左心舒张和(或)收缩功能不全?期间每一个环节都可能导致相同的结果表现,但针对异常环节的不同,治疗方案可能完全不同,因此全面评估,明确具体环节位点非常重要。下面就以肺动脉压力和左心室充盈压力评估两个最常被重症医生忽视的环节为例说明重症超声在精细血流动力学评估中的作用。
肺动脉收缩压力是重症患者循环血流评估的重要环节。肺动脉收缩压增高>30 mmHg(1 mmHg=0.133 kPa)提示存在肺高压。肺高压的超声表现包括右心房和(或)右心室增大、左心室受压呈“D”字形(偏心指数>1)、肺动脉增宽(肺动脉主干直径≥28 mm)、三尖瓣大量反流,肺动脉瓣反流、肺动脉收缩压力测量增高(图1)。在没有右心室流出道梗阻和肺动脉狭窄情况下,通过三尖瓣反流压力和右心房压可定量评估肺动脉收缩压诊断肺高压。以往的循环管理策略常常认为肺高压患者需要大量补充液体维持心脏灌注。而实际上液体治疗的决策需要结合肺动脉收缩压力的高低以及其对左心功能的影响而制定。当肺动脉收缩压力明显增高,收缩和舒张期左心室均明显受压时,盲目的补液治疗可能带来致命性后果。同时根据肺动脉收缩压力测定、左心舒张功能评价、肺部超声、血管超声以及临床病史和资料等还可以帮助我们区别肺高压的病因,如各种类型的肺动脉高压[动脉性肺动脉高压、缺氧和(或)肺部疾病引起的肺动脉高压、慢性血栓栓塞性肺动脉高压、多种机制和(或)不明机制引起的肺动脉高压]和肺静脉高压(常见如左心疾病所致肺高压),从而制定出病因导向的治疗策略。

图1 肺高压的超声表现 a.左心室受压呈“D”字形;b.右心房、右心室增大伴三尖瓣反流患者,三尖瓣最大反流速测量4.0 m/s
左心室充盈压力评估是左心舒张功能评估的重要组成部分(具体指标详见图2[9])。2016年美国超声心动图学会和欧洲心血管影像学会(ASE/EACVI)超声心动图评估左心室舒张功能指南从临床实用性角度简化了评估方法,用四个变量即二尖瓣环e'(间隔<7 cm/s,侧壁<10 cm/s)、平均E/e'>14、左心房最大容积指数>34 ml/m2、TR峰值流速>2.8 m/s评估患者舒张功能具有较好的敏感性和特异性[9]。舒张功能不全在重症患者具有较高的发生率,舒张功能不全患者容量耐受性差,容量治疗空间小,容量反应性极有可能在容量治疗后短期内发生逆转,因此了解舒张功能对容量治疗决策具有重要意义。同时在脱机困难患者管理中左心室充盈压力评估也具有重要意义,可帮助了解脱机困难原因、制定呼吸循环管理策略。由此可见,以血液流动方向为指引的重症超声评估涉及重症患者急性循环衰竭的具体问题环节,从而达到进行精细化循环管理目标。
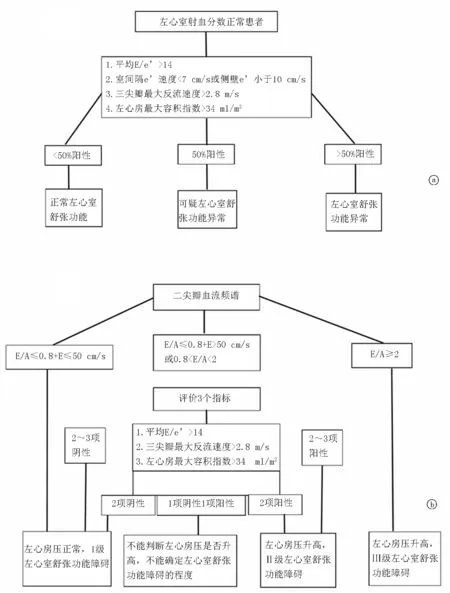
图2 超声心动图评估左心室舒张功能 a.左心室收缩功能正常时诊断左心室舒张功能障碍的流程图;b.左心室收缩功能异常时评价左心房充盈压及左心室舒张功能障碍程度分级的流程图(翻译自《2016年ASE/EACVI超声心动图评估左心室舒张功能指南》)
2.2 重症超声与循环障碍患者的器官功能保护 重症患者循环障碍时受累的不仅有循环功能,还常常累及肺、肾、脑、胃肠等其他器官。不恰当的血流动力学治疗决策可能加重各个脏器的损伤。器官与器官之间存在着相互影响,这就要求动态监测,兼顾整体与局部的平衡协调。器官灌注导向的血流动力学治疗在维持患者整体和局部的平衡中有重要意义,重症超声在器官灌注评估中也发挥了重要作用。
重症超声可实现从头到脚的血流评估,帮助临床应用实现器官功能导向的血流动力学管理。肺部超声通过监测肺部不同部位A线、B线数量可半定量肺水含量,其准确性与PiCCO监测有较好的一致性,在临床上已经得到认可[10]。在重症患者液体治疗过程中,如果患者肺超监测下肺水含量没有变化甚至改善,说明液体治疗改善大循环的同时也改善了肺灌注,而当液体治疗进行过程中,肺部超声B线明显增多,提示肺通透性增加,肺灌注可能会进一步变差,此时就可能需要在液体治疗和呼吸治疗上做出最适合患者的调整。近年来,重症超声监测下的肾抵抗指数被认为是能够快捷,动态反映肾脏灌注情况有前途的指标。临床越来越多研究发现应用肾抵抗指数可以反映肾灌注情况指导液体治疗和维持理想血压水平[11-12]。同时,随着技术和经验的累积,还可以结合肾脏造影、肾脏能量多普勒及动态超声技术,进行综合动态监测肾脏灌注,指导重症患者血流动力学治疗。
颅脑灌注导向的血流动力学治疗也越来越受到临床重视。有流行病学研究提示脓毒症患者脑病的发生与循环改变密切相关,酸中毒和高乳酸患者脑病发生率增加[13]。脓毒症患者脑血流评估研究中发现合并脑病患者的大脑中动脉血流频谱搏动指数增高,脑血管调节能力指数的改变可预测脓毒症脑病的发生[14]。如何在临床中监测脑循环血流动力学,做到脑灌注导向的循环管理成为关注重点。重症超声在颅脑血流动力学评估中具有重要价值。首先从结构上可以通过观察中线位移、测量视神经鞘直径定性反映颅内压[15](图3);其次可以通过经颅多普勒/经颅彩色多普勒(TCD/TCCD)监测颅内动脉血流速度和脑灌注指数,结合颅脑动脉血流频谱形态、压颈试验和二氧化碳改变对血流速度的影响间接了解颅内压力、脑灌注情况和脑血流调节功能,从而寻找出对于颅脑灌注最佳的血压水平和容量状态。

图3 超声测量视神经鞘直径 视神经鞘直径在球后3 mm进行测量,一般认为>5 mm,提示颅内压增高
综上所述,重症超声在重症患者的循环管理中可快速缩小急性循环功能衰竭患者鉴别诊断范围,同时可以全面了解血流动力学信息以及治疗干预效果,是循环血流动力学不稳定患者初始和连续评估的重要手段。同时,重症超声是"全身超声",它使各个组织器官血流灌注的床旁实时无创评估成为可能,助力重症患者的循环精细化管理。总之,重症超声在重症患者循环管理中具有重要的价值和作用,是重症医生管理重症患者的有力武器。
[1] 刘大为,王小亭,张宏民,等. 重症血流动力学治疗----北京共识[J]. 中华内科杂志,2015,54(3):248-271.
[2] Lichtenstein DA. How can the use of lung ultrasound in cardiac arrest make ultrasound a holistic discipline. The example of the SESAME-protocol[J]. Med Ultrason,2014,16(3):252-255.
[3] Lichtenstein DA, Malbrain ML. Critical care ultrasound in cardiac arrest. Technological requirements for performing the SESAME-protocol--a holistic approach[J]. Anaesthesiol Intensive Ther,2015,47(5):471-481.
[4] 王小亭, 刘大为, 张宏民, 等. 扩展的目标导向超声心动图方案对感染性休克患者的影响 [J]. 中华医学杂志,2011,91(27): 1879-1883.
[5] Mok KL. Make it SIMPLE: enhanced shock management by focused cardiac ultrasound[J]. J Intensive Care,2016, 4:51.
[6] Wang X, Liu D, He H, et al.Using critical care chest ultrasonic examination in emergency consultation: a pilot study[J].Ultrasound Med Biol,2015,41(2):401-406.
[7] 张丽娜, 张宏民, 王小亭, 等. 精准休克治疗:要重视重症超声导向的六步法休克评估流程 [J]. 中华医学杂志,2016,96( 29 ): 2289-2291.
[8] Adamski J. Management of Intra-Abdominal Hemorrhagic Shock Using REBOA[J]. J Emerg Nurs,2016,42(3):287-288.
[9] Nagueh S, Smiseth OA, Appleton CP, et al.Recommendations for the evaluation of left ventricular diastolic function by echocardiography: an ipdate from the American Society of Echocardiography and the European Association of Cardiovascular Imaging[J]. J Am Soc Echocardiogr,2016,29(4):277-314.
[10] Lichtenstein D, Karakitsos D. Integrating lung ultrasound in the hemodynamic evaluation of acute circulatory failure (the fluid administration limited by lung sonography protocol) [J]. J Crit Care,2012,27(5): e11-19.
[11] Schnell D,Camous L,Guyomarc HS,et al. Renal perfusion assessment by renal Doppler during fluid challenge in sepsis[J]. Crit Care Med,2013,41(7):1214-1220.
[12] 陈秀凯,立锋,王小亭,等. 能量多普勒超声对急性肾损伤的评估价值[J]. 中华医学杂志,2012,92(47):3354-3357.
[13] Zhang LN, Wang XT, Ai YH, et al. Epidemiological features and risk factors of sepsis-associated encephalopathy in intensive care unit patients: 2008-2011[J]. Chin Med J (Engl), 2012,125(5):828-831.
[14] Pierrakos C, Attou R, Decorte L, et al. Transcranial Doppler to assess sepsis-associated encephalopathy in critically ill patients[J]. BMC Anesthesiol,2014,14:45.
[15] Salahuddin N, Mohamed A, Alharbi N, et al. The incidence of increased ICP in ICU patients with non-traumatic coma as diagnosed by ONSD and CT: a prospective cohort study[J]. BMC Anesthesiol,2016,16(1):106.
Critical ultrasound in circulation management of critical ill patients
Jiang Song, Zhang Lina
DepartmentofCriticalCareMedicine,XiangyaHospitalofCentralSouthUniversity,Changsha410008,China
ZhangLina,Email:zln7095@163.com
The critical ultrasound plays a key role and is of great value in circulation management in ICU. The critical ultrasound can rapidly diagnose the causes of cardiac arrest and acute circulatory failure, and conduct continuous, dynamic and refined ultrasound-guided circulation management, and assess multiple organ perfusion. Critical care specialists can make the critical ultrasound as a powerful tool for management of critically ill patients.
ultrasonography;shock; hemoperfusion
张丽娜,Email: zln7095@163.com
R541
A
1004-583X(2017)05-0384-04
10.3969/j.issn.1004-583X.2017.05.002
2017-04-06 编辑:武峪峰

