PICU心搏骤停患儿心肺复苏失败的相关因素分析
周 觉,陈之力
(温州市中心医院,浙江 温州 325000)
PICU心搏骤停患儿心肺复苏失败的相关因素分析
周 觉,陈之力
(温州市中心医院,浙江 温州 325000)
目的 探讨影响儿科重症监护病房(PICU)心搏骤停患儿心肺复苏失败的相关因素。方法 随机选取2013年1月至2016年12月在温州市中心医院儿科重症监护病房住院的心搏骤停患儿90例,对其:①系统相关因素;②心搏骤停出现前的相关因素;③CPR期间的相关因素进行观察,并对相关因素进行分析。结果 全组中有28例(31.11%)心肺复苏失败患儿。入住儿科重症监护病房时间(χ2=5.15)、心搏骤停前有无给予镇静药物(χ2=15.56)、有无进行中心静脉通路(χ2=3.02)、心肺复苏时间(χ2=21.13)、心肺复苏操作时有无进行胸外按压(χ2=4.06)、有无进行正压通气(χ2=8.05)、有无气管插管(χ2=5.03)及补碱(χ2=10.42)因素下,其患儿心肺复苏失败率均存在明显差异(均P<0.05);而心搏骤停出现时间、心搏骤停出现前有无进行机械通气、有无给予镇痛或血管活性药物、有无补钙、有无给予抗心律失常药物及心肺复苏时有无给予肾上腺素因素下,其患儿心肺复苏失败率均无明显差异(均P>0.05);经多因素Logistic回归分析结果表明,心搏骤停前给予镇静药物(OR=12.24)、心肺复苏时间(OR=0.02)、心肺复苏操作时进行胸外按压(OR=0.07)、正压通气(OR=312.05)、补碱(OR=0.02)与心肺复苏失败存在相关关系(均P<0.05)。结论 心肺复苏时间超过30min、心肺复苏操作时进行胸外按压及补碱的心搏骤停患儿出现心肺复苏失败率较高。因此,患儿出现心搏骤停前应给予其镇静药物并在心肺复苏期间应进行正压通气,有助于减少心肺复苏失败率。
儿科重症监护病房;心搏骤停;心肺复苏;影响因素
儿科重症监护病房(pediatric intensive care unit,PICU)中出现心搏骤停的发生率约为4%,而心肺复苏(cardiopulmonary resuscitation,CPR)失败率为30%~57%,且心搏骤停患儿中出院存活率为18%~42%[1-3]。有研究指出系统因素对CPR失败率造成了极大的影响[4-5]。对心搏骤停出现前、进行CPR过程中出现的各种可控制性因素进行分析,进而探讨其影响CPR失败的相关因素,对降低CPR失败率意义重大[6-8]。我国在这方面的研究报道相对较少。因此,本文对90例PICU心搏骤停患儿的临床资料进行分析,探讨影响CPR失败的相关因素,旨在为临床预防或治疗提供一定的实用价值。
1资料与方法
1.1一般资料
随机选取2013年1月至2016年12月在温州市中心医院PICU住院的心搏骤停患儿90例,其中男51例,女39例,年龄为1~11(6.26±2.95)岁,全组共出现心搏骤停事件119次。
1.2研究方法
全组患儿入住PICU后,观察其血氧饱和度及生命体征等症状,均进行心肺常规监测。利用血气生化分析仪对全组患儿体内电解质、酸碱和血气变化等进行常规监测。PICU各病床均配备一台急救车,其中配备不同型号的气管插管、喉镜、面罩、吸引装置、气囊、常规抗心律失常药物及肾上腺素等基本CPR急救药物及物品。若患儿入住期间发生血氧分压明显减少、心搏骤停等情形时,医生当场按照患者的实际情况,对其出现心搏骤停的原因做出早期评估,进行不同程度的CPR治疗手段:通常采用胸外按压、正压通气、气管插管、抗心律失常药物经静脉推注、肾上腺素经静脉推注,进行补钙、补碱或采用血管活性药物治疗等形式。因全组患儿各年龄段的标准心率情况不一,若患儿出现面色异常或心率明显减少时,应及时进行相应干预治疗,较难做出具体相关评估标准,所以本次研究以心搏骤停假定是于本院出现的进行静脉推注肾上腺素或胸外按压的情况,遇患儿出现反复心搏骤停,仅选择第1次心搏骤停事件作为本次研究内容。患儿能够恢复自主循环、脉搏或心率恢复至少30min者视为CPR成功的标志,即为研究终点。
1.3观察指标
①系统相关因素:患儿入住PICU时间、心搏骤停事件出现时间;②心搏骤停出现前的相关因素:有无给予镇静药物、血管活性药物、镇痛药物、有无进行机械通气、有无采取中心静脉通路;③CPR期间的相关因素:有无进行胸外按压、正压通气、气管插管、CPR时间、给予肾上腺素、补钙、补碱、抗心律失常药。
1.4统计学方法

2结果
2.1心搏骤停患儿心肺复苏失败的单因素分析
全组中有28例(31.11%)CPR失败患儿,在入住PICU时间、心搏骤停前有无给予镇静药物、有无进行中心静脉通路、CPR时间、CPR操作时有无进行胸外按压、有无进行正压通气、有无气管插管及补碱等因素中,患儿CPR失败率存在明显差异(均P<0.05),而心搏骤停出现时间、心搏骤停出现前有无进行机械通气、有无给予镇痛或血管活性药物、有无补钙、有无给予抗心律失常药物及CPR时有无给予肾上腺素等因素中,患儿CPR失败率均无明显差异(均P>0.05),见表1。
2.2心搏骤停患儿心肺复苏失败的多因素Logistic回归分析
按照单因素分析结果与临床经验,将入住PICU时间、心搏骤停前有无进行中心静脉通路、有无给予镇静药物、CPR时间、CPR操作时有无进行胸外按压、有无气管插管、有无进行正压通气及补碱作为自变量,建立多因素Logistic回归模型,其分析结果表明,心搏骤停前给予镇静药物、CPR时间、CPR操作时进行胸外按压、正压通气、补碱与CPR失败存在相关关系(均P<0.05),见表2。
表1 心搏骤停患儿CPR失败的单因素分析[n(%)]
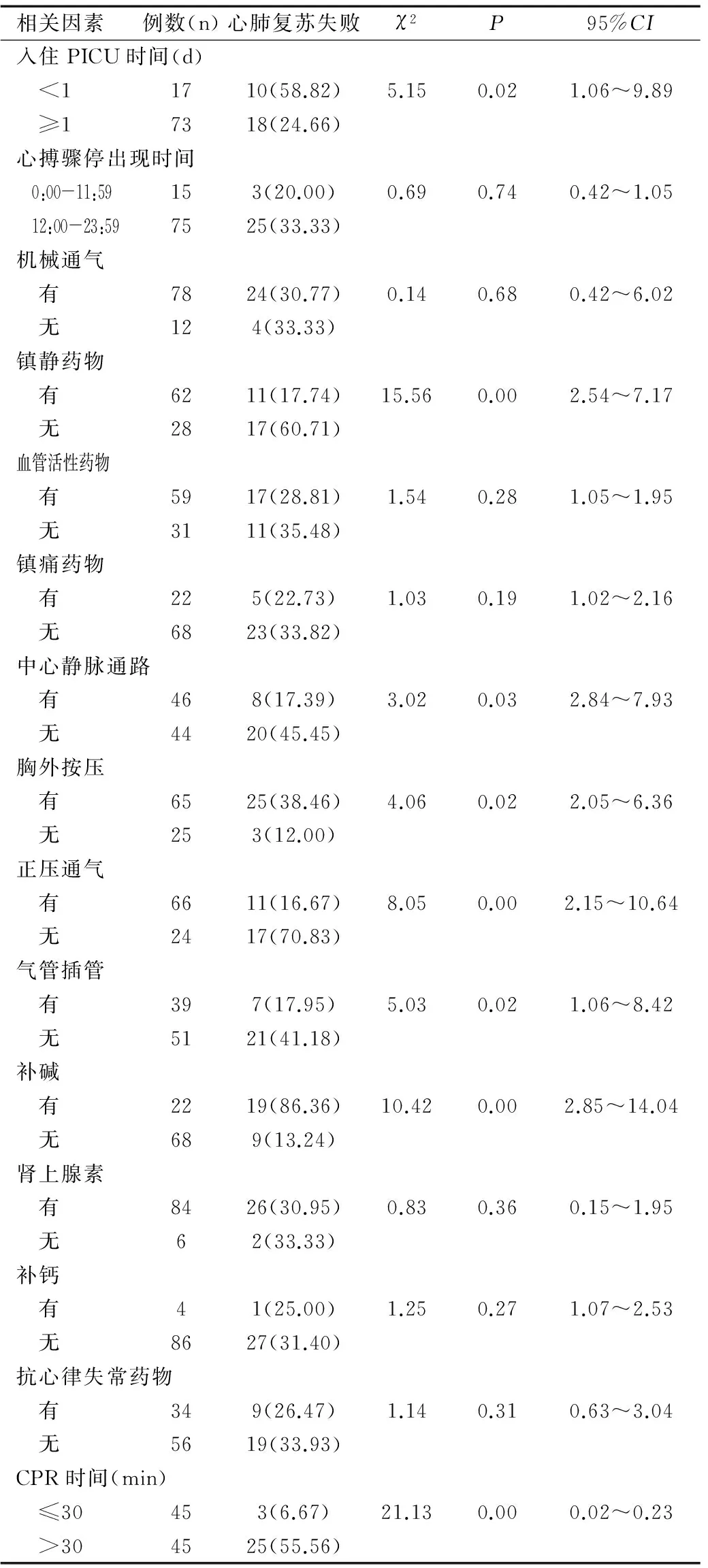
Table 1 Univariate analysis of CPR failure in children with cardiac arrest [n(%)]
3讨论
3.1心搏骤停的系统影响因素
本研究有关心搏骤停的系统影响因素以患儿入住PICU时间、心搏骤停事件出现时间两个指标为主,结果表明入住PICU时间与患儿CPR失败率存在明显差异,其中时间低于1d的患儿CPR失败率明显高于时间在1d或以上的患儿,而从心搏骤停事件出现时间上看,患儿CPR失败率对比均无明显差异。可见,心搏骤停事件出现时间与患儿心肺复苏近期预后未见显著关系,并且应当合理安排患儿入住PICU时间以降低其CPR失败率。
3.2心搏骤停出现前的影响因素
本研究结果发现,心搏骤停前给予镇静药物及中心静脉通路的患儿CPR失败率明显降低。结果表明,给予适当且有效的镇静药物有助于提高心搏骤停患儿进行CPR的近期预后能力。有学者指出,重症患儿在出现心搏骤停后给予适量的镇静药物会增加其机械通气时间,而非重症患儿则起到相反作用[9-10]。本研究中极危重症患儿由于处在昏迷状态的时间相对较长而未给予镇静类药物,可能会影响研究结果,故此,镇静类药物对心搏骤停后进行CPR预后的影响,今后仍需进一步探究和总结。
3.3心肺复苏期间的影响因素
本研究发现,进行胸外按压、正压通气、气管插管、CPR时间及补碱的患儿CPR失败率明显降低,表明有无进行正压通气与CPR成功与否密切相关,而胸外按压则为CPR失败的独立预测因子。因呼吸因素而引起心搏骤停的儿童,对其进行尽早的正压通气能够在短时间内提供一定的呼吸支持,进而有助于降低CPR的失败率,但采取单一胸外按压的CPR措施则不宜应用于患儿中。有研究指出,成人出现心搏骤停通常因心脏因素引起,而儿童则与缺氧、窒息等呼吸因素密切相关[11-13]。本研究于CPR操作期间,按照即时生化血气结果,对代谢性酸中毒较为严重者给予适量的补碱治疗,由此认为心搏骤停合并酸碱平衡明显紊乱的患儿其预后能力较差,极危重症患儿进行内环境稳定的维持显得意义重大。此外,本研究发现CPR时间与其失败率具有回归关系。CPR时间高于30min的患儿出现CPR失败率明显高于时间≤30min的患儿。可见,随着CPR时间的推迟,患儿预后能力更弱,但学者们有关具体的最佳CPR时间尚未形成一致看法,今后仍需做进一步探究。有研究指出,适当增加CPR时间对心搏骤停患儿较为有利[14]。也有学者表示,延长CPR时间能够改善患者存活率[15],但具体最佳时长则未作出解释。
综上所述,CPR时间超过30min、CPR操作时进行胸外按压及补碱的心搏骤停患儿出现CPR失败率较高。因此,患儿出现心搏骤停前应给予镇静药物,并在CPR期间应进行正压通气,有助于减轻CPR失败率。但本次研究尚有不足,因研究的病例数较少,今后仍需扩大病例数以做进一步探究与总结。
[1]Gupta P, Tang X, Gall C M,etal.Epidemiology and outcomes of in-hospital cardiac arrest in critically ill children across hospitals of varied center volume: a multi-center analysis[J].Resuscitation,2014,85(11):1473-1479.
[2]Matos R I, Watson R S, Nadkarni V M,etal.Duration of cardiopulmonary resuscitation and illness category impact survival and neurologic outcomes for in-hospital pediatric cardiac arrests[J].Circulation,2013,127(4):442-451.
[3]Gupta P, Yan K, Chow V,etal.Variability of characteristics and outcomes following cardiopulmonary resuscitation events in diverse ICU settings in a single, tertiary care children’s hospital[J].Pediatr Crit Care Med,2014,15(3):e128-e141.
[4]Hubble M W, Tyson C.Impact of early vasopressor administration on neurological outcomes after prolonged out-of-hospital cardiac arrest[J].Prehosp Disaster Med,2017,1-8[Epub ahead of print].
[5]Lowry A W, Knudson J D, Cabrera A G,etal.Cardiopulmonary resuscitation in hospitalized children with cardiovascular disease:estimated prevalence and outcomes from the kids’ inpatient database[J].Pediatr Crit Care Med,2013,14(3):248-255.
[6]吴军华,邱海燕,吕勤,等.宁波地区儿科重症监护病房感染病原菌分布[J].中国妇幼健康研究,2016,27(3):331-334.
[7]López-Herce J, del Castillo J, Matamoros M,etal.Post return of spontaneous circulation factors associated with mortality in pediatric in-hospital cardiac arrest: a prospective multicenter multinational observational study[J].Crit Care,2014,18(6):607.
[8]Chan P S, Spertus J A.Therapeutic hypothermia after cardiac arrest-reply[J].JAMA,2017,317(6):645.
[9]Lin C Y, Tsai F C, Lee H A,etal.Extracorporeal membrane oxygenation support in post-traumatic cardiopulmonary failure:a 10-year single institutional experience[J].Medicine (Baltimore),2017,96(6):e6067.
[10]黄慧敏,唐雯.儿童心脏骤停的预后及影响因素[J].中国小儿急救医学,2014,21(4):241-243.
[11]张海防,吴起.儿童先心病介入治疗的常见并发症及心律失常类型分析[J].中国妇幼健康研究,2016,27(8):953-955.
[12]Kraft K, Graf M, Karch M,etal.Takotsubo syndrome after cardiopulmonary resuscitation during emergency cesarean delivery[J].Obstet Gynecol,2017,129(3):521-524.
[13]Zhang Z.Echocardiography for patients undergoing extracorporeal cardiopulmonary resuscitation:a primer for intensive care physicians[J].J Intensive Care,2017,5:15.
[14]Kantamineni P, Emani V, Saini A,etal.Cardiopulmonary resuscitation in the hospitalized patient: impact of system-based variables on outcomes in cardiac arrest[J].Am J Med Sci,2014,348(5):377-381.
[15]Lauridsen K G, Schmidt A S, Adelborg K,etal.Organisation of in-hospital cardiac arrest teams-a nationwide study[J].Resuscitation,2015,89:123-128.
[专业责任编辑:孙 新]
Analysis of influencing factors of cardiopulmonary resuscitation failure in children with cardiac arrest in PICU
ZHOU Jue, CHEN Zhi-li
(CentralHospitalofWenzhouCity,ZhejiangWenzhou325000,China)
Objective To analyze the related factors of cardiopulmonary resuscitation (CPR) failure in children with cardiac arrest in pediatric intensive care unit (PICU). Methods Ninety children with cardiac arrest in PICU were randomly selected in Central Hospital of Wenzhou City to observe systematic factors, related factors occurring before cardiac arrest and factors in CPR. Results There were 28 cases (31.11%) showing CPR failure in the whole group. The rate of CPR failure showed significant differences in the duration of PICU (χ2=5.15), sedative drugs used before onset of cardiac arrest (χ2=15.56), giving central venous access (χ2=3.02), duration of CPR (χ2=21.13), exteral chest compressions in CRP (χ2=4.06), positive pressure ventilation (χ2=8.05), tracheal intubation (χ2=5.03) and alkali additives (χ2=10.42) (allP<0.05). But the rate of CPR failure showed no significant differences in the onset time of cardiac arrest, mechanical ventilation before onset of cardiac arrest, analgesics, vasoactive drugs, calcium, antiarrhythmic drugs and phenylephrine during CPR (allP>0.05). Multivariate Logistic regression analysis showed that the sedative drugs used before onset of cardiac arrest (OR=12.24), duration of CPR (OR=0.02), receiving exteral chest compressions (OR=0.07), positive pressure ventilation (OR=312.05) and alkali additives during CPR (OR=0.02) had relationship with CPR failure (allP<0.05). Conclusion The rate of CPR failure will increase in the children with duration of CPR longer than 30 minutes, receiving exteral chest compressions and alkali additives during CPR, so the sedative drugs used before onset of cardiac arrest and receiving positive pressure ventilation during CPR are helpful to reduce the rate of CPR failure.
pediatric intensive care unit (PICU); cardiac arrest; cardiopulmonary resuscitation (CPR); influencing factor
2017-03-13
周 觉(1984-),男,主治医师,硕士,主要从事急危重症抢救工作。
陈之力,副主任医师。
10.3969/j.issn.1673-5293.2017.05.016
R720.597
A
1673-5293(2017)05-0535-03
——心搏骤停的漏诊

