无痛结肠镜下治疗急性阑尾炎22例临床研究*
王丽梅,吴 颖,梁 聪,白俊芳
陕西省第二人民医院消化内科(西安710005)
主题词 阑尾炎/外科学 结肠镜检查 @丙泊酚 麻醉和镇痛 急性病
阑尾炎是外科最常见的急腹症之一,传统治疗方法为阑尾切除术。但部分患者因皮肤瘢痕拒绝行手术治疗,并且据报道阑尾切除术后发现部分标本未有炎症表现。随着消化内科内镜诊疗技术的发展,结肠镜下能直视阑尾内口根据镜下表现明确诊断,并且能镜下进行治疗,取得良好疗效。随着麻醉技术和药物的发展,无痛内镜治疗得到临床广泛应用,可以提高患者耐受度,目前未见有无痛结肠镜下急性阑尾炎治疗的报道,我院现已开展无痛结肠镜下治疗单纯性阑尾炎,临床观察安全有效,现报告如下。
资料和方法
1 一般资料 收集2015年12月至2018年2月入住陕西省第二人民医院消化内科的急性单纯性阑尾炎患者44例。纳入标准:患者临床症状有右下腹痛伴或不伴发热,血常规示白细胞及中性粒细胞升高,查体右下腹阑尾区压痛阳性,完善腹部平片除外消化道穿孔及消化道梗阻,阑尾B超除外阑尾脓肿形成,临床诊断急性单纯性阑尾炎。排除标准:无严重的心脑血管疾病、糖尿病、呼吸系统疾病,无麻醉及结肠镜检查禁忌征。充分告知后签署知情同意书。依据患者治疗方式不同,将其分为两组,其中在消化内科行无痛结肠镜下阑尾炎治疗22例定义为观察组,普外科行传统阑尾切除术22例为对照组。观察组男13例,女8例,年龄17~60岁,平均年龄(30.84±3.89)岁;平均体重(64.12±6.75)kg,平均体重指数(BMI)(22.23±2.35)kg/m2;合并症5例,其中高血压1例,支气管哮喘1例,糖尿病2例;抽烟4例,饮酒3例。对照组男13例,女8例,年龄17~60岁,平均年龄(32.53±4.16)岁;平均体重(62.96±8.25)kg,平均BMI(23.25±2.54)kg/m2;合并症4例,其中高血压2例,慢性阻塞性肺病1例,糖尿病1例;抽烟5例,饮酒2例。两组患者基本资料对比无统计学差异(P>0.05)。
2 治疗方法 观察组患者接受无痛结肠镜下治疗:禁食,结合血常规,B超,腹平片临床诊断急性单纯性阑尾炎,完善术前检查无内镜检查禁忌证,给予口服复方聚乙二醇电解质散清洁肠道。麻醉前检测生命体征,在其平稳时使用异丙酚实施静脉麻醉,具体操作:麻醉方法采取丙泊酚静脉麻醉,左侧卧位,持续低流量吸氧(2~3L/min),静脉注射丙泊酚中/长链脂肪乳注射液1~1.5 mg/kg,待患者入睡,睫毛反射消失后开始肠镜检查和治疗。术中注意生命体征变化,如血氧饱和度<95%者,进行头后仰托下颌处理,通畅患者通气功能;血氧饱和度<90%者,采用人工面罩加压进行辅助呼吸;给予心率<50 bpm的患者0.25mg阿托品,收缩压低于基础值的20%或<90 mmHg者,则注射5 mg麻黄碱,诊治过程中视时间长短及患者反应酌情追加丙泊酚。麻醉期间作常规吸氧、心电、血氧饱和度、心率、血压等生命体征监测,待患者睫毛反射消失后开始行无痛肠镜下治疗。术前准备好监护仪、气管插管简易呼吸器、吸引器及必要的抢救设备和药品。进镜至回盲部,使阑尾内口充分暴露,局部冲洗观察,将造影导管置入阑尾腔内口,通过抽吸方法,清除阑尾腔内积液,内口脓苔及粪石行活检钳钳夹夹除,给予左氧氟沙星冲洗阑尾内口至未有脓液流出。后期合理选择抗生素进行感染预防处理。对照组则用传统急性阑尾炎切除法进行治疗。术后均给予随访。
3 观察指标 密切关注两组患者术前、术中和术后不同时期生命体征,包括收缩压、舒张压、心率及血氧饱和度;记录两组患者术后住院时间、术后肛门排气时间、腹痛缓解时间、平均住院时间及住院费用; 观察两组围术期不良反应发生情况。

结 果
1 两组患者术后基本基本资料对比 见表1。观察组住院费用少于对照组,住院时间、术后肛门排气时间及腹痛缓解时间均低于对照组,差异有统计学意义(P<0.05);观察组及对照组术后均无并发症发生。
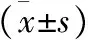
表1 两组患者手术资料对比
2 观察组麻醉后生命体征变化情况 见表2。将术前收缩压、舒张压、心率和血氧饱和度设定为基础值,术中各项生命体征最低值为术中值,术后值为记录患者清醒后各项生命体征值。不同时期生命体征指标间进行单因素方差比较,差异具有统计学意义(P<0.05);且术中各项指标显著低于术前(P<0.05),但术后各项指标均可恢复至术前水平(P>0.05)。观察术中麻醉后各项生命体征均有下降,对比基础值(即术前)差异有统计学意义(P<0.05)。
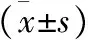
表2 干预组患者麻醉前后生命体征对比
注:与术前比,*P<0.05;与术中比,#P<0.05
讨 论
阑尾炎发作时,阑尾腔极易发生阻塞,腔内的压力升高,若阑尾腔的梗阻长时间不被消除,将会引发腔壁的黏膜细胞水肿,严重者可以出现阑尾壁的坏死、穿孔现象等严重并发症,对患者产生严重的不良反应。通常情况下,患者一旦被确诊,应该第一时间接受传统外科手术治疗。但近年发现阑尾有一定的价值,随着显微外科的发展,自体阑尾在某些管道如输尿管、尿道缺损移植技术中的应用也日益广泛。并且阑尾作为免疫器官,壁内淋巴组织较为丰富,能够与末端回肠淋巴共同产生抗体和淋巴细胞,对于避免病毒感染具有较为满意的效果,并且发现其免疫功能有一定的抗肿瘤潜在作用。因此,保守治疗保留阑尾脏器的完整性有非常重要的临床意义。近年研究发现,结肠镜检查对急性阑尾炎有重要诊断价值,发现部分临床诊断阑尾炎患者结肠镜下表现为溃疡性结肠炎,回盲部粘膜充血糜烂,结肠憩室,结肠肿瘤等。因此镜下能明确急性阑尾炎诊断,急性阑尾炎镜下主要表现为阑尾内口周围黏膜水肿充血、糜烂及溃疡形成,部分由脓性分泌物附着,可见脓性分泌物自阑尾腔内流出,阑尾内口有粪石堵塞等,阑尾周围脓肿时可形成向肠腔内突出的肿块,且有波动感[1]。随着内镜技术的进一步发展,镜下治疗阑尾炎成为可能,2010年刘冰熔教授创新的提出了内镜下治疗急性阑尾炎,并命名为内镜逆行性阑尾炎治疗(Endoscopic retrograde appendicitis therapy,ERAT),临床取得了良好的治疗效果[2]。目前全国各地已有多家医院开展了这项技术。治疗方法上有结肠镜时发现阑尾内口充血红肿,片状糜烂给予局部冲洗促进脓液排出[3];也有医生镜下诊断急性阑尾炎后给予插管至阑尾内口给予反复冲洗达到引流脓液治疗目的,报道效果良好[4-5];刘冰熔教授开创在结肠镜下协助X-ray阑尾造影观察阑尾粪石梗阻位置,逆行插管至阑尾行网篮取石解除梗阻,必要时留置引流管引流脓液[2];也有报道经肠镜检查到达阑尾内口后用导丝进入阑尾,内镜探查并注入少量生理盐水+庆大霉素冲洗,异物直接冲出,部分采用活检钳钳出效果确实[6]。目前此项技术临床初期应用阶段,对于是否需要在X-rays下完成操作,逆行进行阑尾腔内造影是否腔内压力升高引起阑尾穿孔,治疗后是否均需要放置引流管引流等方面无大样本临床资料支持,因此我们此次治疗的单纯性阑尾炎均未行造影剂及X-ray介入,主要给予局部插管阑尾内口后冲洗,钳除粪石。术前行B超及腹部平片检查除外腔内粪石梗阻,阑尾脓肿形成,阑尾穿孔等并发症,镜下明确有阑尾内口急性炎症给予造影导管插入阑尾内口灌洗至未有脓液流出,对于已冲至内口的粪石行异物钳钳夹,最后局部给予左氧氟沙星冲洗。对比结果我们发现相对于外科手术治疗急性单纯性阑尾炎,内镜下治疗减少了住院时间,降低了医疗费用,并且未增加术后并发症,术后随访也未有复发,总体评价内镜下治疗较传统手术治疗有一定优势,并且安全有效,保留了脏器的完整性,体表不留瘢痕,效果确实且并不额外增加费用。
目前内镜下急性阑尾炎有相关临床研究,但未见有无痛结肠镜下相关治疗的报道。我院开展无痛胃肠镜检查以来,已完成无痛胃肠镜上万例,临床经验丰富,并发症少,患者耐受度高,易于接受。其优点在于能帮助患者顺利完成肠镜检查,提高结肠镜治疗成功率,扩大结肠镜检查适应症(不配合的儿童,精神病患者,高血压患者)。普通结肠镜检查,会对肠管造成牵拉,尤其是结肠镜通过几个生理弯曲时,患者常感疼痛难以忍受,甚至引发血管迷走神经反射,出现恶心、出汗、血压降低、心动过缓、皮肤苍白等并发症;进行肠道内治疗时因操作时间延长受检者焦虑恐惧,可使交感一肾上腺髓质系统兴奋性增强,从而导致应激反应发生,大多数受检者难以耐受。无痛肠镜是经静脉注射一种短效麻醉剂的诊疗技术,我们研究所用药物丙泊酚是一种起效快、作用平稳、苏醒快及副反应小的静脉麻醉药,静脉推注即可,且可根据患者的反应间断追加。有研究发现麻醉结肠镜使患者满意度明显提高[7],研究发现给予结肠镜下麻醉处理后,患者术前、术中及术后心率、平均动脉压、呼吸频率及血氧饱和度变化无统计学意义,未发生麻醉意外[8]。沈华等回顾性观察126行无痛结肠镜治疗的老年患者,发现丙泊酚麻醉不会明显的影响老年患者血压、心率、呼吸和血氧饱和度[9]。Akira Horiuchi等的研究也表明异丙酚在老年人结肠镜麻醉中也是安全和可操作的[10]。由此可见,对于易出现并发症的高龄患者,麻醉结肠镜检查也是安全的。在治疗方面应用最广泛的方式即为无痛结肠镜下息肉切除,后者具有麻醉效果满意,安全性好,并发症少等优点,比普通肠镜更舒适、可靠,优越性明显,同时提高了息肉切除术的治疗质量。多项研究发现开展无痛结肠镜检查能帮助老年患者更加顺利完成肠镜检查,提高结肠息肉检出率[11-12]。并且发现可以缩短检查治疗时间[13]。原因可能与开展无痛结肠镜检查后患者耐受性增加、完成全肠道检查比例及息肉检出率提高有关。可见麻醉结肠镜检查不仅是安全可靠的,并且在镜下治疗中也有发挥了更好的辅助作用。我们的研究发现在麻醉结肠镜下进行阑尾炎治疗术,麻醉前,麻醉中及麻醉后患者生命体征(心率、收缩压、舒张压、血氧饱和度)无统计学差异,进一步发现麻醉中各项指标较基础值均有下降,两者比较有统计学差异。研究结果证明麻醉结肠镜检查整个过程中生命体征变化差异不大,麻醉影响下各项指标下降较基础值虽然有差异但均在正常范围内,因此研究证明在麻醉结肠镜下进行阑尾炎治疗也是安全可靠的。
“舒适医疗”是21世纪医学发展的一种趋势。随着麻醉技术的不断发展及无痛结肠镜技术的成熟,无痛肠镜下治疗越来越得到认可。无痛结肠镜技术在整个检查过程中患者处于浅睡眠状态,患者无腹痛、腹胀等现象,同时因麻醉后患者肠蠕动、肠痉挛减少,使医师操作更加顺利[14]。在美国大多数结肠镜检查因腹痛无法完成,麻醉能减轻操作相关的腹痛及不适,目前大部分操作在麻醉下完成[15]。
我们通过研究发现无痛结肠镜下进行急性阑尾炎治疗,术前术中及术后各项生命体征变化差异无统计学意义,安全性好,未出现麻醉意外。并且结肠镜下治疗急性单纯性阑尾炎降低医疗费用,最大限度降低传统手术造成的机体创伤,安全性高,显著改善患者远期生活质量,比普通肠镜更舒适、可靠,优越性明显,值得在临床上推广使用。

