探讨Downs法测试言语识别阈的有效性
梅玲 沈佳丽 杨军
言语识别阈(SRT)是对特定受试者能够正确识别50%扬扬格词时的最小声强值。1989年美国国家标准局(American national standards institute,ANSI)规定健听者使用TDH 40/50耳机测得的SRT正常值为20 dB SPL等于0 dB HL[1]。SRT测试是言语测听的主要项目之一,测试用时较长,临床应用不便。美国言语语言听力协会分别于1979年、1988年发布了SRT的测试方法指南[2,3]。我国国家质量技术监督局分别于1999、2018年发布了言语测听的中华人民共和国国家标准,指导临床言语测听的规范化[4,5],1999年发布的国家标准中SRT的测试方法同ASHA 1988年发布的一致,2018年发布的新版国家标准除1999年标准中SRT的测试方法以外,还介绍了线性内插法、自适应法。Downs法(1996)是在1996年发表的一种新的言语识别阈测试方法[6]。研究发现其是一高效的SRT测试方法[5],但尚未见有中文言语测试材料应用该方法进行SRT测试的研究报道。本文采用中文测试材料比较Downs(1996)法和ASHA(1988)法所测得的言语识别阈值及所需时间,期望为临床提供更高效的言语识别阈测试方法。
1 资料与方法
1.1 测试对象
受试者为104人(208耳)无智力、精神等方面疾患、日常能使用普通话流利交流的成年人,年龄18~65岁,平均年龄40±12周岁。其中男51人,女53人。受试者中102人双耳听阈对称,1人单侧感音神经性听力下降;1人单侧混合性听力下降。依据每耳听力正常与否及听力损失的性质,将受试者分为3组:听力正常组27人共计52耳,其中25人(50耳)双耳听力均正常,2人单耳听力听力正常,另一耳听力下降 ;感音神经性听力下降组66人共计131耳,其中65人(130耳)双耳感音神经性听力下降,1人单耳 感音神经性听力下降;混合性听力下降组13人,共计25耳,其中12人(24耳)双耳混合性听力下降,1人单耳混合性听力下降。入组病例中,单耳感音神经性听力下降1人其感音神经性听力下降耳归于感音神经性听力下降组,听力正常耳仍计入听力正常组;单耳混合性听力下降1人其混合性听力下降耳归于混合性听力下降组,听力正常耳计入听力正常组。
1.2 测试设备
被试均在标准的隔声屏蔽室进行测试,本底噪声≤30 dB(A)。测试使用听力计Astera、中耳分析仪 ZO901。
1.3 测试材料
本研究所用的测试词表来自张华的双音节普通话测听词汇表(mandarin speech test materials,MSTMs)[7]。
1.4 测试方法
纯音听阈按照国家质量技术监督局《G B/T 16403-1996 声学测听方法纯音气导和骨导听阈基本测听法纯音听阈测试标准》[8]进行测试。ASHA(1988)发布的《言语阈值测试指南》[3]测试SRT步骤:①熟悉阶段:用0.5、1、2和4 kHz的PTA加30 dB 播放练习词表,让受试熟悉测试;②确定开始言语级:PTA加30~40 dB开始给声,每一声强播放一个检查项(扬扬格词),10 dB一档降低给声强度,直至受试答错,在这一强度继续测试第二个检查项,直至同一声强下两个检查项都不能答对,在这一强度的基础上增加10 dB作为开始言语级;③SRT测试:每一言语级播放5个检查项,如在开始言语级5个检查项都答对,则5 dB一档降低强度,直至同一声强5个检查项都答错,结束测试。④计算SRT:SRT=开始言语级-正确个数+2。
Downs(1996)法言语识别阈测试步骤:①熟悉阶段:用0.5、1、2和4 kHz的PTA加30 dB播放练习词表,让受试熟悉测试;②确定开始言语级:平均听阈值PTA减30~40 dB或0 dB HL开始给声,每一声强播放一个检查项,10 dB一档增加给声强度,直至被试答对,在这一声强的基础上减去15 dB作为开始言语级;③SRT测试:每一声强播放4个检查项,5 dB步距,直至受试在某一声强答对两个或两个以上,此时的强度即为SRT。若在开始言语级已能答对两个或两个以上,则需降10 dB作为新的开始言语级。
1.5 测试分析过程
所有受试者均先进行耳科体检,然后进行声导抗、纯音听阈测试,每位受试者的两耳均分别用Downs(1996)法以及ASHA(1988)法测试言语识别阈。两次言语识别阈测试间隔10分钟以上,且选用不同的测试词表。根据Hannula等分类方法[9]将听力图的构型分为平坦型、渐降型,陡降型、上升型,U-型、帐篷型。感音神经性听力下降和混合性听力下降受试人群的听力图构型分布情况见表1。比较两种方法所测得的SRT、测试时间的差异以及SRT同PTA之间的一致性。将0.5和1 kHz的平均听阈值记为PTA2、将0.5、1和2 kHz的平均听阈值记为PTA3,将0.5、1、2和4 kHz的平均听阈值记为PTA4。ASHA(1988)法SRT的获得需要后期进行计算,在两种测试方法对比中,只是比较了两种方法SRT测试阶段的耗时,包括确定开始言语级和SRT测试所需的时间,而未将熟悉阶段和SRT阈值的计算耗时纳入计算和比较分析。
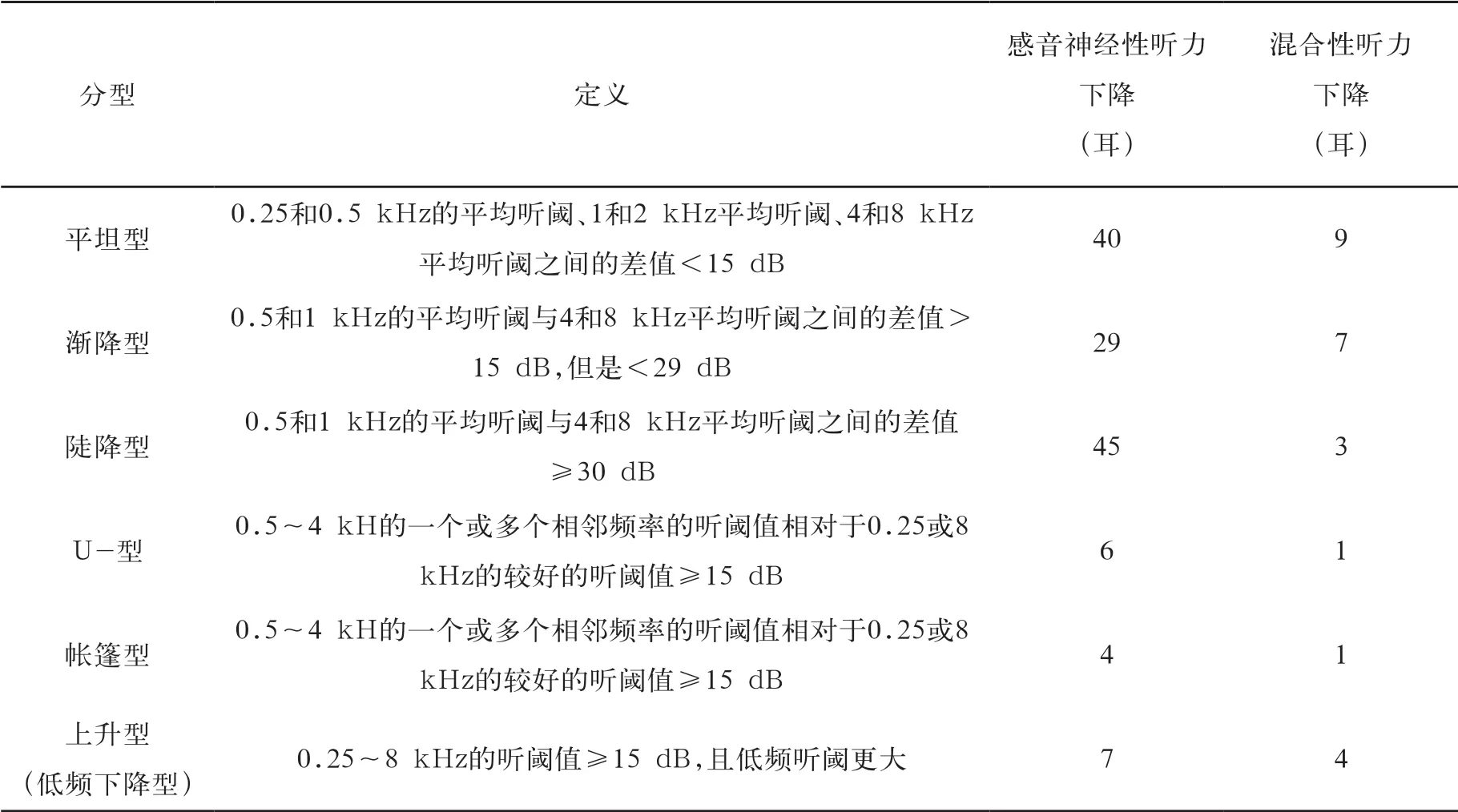
表1 感音神经性听力下降及混合性听力下降听力图构型
1.6 统计学分析
本研究采用SPSS 24.0软件对所有数据进行统计,以P<0.05具有统计学差异。测试参数均进行正态分布和方差齐性检验,若非正态分布、方差不齐,则采用非参数检验;反之,采用t检验。本研究做组内两种方法之间的比较,以P<0.05具有统计学差异。
2 结果
2.1 SRT值和耗时的比较
3组受试人群采用Downs法(1996)与ASHA法(1988)测得的SRT值及耗时见表2,用两种方法测得的SRT差值的均值在1.1~1.4 dB,差异无统计学意义(P>0.05),但3组受试人群采用Downs(1996)法测试SRT所需时间均较ASHA(1988)极显著减少(P<0.01)。
2.2 SRT-PTA的一致性比较
3组受试人群的Downs(1996)法与ASHA(1988)所测得的SRT同PTA的一致性比较结果见表3。Downs(1996)法测得的SRT同PTA的差异在0.06~5.68 dB,ASHA(1988)法所侧得的SRT同PTA的差异在0.6~4.48 dB。正常听力组ASHA(1988)法测得的SRT较PTA2、PTA3、PTA4小1.04~1.93 dB,仅SRT同PTA4之间有极显著差异(P<0.01);Downs(1996)法测得的SRT较PTA2大0.06 dB、比PTA3、PTA4小,差异均无统计学意义(P>0.05)。混合性听力下降组,两种方法测得的SRT与PTA2、PTA3和PTA4之间有显著差异(P<0.05)。感音神经性听力下降组,ASHA法(1988)测得的SRT与PTA2、PTA3的差异均无统计学意义(P>0.05),比PTA4小4.18 dB,具有极显著差异(P<0.01)。Downs法(1996)所测得的SRT比PTA2大,差异不具有统计学意义(P>0.05),比PTA3小,具有显著差异(P<0.05);比PTA4小5.6 dB,有极显著差异(P<0.01)一致。

表2 Downs(1996)法和ASHA(1988)法测得的SRT及耗时

表3 Downs(1996)法和ASHA(1988)法测得的SRT与PTA的差值
3 讨论
SRT测试是言语测听的主要项目之一,按照SRT测试过程中数值的大小变化趋势,可将这些测试方法分为上升法和下降法。上升法主要有ASHA(1979)[2]、CFD[10]、Downs[6]等,下降法有ASHA(1988)[3]、CV法[10]、TO法[12]。既往的研究均发现下降法测得的SRT较上升法小,但是否有统计学差异文献报道不一致[13,14]。Wall等[13]比较了健听人群和感音神经性听力下降人群两组分别用上升法(ASHA、CFD)和下降法(TO、CV)所测的SRT值大小,发现下降法测得的SRT值更小,但差值无显著性。Jahner等[14]的研究则发现ASHA(上升法)较ASHA(下降法)测得的SRT值显著大。本研究中3组人群,用Downs(1996)上升法和ASHA(1988)下降法所测得的SRT值无统计学差异。健听组Downs(1996)上升法所测得的SRT值均较ASHA(1988)下降法测得的SRT大1.1 dB;感音神经性听力下降组和混合性听力下降组人群,Downs(1996)法测得的SRT值均较ASHA(1988)测得的SRT小1.2~1.4 dB。产生这一差异的原因可能与研究对象,受试者的年龄、文化程度和常用方言同普通话之间的差异程度有关。本研究中3组受试者中两种方法测得的SRT平均差值<2 dB,同SRT测试时的步距是5dB相比,未超过步距的一半[15]。因此,Downs(1996)法与ASHA(1988)法测得的SRT是极为一致的,差值不具有临床意义[15]。
言语测听耗时长是临床关注的问题。Jahner等[14]的研究发现ASHA(1988)法的测试平均时间为2分钟,但本文的平均时间在3分钟以上,这可能与以下因素有关:①所用测试材料不同。中英文测试材料存在差异,播放、跟读所需时间不同。②受试者不同。言语测试与受试者自身因素相关,如文化程度、年龄、听力损失程度等。Wall等比较了ASHA(1979)、CFD、TO、CV4种方法测试SRT所需的时间,发现上升法ASHA(1979)耗时比其它3种方法都长[13]。Jahner等的研究发现上升法ASHA(1979)较下降法ASHA(1988)耗时更短[14]。产生以上研究结果的差异可能同受试者的差异、是否将SRT的计算时间包含在内有关。因本文所采用的两种方法都有熟悉阶段,且方法一致,故在最后进行SRT所需时间的比较统计时,未将熟悉阶段用时纳入测试耗时进行统计。本次研究仅比较两种方法SRT的测试耗时,3组被试人群上升法Downs(1996)在测试时间上都较下降法ASHA(1988)更短。因此,Downs(1996)法较ASHA(1988)法更省时。
SRT的用途之一是检验纯音听阈测试的听阈。本次研究中,两种方法测得的SRT同PTA4之间的差值均是最大的,即SRT与PTA4之间的一致性最差。这一点同文献报道一致[16~19]。既往研究发现,0.5~2 kHz的PTA可用来评估受试的言语敏感度[9],SRT和0.5~2 kHz 的听阈之间的相关性最好[17~19]。SRT与PTA的比较发现,SRT同PTA差值的标准差在3.56~11.86间,说明数据的离散程度高;且3组中的标准差,正常听力组<混合性听力下降组<感音神经性听力下降组。产生这一差异的原因可能同每组听阈的范围、听力图的构型比例有关。
本研究健听组人群中,Downs(1996)上升法较ASHA(1988)下降法得出的SRT-PTA差值更小,这一结果与Wall等人的研究一致[13]。感音神经性听力下降人群中,Downs法较ASHA法得出的SRT-PTA2差值更小,而Downs(1996)法测得的SRT同PTA3之间的差值较ASHA(1988)法测得的SRT-PTA3更大,这一点同Wall等的研究不一致[13]。产生这种差异的原因可能是:①本文和Wall等的研究中受试者的听力图构型不同;②两种方法对陡降性听力下降的敏感度差异。混合性听力下降受试者中,两种方法所测得的SRT同PTA2、PTA3、PTA4差异在所有受试者中最大,且均有统计学意义。产生这一结果差异的原因可能为:①混合性听力下降受试者样本量少,容易产生偏倚;②混合性听力下降组受试者中听力图的构型分布同感音神经性听力下降受试者不一样,混合性听力下降受试者中上升型听力下降占比较感音神经性听力下降受试者高(表1)。既往的研究发现,听力图的构型影响SRT同PTA的一致性,陡降型听力下降较其它听力图构型更易出现SRT同PTA3、PTA4不一致[14,20,21],而对于上升型听力下降,低频向高频存在一定的梯度,只是变化趋势同陡降性是相反的,这个梯度也极有可能影响SRT同PTA的一致性。既往研究[14,20,21]还发现随着听力图低频向高频梯度逐渐增大,SRT同PTA2的一致性更好的结论不一定适用于上升型听力下降,还需进一步研究。
三组受试人群中,两种方法所测得的SRT同PTA一致性的统计学检验结果显示:除健听组人群,SRT与PTA4的差异以及感音神经性听力下降受试者,SRT与PTA3的差异,两种方法不一致以外,其余是基本一致的。健听组人群,Downs法(1996)和ASHA(1988)法所测得的SRT与PTA4之间的差值分别为0.83 dB、-1.93 dB。感音神经性听力下降人群,Downs法(1996)和ASHA(1988)所测得的SRT与PTA3之间的差值分别为-2 dB、-0.6 dB。在数值上都小于测试时步距(5 dB)的一半,虽然统计学检验有差异,但是并无临床意义上的差异。因此,两种方法所测得的SRT与PTA之间的一致性是趋同的。
4 结论
SRT临床应用广泛。通过SRT测试可大致了解受试者整个听觉通路情况,对检验纯音听阈的准确性,鉴别伪聋,评估助听器配戴效果及人工耳蜗康复效果等方面均有重要意义。虽然言语测听的临床重要性已被我国广大临床医生所认同,但是目前我国言语测听在临床上的实际应用率仍然很低,普遍认为言语测听费时,给临床工作带来一定困难。本文研究结果提示:Downs言语识别阈值测试方法是一种高效的方法,可用于中文的言语识别阈值测试。

