髓母细胞瘤患儿放化疗后并发脑损伤的治疗、危险因素及预后分析
任思其,杜淑旭,张金,李舒婷,李苗,龚小军,孙艳玲,武万水,孙黎明
(首都医科大学附属北京世纪坛医院,北京100038)
髓母细胞瘤(MB)是儿童最常见的实体肿瘤,其发病率仅次于急性白血病,且多见于5岁以下儿童[1~3]。MB多发于小脑蚓部,并侵犯第四脑室,最终累及小脑半球[4, 5],主要表现为头痛、晨起呕吐和共济失调等。目前以手术、放疗和化疗为主的多学科综合治疗,使MB的预后取得了显著改善,5年无病生存率为70%~80%[6]。但是,放疗和化疗会导致不同程度的不良反应,脑损伤虽然相对少见,若不积极治疗也会影响患儿预后。放射线可直接导致脑和脊髓损伤,化疗也会诱发脑损伤,尤其是接受甲氨蝶呤鞘内注射的MB患儿。脑损伤主要表现为脑水肿、脑坏死及神经损伤,脑损伤后经激素、脱水、神经营养等治疗后可显著好转,但多见于成人,有关儿童放化疗所致脑损伤的治疗、预后及危险因素分析未见报道。本文主要通过对13例MB放化疗后并发脑损伤患儿的临床病理资料进行分析,以探讨其有效治疗方法、危险因素及预后情况。
1 资料与方法
1.1 临床资料 2014年1月~2017年6月北京世纪坛医院共收治MB患儿300例,均接受放射治疗,放疗剂量:全中枢放疗23~36 Gy,瘤床局部放疗54~56 Gy。放疗后6周继续进行6~8个周期的放疗后维持治疗,顺铂70 mg/m2,第1天,洛莫司汀75 mg/m2,第1天,长春新碱 1.5 mg/(m2·d),第1、8、15天,每6周重复。有脑脊液播散的MB患儿放疗前行2个周期化疗,方案[7]:①环磷酰胺800 mg/m2,第1~3天,长春新碱1.5 mg/m2,第1天; ②甲氨蝶呤5 g/m2+长春新碱1.5 mg/m2, 第15天;③甲氨蝶呤5 g/m2+长春新碱1.5 mg/m2, 第29天;④卡铂200 mg/m2,第1~3天,依托泊苷150 mg/m2,第43~46天;以上为1个化疗周期,3周后进行第2个周期化疗,方案同上;化疗同时进行腰穿鞘注甲氨蝶呤+地塞米松。患儿放疗后6周常规行全脑全脊髓增强MRI检查,以后每3个月定期复查全脑全脊髓增强MRI(脑损伤的头颅MRI主要表现为脑组织水肿、脑白质变性、假肿瘤现象)。本研究仅探讨MRI提示假肿瘤现象的脑损伤。确诊脑损伤患儿13例(4.3%)(脑损伤组),其中放疗所致12例,药物(鞘内注射甲氨蝶呤)所致1例。放疗所致脑损伤多发生在放疗后8个月(3~15个月)左右。患儿均行全麻下颅内肿瘤切除术,其中全切10例、近全切3例,TNM分期中M分期:M0 3例、M+10例,病理分型:经典型11例、促纤维增生结节型1例、广泛结节型1例,出现肿瘤转移或脑脊液播散的患儿10例、无肿瘤转移和脑脊液播散的患儿3例。患儿中男10例、女3例,年龄4.5~14岁、中位年龄8.5岁。无脑损伤患儿287例(无脑损伤组),男206例、女181例,年龄4.5~14岁、中位年龄6.8岁,TNM分期中M分期:M0 194例、M+ 93例,病理分型:经典型163例、促纤维增生结节型83例、广泛结节型24例、间变型17例。随访时间(1.6~4.5)年、中位随访时间3.5年。两组性别、年龄有可比性。确诊脑损伤(头颅MRI提示假肿瘤现象)后,立即停止化疗,给予泼尼松1 mg/(kg·d)口服,同时辅以甘露醇脱水、神经节苷脂等营养脑神经治疗。每月复查头颅增强MRI,根据其结果评价脑损伤好转程度。脑损伤好转(头颅MRI提示假肿瘤病灶较前减小)后泼尼松剂量减至0.5 mg/(kg·d),脑损伤消失(即颅内MRI提示假肿瘤病灶消失)后泼尼松2周内减停。
1.2 分析方法 本研究采用回顾性分析,所有临床数据在临床常规治疗过程中收集获得。医院医学伦理委员会已批准该研究方案(2015伦理其他第12号),患儿法定监护人签署知情同意书。根据头颅增强MRI结果进行临床评价。采用SPSS20.0统计软件进行统计分析。采用χ2检验、多因素Logistic回归分析脑损伤的影响因素。采用Kaplan-Meier法描绘生存曲线,比较采用Log-rank检验。P<0.05为差异有统计学意义。
2 结果
2.1 脑损伤临床疗效 MRI结果显示,放疗所致脑损伤经激素治疗1~5个月好转(假肿瘤病灶较前减小),中位好转时间2个月;药物所致脑损害患儿于10个月后恢复正常(假肿瘤病灶消失)。
2.2 脑损伤影响因素 脑损伤组与无脑损伤组病理分型、分子分型比较,P均>0.05;两组手术范围、M分期比较,P均<0.05,见表1。对分子分型、性别、年龄、手术范围、M分期、病理类型6个可能的危险因素进行Logistic回归分析,具体数据见表2。Lgistic回归方程:Logit=-1.138-0.230X1-0.566X2+0.123X3-0.519X4+2.734X5-1.734X6,结果显示M分期为脑损伤的独立危险因素。
2.3 脑损伤患儿生存分析 截止2018年12月1日,随访时间(1.6~4.5)年、中位随访时间3.5年,13例脑损伤患儿存活11例(84.6%),3年总体生存率(OS)为(84.6±10.0)%。同期无脑损伤患儿存活227例(75.6%),3年OS率为(73.3±3.2)%。二者比较,P>0.05。
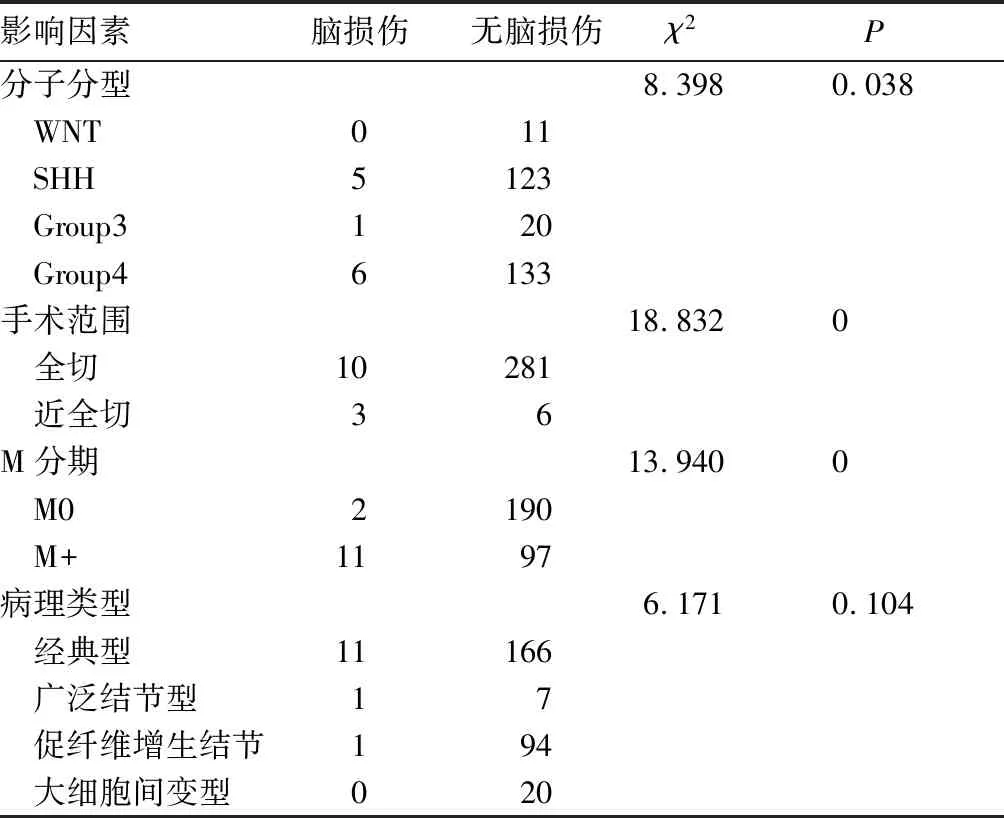
表1 脑损伤影响因素单因素分析结果(例)

表2 脑损伤影响因素Logistic回归分析结果
3 讨论
以手术、放疗、化疗相结合的综合性治疗使MB患儿的生存率显著提高,标危组5年无病生存率可达90%以上[8];但是,放疗所致儿童远期神经系统损伤的不良反应仍存在。Giantsoudi等[9]对111例放疗后MB患儿进行随访,中位随访时间为4.2年,脑损伤发生率为3.6%,并且4例MB并发脑损伤患儿中3例接受过后颅窝局部调强放疗。Nieder等[10]指出,复发脑肿瘤患儿接受再照射治疗更易于导致脑组织的放射性坏死,可在放射治疗结束后的数月甚至数年发生。Kramer等[11]对96例MB和神经母细胞瘤患儿行全脑全脊髓放疗,同时联合脑室内(131)I-3F8或(131)I-8H9放射免疫治疗,随访41.5个月,仅1例在治疗后2.5年并发脑室内出血,病理证实为脑坏死,发生率为1%(1/96);其同时提出放射治疗后的患儿,无继发于脑坏死的神经功能障碍,对远期生存无影响。Murphy等[12]回顾性分析了236例接受放射治疗的MB及中枢神经系统胚胎性肿瘤患儿,放疗后均接受环磷酰胺、长春新碱及顺铂的巩固化疗,中位随访时间52个月,8例出现脑坏死,出现影像学脑坏死中位时间为4.8个月,出现神经系统症状中位时间为6个月,5年总体脑损伤发生率为3.7%,幕下脑肿瘤5年脑损伤发生率为4.4%。本研究随访时间(1.6~4.5)年、中位随访时间3.5年,13例MB患儿放疗或化疗后出现脑损伤,发生率为4.3%,与上述报道类似。
本组中,MB患儿放疗所致脑损伤平均发病时间为8个月,略长于文献报道时间,脑损伤经激素治疗后1~5个月好转,中位好转时间为2个月;化疗药所致脑损害于10个月后恢复正常。提示MB患儿放化疗后脑损伤患儿激素治疗有效,且化疗药所致脑损伤重于放疗所致脑损伤。MB患儿放化疗后脑损伤患儿存活率84.6%,3年OS率为(84.6±10.0)%;同期无脑损伤患儿存活率为75.6%,3年OS率为(73.3±3.2)%,二者差异无统计学意义。提示脑损伤不影响MB患儿的远期无病生存,其原因可能是脑损伤为脑水肿及脑神经功能损伤,为可逆的非恶性病变。本研究仅探讨了MRI提示假肿瘤现象的MB患儿放化疗后脑损伤患儿,可扩大脑损伤范围进一步探讨脑损伤对MB患儿生存率的影响。
脑损伤的发生与放射治疗及鞘内注射甲氨蝶呤均有关。Murphy等[12]研究结果显示,236例MB患儿接受幕下放射治疗的剂量大于54 Gy可能增加脑坏死的发生率。Massimino等[8]研究发现,甲氨蝶呤可透过血脑屏障使脑白质变性、出现脱髓鞘改变等。本研究结果显示,脑损伤与无脑损伤组年龄、性别、病理分型、分子分型差异无统计学意义,Logistic结果显示MB患儿的M分期为脑损伤的独立危险因素。分析原因可能为有肿瘤播散患儿治疗强度大,术后2~3周即行化疗及腰穿鞘内注射甲氨蝶呤化疗,同时应用大剂量甲氨蝶呤静脉注射化疗,而放射治疗和甲氨蝶呤均会对脑组织造成损伤,放化疗并联合鞘内注射甲氨蝶呤会增加脑损伤的发病概率。因此,对于放疗剂量偏大、放疗前大剂量静脉注射甲氨蝶呤、鞘内注射甲氨蝶呤等MB患儿治疗后均应密切随诊头颅MRI,一旦出现脑损伤病变立即进行激素等治疗。
总之,MB患儿放疗后脑损伤的发生率较低,经激素治疗很快好转;M分期为MB患儿出现脑损伤的独立危险因素;脑损伤不影响MB患儿的远期预后。对于放化疗后的MB患儿,尤其有肿瘤播散患儿应定期监测头颅增强MRI,及早明确脑损伤诊断,采取激素及对症治疗。

