老年糖尿病性骨质疏松症的危险因素调查及其防控护理
葛燕红 韦 伟 李俊芳 马慧慧
糖尿病性骨质疏松症(diabetic osteoporosis,DOP)是糖尿病(DM)患者在骨骼系统出现的严重并发症 ,其发病机制为老年DM患者长期的的高血糖状态、胰岛素缺乏或抵抗,往往合并神经微血管或肌肉等发生一定程度的改变,影响成骨细胞、破骨细胞的功能、数量、寿命,从而影响骨形成、骨吸收偶联[1]。中医认为,骨病及筋,反之,筋病亦可影响着骨的“代谢”。有2/3的TDM患者伴有骨密度降低,进而导致DOP的形成[2]。TDM并发骨质疏松症(OP)患者早期症状不明显,病程发展至中后期易发生骨折、骨痛等并发症,患者一旦合并OP,则无法逆转,且骨折后手术治疗、术后切口不愈合的概率明显增加,因此早期的预防及治疗尤为关键[3-4]。本研究探讨老年TDM患者并发OP的相关影响因素,以期提早预防,降低其发生率,现报道如下。
1 对象与方法
1.1 研究对象
以2017年1月至2019年5月期间在医院内分泌科治疗的老年糖尿病患者作为研究对象。根据BMD值,选择骨质疏松患者44例为病例组(OP组),非骨质疏松组患者58例为对照组(NOP组)。纳入条件:符合糖尿病学会制定的《糖尿病医学诊疗标准(2018年版)》[5]中关于TDM的诊断标准,空腹血糖≥7.0 mmol/L,餐后2 h血糖≥11.1 mmol/L,或者随机血糖≥11.1 mmol/L;年龄≥65岁;近3个月内未服用激素类药物、钙剂等对骨代谢有影响的药物;患者及家属知情,并签署知情同意书。排除条件:合并严重的糖尿病足、糖尿病肾病等糖尿病并发症者;合并其他自身免疫性疾病及严重的心、肝、肾等功能障碍者;原发性OP;过敏体质及精神异常。本研究经医院医学伦理委员会审核批准,征得患者及家属同意。
1.2 调查方法
采用本院自行编制的调查问卷,收集资料包括性别、年龄、病程、体质指数(BMI)、吸烟史、饮酒史、糖尿病应对方式、血糖控制情况、糖化血红蛋白(HbAlc)、甘油三酯(TG)、总胆固醇(TC)、高密度脂蛋白(HDL-C)、低密度脂蛋白(LDL-C)、运动锻炼。本研究发放问卷调查表110份,回收有效问卷表102份。
1.3 骨质疏松症诊断标准
根据《中国人骨质疏松症诊断标准专家共识(2014版)》[6]中关于OP的诊断标准,即BMD低于同性别峰值平均值2.5个标准差(T值≤-2.5);并采用双能X线法测定患者骨密度(BMD)。
1.4 统计学处理
采用SPSS 22.0统计学软件进行数据的统计分析,计量资料以“均数±标准差”表示,组间均数比较采用t检验;计数资料比较采用χ2检验;多因素分析采用Logistic回归模型。检验水准α=0.05,P<0.05为差异具有统计学意义。
2 结 果
2.1 影响老年TDM患者并发OP的单因素分析
经单因素分析结果显示,两组患者吸烟史、饮酒史、TC、HDL-C、LDL-C水平比较差异无统计学意义(P>0.05);两组性别、年龄、病程、BMI、糖尿病应对方式、血糖控制情况、运动锻炼、HbAlc、TG水平比较,差异具有统计学意义(P<0.05),见表1。
2.2 影响老年TDM患者并发OP的多因素Logistic回归分析
以是否并发OP作为应变量,以单因素分析中有统计学意义的因素为自变量(变量赋值见表2),进行多因素Logistic回归分析。结果显示,性别、年龄、病程、BMI、血糖控制情况为影响老年TDM患者并发OP的影响因素,见表3。
3 讨 论
TDM合并OP属全身性代谢性骨病,其发病受骨量丢失、骨组织学改变等多种因素共同影响,病情严重可诱发病理性骨折,导致高致残、高致死等现象发生[7-8]。刘菊等[9]对273例老年T2DM患者进行双能X线测定,发现有125例(45.79%)并发OP。王蔚等[10]通过分析骨质疏松特征及老年T2DM男性患者发生OP的相关危险因素,发现老年T2DM男性患者OP发生率为34.31%。本文研究结果显示,纳入的102例老年TDM患者中,有44例(43.14%)并发OP,与相关学者研究结果相似[9-10]。本研究经多因素Logistic回归分析显示,性别、年龄、病程、BMI、血糖控制情况为影响老年TDM患者并发OP的影响因素。①性别:研究表明,绝经期女性是TDM合并OP的危险因素,其发病率是男性患者的2.588倍[11]。绝经期女性雌激素水平降低,破骨细胞活性增加,导致骨吸收、骨代谢转换率加快,从而引起大量骨流失,诱发OP。此外女性骨架相对男性瘦小,绝经后雌激素缺乏显著,长期高血糖会损伤卵巢功能,导致雌激素水平进一步减少,导致骨吸收量升高,阻碍骨形成,更易出现OP[12-13]。本研究结果显示,纳入老年TDM并发OP的患者中,女性26例(59.09%),高于男性18例(40.91%),差异具有统计学意义(P<0.05),提示绝经期女性是老年TDM患者并发OP的危险因素。②年龄:随着年龄的增长,其胃肠吸收尤其是性激素分泌降低,加之成骨细胞逐渐老化,骨皮质变薄,导致骨功能逐渐降低,从而并发OP[14]。王荣锋等[15]研究发现,50~60 岁之间TDM患者OP发病率为19%,60~70岁为32%,70~80 岁为35%。本研究结果显示,OP组患者年龄(75.48±3.53)岁,高于NOP组(71.48±3.79)岁,差异具有统计学意义(P<0.05),提示高龄是影响TDM患者并发OP的危险因素。③病程:长期高血糖环境影响成骨细胞的成长与分化,同时糖代谢紊乱影响骨代谢,最终导致骨量减少。此外,机体长时间处于高血糖状态,在糖尿病患者体内就会形成大量的糖基化终末产物,影响破骨细胞对骨的吸收,这就提高了患OP的风险[16-17]。本研究结果显示,纳入老年TDM并发OP的患者中,病程≥12年33例(75.00%),高于病程<12年11例(25.00%),差异具有统计学意义(P<0.05),提示病程是老年TDM并发OP的危险因素。④BMI:大量研究证实,肥胖人群对骨量有一定的保护作用,其保护机制是通过增加骨负荷,促进骨形成,同时胰岛素、瘦素、雌激素也参与其中,并可能影响性激素与球蛋白的结合,从而间接影响到游离性激素水平[18-19]。本研究结果显示,BMI与OP呈负相关,BMI越高,OP发生率越低,提示BMI是影响老年TDM并发OP的危险因素。⑤血糖控制情况:血糖控制不佳会导致渗透性利尿,增加钙、磷的排出,从而影响肾小管对钙、磷的重吸收,导致钙和磷的进一步丢失。而甲状旁腺又因低血钙的刺激,所分泌的甲状旁腺素增加,使骨量的吸收加快,并进一步降低BMD,从而诱发OP[20-21]。本研究结果显示,血糖控制不佳患者OP发生率高于血糖控制良好患者,提示血糖控制情况是影响老年TDM并发OP的危险因素。
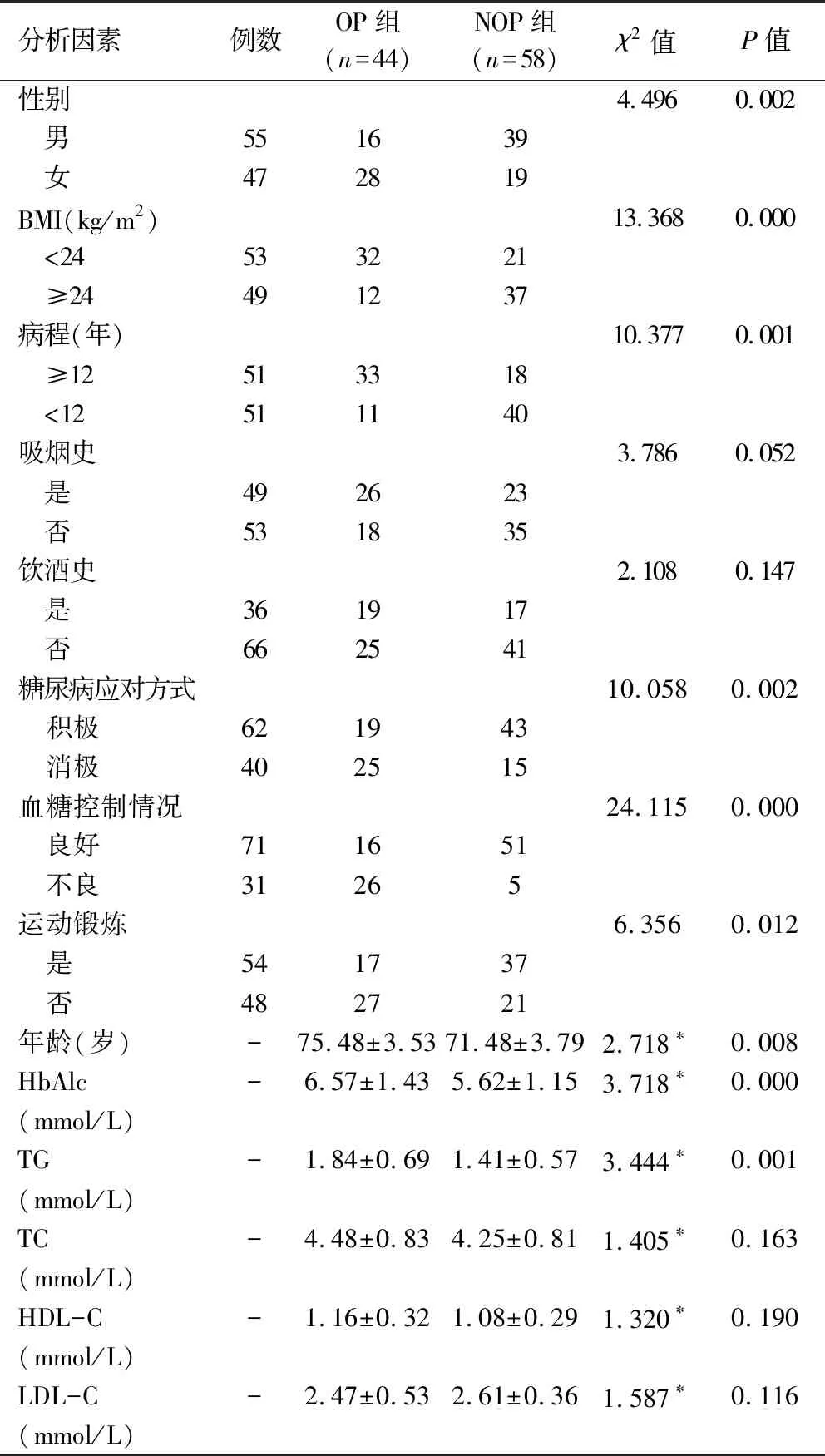
表1 影响老年TDM患者并发OP的单因素分析(例)
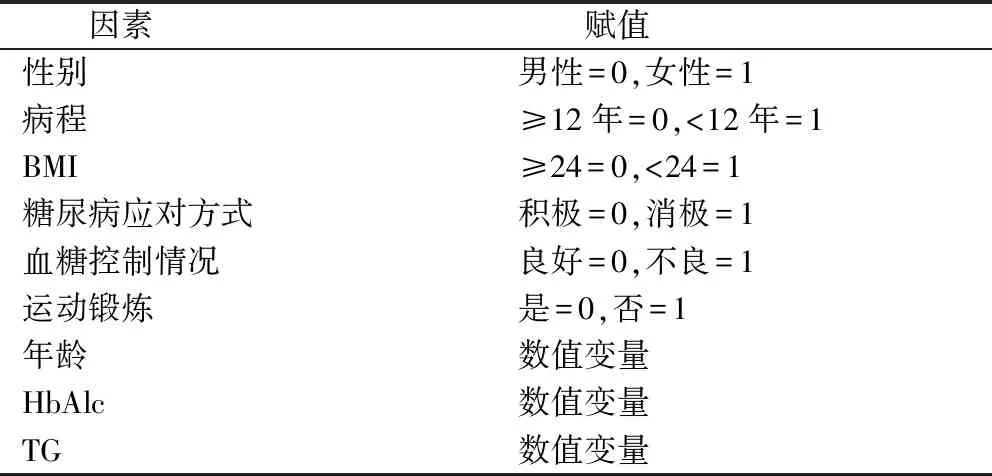
表2 老年TDM患者并发OP影响因素的自变量赋值情况
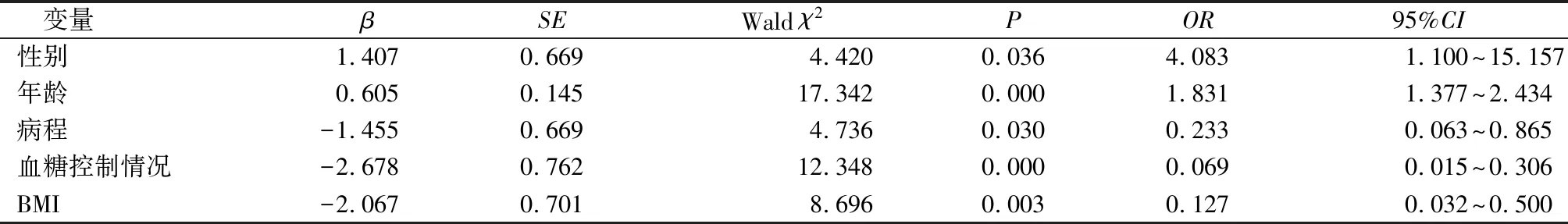
表3 影响老年TDM患者并发OP的多因素Logistic回归分析
为降低老年TDM患者OP的发生率,应制定如下干预措施:(1)血糖监测。护理人员采用“七点法”(即三餐前,三餐后2 h及睡前)监测血糖,并详细记录血糖变化,针对血糖波动大的患者,应根据医嘱给予降糖药或胰岛素注射控制血糖。(2)体位护理。改变体位应遵循“三部曲”:既平躺30 s,坐起30 s,站立30 s,站稳后移步,提高动作协调性,此外应在病房设置防滑标识,厕所及走廊设立扶手,预防老年患者跌倒坠床。(3)饮食指导。护理人员采用饮食计算盘进行饮食管理,方法:①根据患者的身高、体重,判断患者的体型(消瘦、正常、肥胖)。②根据患者体型、每日活动量,计算每日所需热量( kCal)。标准体重:[标准体重(kg)=身高(cm)-105],并参照定餐、定时、定量原则,采用早餐1/5、中餐2/5、晚餐2/5的方式选择相对应的食物种类(肉类、蔬菜类、豆制品、乳制品等),同时兼顾骨质疏松的饮食原则,增加钙、镁、锌等无机盐的摄入量。(4)运动处方。①有氧运动方式:步行,频率:4~5次/周;运动时间:20~30min/次;运动强度:40%~70%最大心率(最大心率=220-年龄)。②力量训练运动方式:健身操,频率2~3次/周;运动时间:15~20 min/次;运动强度:锻炼时使出50%最大力量1次和70%最大力量3次,循环8次为1组。
综上所述,老年TDM患者OP发生率较高,且影响因素较多,尤其是高龄、女性、病程长、BMI<24 kg/m2及血糖控制不佳的高危人群,应针对性做好防治护理,以降低OP的发生风险。

