HDCP患者胎盘组织中抵抗素、IGF-II与IGFBP-1的表达及相关性研究
田 甜, 韩翠欣, 陈咏梅, 梁 霞, 班 玲, 姚漫漫
(石家庄市第二医院产科, 石家庄 050051)
妊娠期高血压疾病(HDCP)是一种女性妊娠期间较常发生的疾病,该疾病致死人数约占妊娠相关死亡总人数的10%~16%,是当前导致孕产妇死亡的第二大原因,严重危害母婴健康[1]。目前,HDCP的发病机制尚未完全阐明,已有研究发现胎盘浅着床、血管内皮损伤等与HDCP的发病机制密切相关[2]。HDCP可依据疾病病理生理进展或患者脏器损害程度等的不同将分为妊娠期高血压、轻度子痫前期(MPE)、重度子痫前期(SPE)、子痫、慢性高血压并发子痫前期等多种类型。其中部分子痫前期孕妇因子宫动脉被不完整的滋养层细胞侵入,造成血管内滋养母细胞与蜕膜血管共同存在的现象,导致子宫螺旋动脉发生广泛性的病变,使螺旋动脉不能发挥应有的供给功能。螺旋动脉重铸不足进而引起母体胎盘的血流灌注减少,使胎盘的生长发育受到影响。同时缺氧可引起母体血管内皮细胞释放大量炎性因子,血管内皮完整性不断受损,内皮细胞的功能损伤加剧,产生妊娠期高血压疾病特有的病情变化[3-4]。
已有研究表明,参与糖脂异常代谢的抵抗素、在促进滋养层侵入子宫内膜的过程中发挥重要作用的胰岛素样生长因子-II(IGF-II)和与滋养细胞的增殖或侵蚀作用有关的胰岛素样生长因子结合蛋白-1(IGFBP-1)等多种因子的异常表达可能在妊娠母体的血管内皮损伤以及妊娠期高血压疾病的发生、发展过程中起重要作用[5]。本研究旨在通过分析HDCP患者胎盘组织中的抵抗素、IGF-II和IGFBP-1等因素的表达及其相关性,探讨其与子痫前期代谢紊乱的相关性。
1 资料与方法
1.1 研究对象选取石家庄市第二医院产科2015年8月-2018年6月收治的HDCP患者90例,妊娠期高血压、轻度子痫前期(MPE)、重度子痫前期(SPE)组,各30例。另取30例健康孕妇为对照组。HDCP患者平均年龄(28.7±4.5)岁,平均孕周为(37.5±2.3)周,平均胎盘重量(578.8±57.8)g,新生儿Apgar评分(8.5±1.6)分;对照组平均年龄(28.5±4.6)岁,平均孕周为(37.7±2.4)周,平均胎盘重量(562.1±73.9)g,新生儿Apgar评分(9.2±0.7)分;HDCP患者组及正常妊娠孕妇组的平均年龄、平均孕周数、胎盘重量及新生儿Apgar评分差异均无统计学意义(P>0.05)。纳入标准:单胎初产妇,临产前行剖宫产手术结束分娩,无胎膜早破及感染征象。排除标准: 有心脏病原发性高血压或肝肾疾病等病史者,有烟酒等不良生活习惯或长期服用药物者,其他妊娠合并症及并发症。本研究已获医院医学伦理委员会研究并同意,全部入选患者知情同意并签署知情同意书。
1.2 诊断标准HDCP患者分类标准[6]:妊娠期高血压:BP≥140/90 mmHg,孕前或孕20周前或孕20周后首次诊断并持续至产后12周后,无蛋白尿等症状。轻度子痫前期:妊娠20周后出现收缩压≥140 mmHg和(或)舒张压≥90 mmHg伴蛋白尿≥0.3 g/24 h或随机尿蛋白≥(+),不伴或伴有上腹部不适及头疼等症状。重度子痫前期:子痫前期患者出现下述任一不良情况可诊断为重度子痫前期:(1)血压持续升高:收缩压≥160 mmHg和(或)舒张压≥110 mmHg;(2)蛋白尿≥2.0 g/24 h或随机蛋白尿≥(++);(3)血清肌酐≥1.2 mg/dL;(4)血小板<100×109/L;(5)微血管病性溶血—乳酸脱氢酶升高;(6)血清转氨酶水平升高—谷丙转氨酶或谷氨酸氨基转移酶升高;(7)持续头痛或其他大脑或视觉障碍;(8)持续上腹部疼痛。
1.3 研究方法
1.3.1 免疫组化抗体及染色试剂 试剂选用特异性兔抗人抵抗素抗体(抗体应用浓度为1∶100)、特异性兔抗人IGF-II抗体兔抗人IGF-II抗体(抗体应用浓度为1∶100)、特异性兔抗人IGFBP-1抗体(抗体应用浓度为1∶50),通用二抗、免疫组织化学SABC试剂染色、DAB显色液、PBS。各型抗体、SABC试剂盒及全部免疫组化染色所用试剂均购自武汉博士德生物工程有限公司。
1.3.2 标本的收集及处理 孕妇剖宫产术后对胎盘进行标本的收集采集,无菌状态下从胎盘母面中央取约1.0 cm×1.0 cm×1.0 cm大小的胎盘组织,应注意避免于胎盘出血坏死区或明显钙化区选取标本,用生理盐水对选取好的标本进行漂洗,以10%浓度的中性甲醛固定溶液固定经3次漂洗后的标本1~2 d,以5 μm的厚度对常规石蜡包埋固定后的标本组织连续切片,制成的切片标记备用。检测时将石蜡切片常规脱腊,经抗原修复及血清封闭后加一抗并用磷酸盐缓冲溶液(PBS)冲洗,加二抗并用PBS冲洗,采用免疫组织化学链酶亲合素-生物素-过氧化物酶复合物法(SABC)进行染色,染色步骤严格按试剂盒说配套明书规范操作;用二氨基联苯胺(DAB)显色,苏木精-伊红进行复染,最后做脱水封片,用光学显微镜观察结果。
1.3.3 免疫组化结果判定 阳性对照选择已知抵抗素、IGF-II及IGFBP-1阳性的乳腺癌切片作为对照,为排除可能的假阳性结果,用磷酸盐缓冲液代替一抗作为阴性对照。阳性细胞的判定以镜下可见细胞膜或细胞质内染色呈现清晰的棕黄色或棕褐色颗粒为标准,阴性细胞的判定则以镜下细胞无棕褐色、与背景一致的极淡的棕色或无着色为标准。镜检时选择随机5个高倍视野,计数细胞总数和阳性细胞数,得出阳性细胞百分率及计分,阳性细胞百分率在0%~10%计为0分,11%~25%计为1分,26%~50%计为2分,阳性细胞百分率>50%计为3分;根据多数细胞的着色强度计算强度得分,无色计为0分,淡黄色计为1分,棕黄色计为2分,棕褐色计为3分;得出阳性细胞百分率及计分和多数细胞的着色强度计分相加后的结果:0、1分为(-),2分为(+),3、4分为(++),5、6分为(+++)[7]。

2 结果
2.1 各组孕妇胎盘组织中抵抗素、IGF-II及IGFBP-1表达阳性率比较各组孕妇胎盘蜕膜细胞及部分绒毛细胞滋养细胞细胞膜及细胞质均发现有抵抗素和IGFBP-1阳性表达,各组阳性表达率由高至低依次为SPE组>MPE组>妊娠期高血压组>对照组(图1、2),组间两两比较差异均有统计学意义(P均<0.05),见表1、2。在各组孕妇胎盘组织的细胞膜及细胞质中,胎盘绒毛细胞滋养细胞及蜕膜细胞均发现有IGF-II的阳性表达,各组阳性表达率由高至低依次为对照组>妊娠期高血压组>MPE组>SPE组(图3),组间两两比较差异均有统计学意义(P均<0.05),见表1、2。

图1 各组孕妇胎盘组织中抵抗素表达情况趋势图

图2 各组孕妇胎盘组织中GFBP-1表达情况趋势图

图3 各组孕妇胎盘组织中IGF-II表达情况趋势图
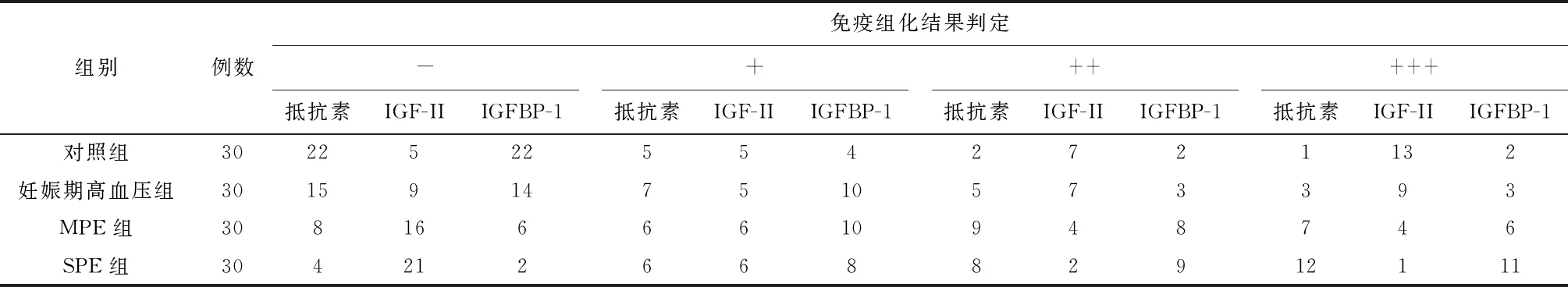
表1 各组孕妇胎盘组织中抵抗素、IGF-II、IGFBP-1表达情况比较/例
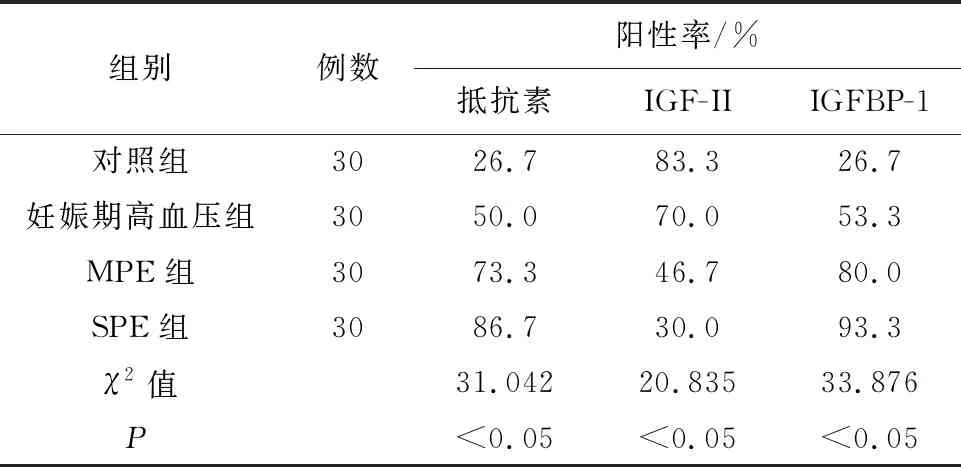
表2 各组孕妇胎盘组织中抵抗素、IGF-II、IGFBP-1阳性率比较
2.2 相关性分析Spearman分析发现HDCP患者胎盘组织中抵抗素水平与IGFBP-1水平呈正相关(r=0.356,P<0.05),与IGF-II水平呈负相关(r=-0.370,P<0.05);IGFBP-1水平与IGF-II水平呈负相关(r=-0.278,P<0.05)。
3 讨论
妊娠期高血压疾病是产科常见的妊娠并发症之一,其发病原因尚不清楚。近年研究发现胎盘浅着床,血管内皮损伤与HDCP的发病机制密切相关[8]。
本研究显示,不同分组患者抵抗素的检出率随着患者妊高症症状的持续加重而越来越高,呈正相关的趋势。这可能与抵抗素通过促进炎症介质的释放有关,对血管收缩功能产生影响,进而导致血管痉挛、血压升高等现象,造成患者血压的变化,加重HDCP症状。抵抗素是一种可以降低胰岛素敏感性的由脂肪细胞分泌的肽类激素[9]。已有研究发现抵抗素mRNA的表达水平,在外周血单核细胞分化为巨噬细胞过程时,与分化进行前相比有明显的增加,这一变化提示抵抗素可能与单核巨噬细胞的功能有关[10]。因促炎细胞因子具有促使人单核细胞的抵抗素表达水平増加的效应,故可认为抵抗素是一种炎性细胞因子的效应分子。
本研究显示,不同分组患者IGF-II的检出率随着患者妊高症症状的持续加重而越来越低,呈负相关的趋势。Chakraborty等[11]发现IGF-II通过与滋养细胞的IGF-II受体结合而发挥其促进滋养细胞入侵的作用。这可能因为IGF-II是一类能刺激糖原、脂质及蛋白质代谢的单肽,同时还具备抑制脂肪降解、促进细胞增殖和分化的功能。已有研究表明,IGF-II促进滋养细胞迁移侵入Matrigel胶,提示IGF-II由滋养细胞合成,IGF-II可能具有促进滋养细胞浸润、利于胚胎着床等作用[12]。
IGFBP-1是IGF多种结合蛋白中的一种,具有自分泌、旁分泌和内分泌的作用。本研究中,不同分组患者IGFBP-1的检出率随着患者妊高症症状的持续加重而越来越高,呈正相关的趋势。目前已有研究证实IGFBP-1不仅能够对IGF进行调节,还具有抑制代谢功能、促进升高血糖等作用[13]。已有研究表明IGFBP-1是蜕膜表达最丰富的蛋白之一,而蜕膜对胚泡着床具有抑制作用,这提示母胎相互作用过程中IGFBP-1可能起到局部调节的作用,异常表达的IGFBP-1则会诱发一系列妊娠相关的疾病[14]。
本研究显示,各组胎盘组织中IGF-II水平由高到低依次为对照组、妊娠期高血压组、MPE组和SPE组,组间两两比较差异均有统计学意义(P均<0.05)。各组胎盘组织中抵抗素和IGFBP-1水平由高到低依次为SPE组、MPE组、妊娠期高血压组和对照组,组间两两比较差异均有统计学意义(P均<0.05),上述结果与文献[15]的研究结果一致,证实以上细胞因子参与了HDCP的发病过程,其中关于抵抗素水平的变化,推测可能是抵抗素通过引起血管内皮细胞功能障碍间接参与到HDCP的发病过程中,具体可能涉及以下机制:(1)增强氧化应激反应,堆积的氧化应激产物降低内皮细胞的血管舒张功能;(2)减少NO合酶的表达,导致血管内皮细胞NO产出减少,引起血管舒张功能受阻;(3)增加缩血管因子内皮素-1 mRNA的表达,造成内皮细胞功能障碍;(4)降低抑制细胞活性功能的TNF受体相关因子-3的表达,降低对细胞活性的抑制作用;(5)损伤血管舒张素的前体物质缓激肽的受体,干扰血管舒张功能;(6)增加血管内皮细胞黏附因子和单核细胞趋化因子的表达,直接或间接参与子痫前期的病理生理过程。
本研究显示,HDCP患者胎盘组织中抵抗素与IGFBP-1水平呈正相关(r=0.356,P<0.05),与IGF-II水平呈负相关(r=-0.370,P<0.05);IGFBP-1水平与IGF-II水平呈负相关(r=-0.278,P<0.05)。IGF-II可促进滋养细胞浸润,利于胚胎着床,其与IGFBP-I抑制胚泡着床的作用共同组成一个调节网络,使胚胎精确地在子宫内膜着床并形成胎盘。与正常孕妇相比,HDCP患者胎盘组织IGF-II水平较低,IGFBP-1和抵抗素水平较高,三者间存在相关性,参与了HDCP的发病过程。进一步揭示胎盘部位抵抗素、IGF-II与IGFBP-1的表达和调控机制,以及抵抗素在子痫前期及其伴发代谢紊乱发病机制中的作用,将有助于增加对HDCP发病机制的认识,并为HDCP的防治提供新的途径。

