巨噬细胞极化在种植体周围组织愈合的作用及研究进展
张 艺,张晓梦,史俊宇,赖红昌
牙种植术现已成为缺牙患者的首选治疗方案,种植手术成功的关键之一是种植体植入后周围软硬组织的重塑。种植体植入后,牙槽骨可以直接与种植体表面结合形成骨结合以进行功能负荷,种植体周围黏膜结合上皮则通过半桥粒方式与种植体肩台或修复基台相结合以形成软组织的生物学封闭。种植体植入后的修复过程也视为机体对种植体的免疫反应过程,而巨噬细胞在其中发挥着重要作用。近年来,众多研究致力于设计新型种植体或进行种植体表面改性,试图通过调控种植体表面巨噬细胞生物行为以实现种植体与周围组织更完美的结合,但是这其中具体的机制尚不明了。因此,我们需要更深入地研究巨噬细胞在种植体周围组织愈合过程中的作用及其机制。
1 巨噬细胞的活化与极化
受到不同刺激后,巨噬细胞发生活化并向不同方向极化。其中,巨噬细胞极化可理解为巨噬细胞在特定时间和空间情况下的活化状态[1]。传统观点认为巨噬细胞受LPS/IFN-γ刺激后,激活经典IRF/STAT信号,依赖STAT1/NF-κB途径使巨噬细胞向经典激活的M1极化;在Th2细胞因子(IL-4、IL-13)、抗炎分子(IL-10、糖皮质激素、腺苷单磷酸)或TGF-β作用下,通过相应受体,依赖STAT6或STAT3使巨噬细胞向替代激活的M2极化。根据趋化因子系统的差异,M2又可细分为四种亚型:M2a(由IL-4/IL-13诱导)、M2b(免疫复合物IC和TLR或IL-1R激动剂诱导)、M2c(由IL-10,TGF-β或糖皮质激素诱导)、M2d(与肿瘤相关)。巨噬细胞活化后可产生和分泌不同生物活性因子,介导发挥不同生理功能。M1通过分泌活性氮、活性氧和促炎细胞因子,发挥促炎、抗增殖和细胞毒性作用。M2主要发挥碎片清理、抗炎、促进组织重塑、免疫调节的有利作用,同时也可促进肿瘤发展[2]。
然而最新的研究表明上述巨噬细胞极化二元模型存在局限性[2-3]。新理论认为巨噬细胞活化是多维度的,它可以很好的解释巨噬细胞响应周围环境,可逆地改变其功能模式的现象[1]。巨噬细胞的活化和极化取决于组织微环境中各种信号。通常,M1型巨噬细胞由IFN-γ诱导,M2型巨噬细胞受IL-4/IL-13诱导。巨噬细胞还响应其他刺激因素,根据其最终表面标志而分为M1样或M2样巨噬细胞。由于不同表型巨噬细胞表面标志存在重叠,因此应联合多个表面标志和检测方法对巨噬细胞的表型进行鉴定。值得关注的是,巨噬细胞具有高度可塑性。一项研究指出,还可能存在M3型巨噬细胞,主要指处于转化状态的巨噬细胞,即巨噬细胞处于M1向M2或M2向M1的转化状态[4]。
巨噬细胞的极化受以下分子调控:信号转导和转录激活因子家族STAT、过氧化物酶体增殖物激活受体γ(PPAR-γ)、CCAAT增强子结合蛋白(C/EBP)家族和干扰素调节因子(IRF)。这主要涉及JAK/STAT信号通路、NF-κB信号通路、MAPK信号通路、ITAM信号通路[5]及PI3K/Akt/mTOR信号途径[6],其中JAK/STAT信号通路、NF-κB信号通路为主要的调控通路。
2 巨噬细胞与种植体周围软组织整合
种植体植入机体与软硬组织发生结合是一种免疫调节,代表了机体对种植体的异物反应。其中,种植体周围软硬组织的愈合被人为分为多个阶段(图1),包括软组织愈合和骨组织愈合。软组织愈合包括最初的凝血阶段、炎症阶段,随后种植体周围细胞增殖、组织重塑,约6~8周形成种植体周围软组织封闭。术后1~2周,种植体周围骨组织内可见新骨生成,其后成骨、破骨细胞共同参与骨重建阶段,约在术后6~8周骨改建完成而进入终生的骨改建阶段[7-8]。在这愈合过程中巨噬细胞首先作为免疫细胞参与植体植入后的清理和异物反应,随后作为修复细胞参与种植体周围软硬组织的修复重塑[9]。
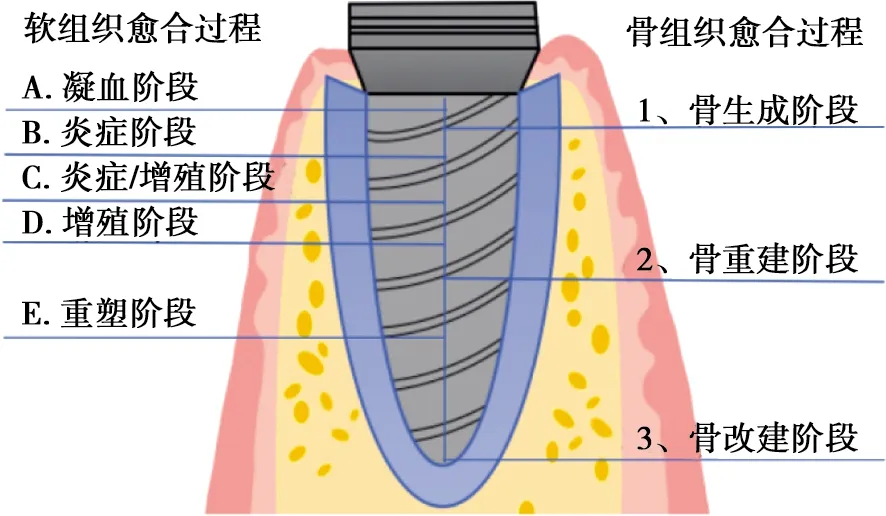
图1 种植体周围组织愈合时间轴
种植体周围软组织愈合与普通软组织愈合过程相似,巨噬细胞在其中均发挥重要作用,但种植体周围软组织的愈合相和皮肤软组织愈合相比不产生瘢痕,较普通黏膜组织愈合速度更慢。在种植体周围软组织愈合过程中,M1型巨噬细胞通常在初期调解组织损伤并诱导炎症反应。种植体周围浸润的M1型巨噬细胞先是吞噬微生物或碎片并粘附于种植体肩台或修复基台表面。随后通过分泌炎性介质,在植体表面引发炎症和伤口愈合反应。此外,M1型巨噬细胞还有助于诱导中性粒细胞凋亡并摄取凋亡的中性粒细胞,这使得伤口向非炎性的修复状态转变。M2型巨噬细胞在修复阶段出现,产生生长因子等抗炎因子,支持组织恢复、抑制肉芽瘢痕组织的形成。贴壁的巨噬细胞通过分泌TGF-β、PDGF等诱导激活成纤维细胞并分泌相关因子来调节纤维化。在软组织修复终末期,M2型巨噬细胞通过产生VEGF等因子来引导组织修复,从而促进毛细血管再生和胶原蛋白重塑[9]。
种植体表面改性可影响巨噬细胞在种植体周围软组织整合中的功能。最近一项研究显示,种植体周围软组织整合似乎只与表面亲水性有关,而与种植体表面化学成分无关[10]。其结果显示改良式SLA亲水表面使巨噬细胞向M2型极化,这有助于成纤维细胞胶原合成。但是,种植体表面改性对巨噬细胞极化的影响存在争议。另一项研究显示SLA表面的巨噬细胞向M1型极化,这抑制了钛表面牙龈成纤维细胞的增殖,从而影响种植体周围软组织的愈合[11]。此外,种植体微动也可能影响种植体周围软组织愈合[12]。这是由于微动引起压力波动,使得巨噬细胞内超氧化物生成减少、粘附于种植体表面的M1型巨噬细胞减少,从而影响种植体周围软组织愈合。
3 巨噬细胞与种植体周围骨结合
在种植体的骨结合过程中,巨噬细胞同样发挥重要作用。除骨髓来源的巨噬细胞外,在骨组织中还存在特殊的骨巨噬细胞。种植体周围骨结合过程受这些巨噬细胞极化的影响。一般,M1型巨噬细胞负责诱导和调控炎症环境,促进破骨细胞的生成和激活,调节骨重塑和改建;M2型巨噬细胞促进合成代谢,以利于种植体周围骨形成和矿化[13]。具体来说,M1型巨噬细胞通过分泌炎性因子(特别是TNF)增加破骨细胞前体数并促进其向破骨细胞分化而直接调控破骨细胞生成。另外,M1型巨噬细胞还可间接通过成骨细胞和其他基质细胞增加RANKL的生成,后者通过RANKL/RANK/OPG信号诱导破骨细胞形成并激活破骨细胞。相反地,M2型巨噬细胞则抑制上述过程。此外,M2型巨噬细胞可产生具有生物活性的生长因子(如TGF-β、骨桥蛋白、1,25-二羟基维生素D3和BMP-2),并能通过这些因子作用于成骨细胞,刺激成骨细胞分泌细胞外基质并促进新骨形成[7,14]。
目前,对于M1型巨噬细胞在种植体周围骨结合中的作用还存在争议。最近一项研究发现,种植体表面的钛颗粒脱落促使巨噬细胞向M1型极化不利于种植体周围骨愈合[15]。但是有研究表明,M1型巨噬细胞可产生抑癌蛋白M,产生的抑癌蛋白M通过STAT3诱导骨髓间充质干细胞向成骨分化。此外,在骨损伤的愈合早期阶段,M1型巨噬细胞还能决定M2型巨噬细胞的细胞因子释放模式[16]。因此,种植体周围骨结合过程可能需要不同表型巨噬细胞的协同作用。
种植体表面形貌、化学组成等表面特性对巨噬细胞的促成骨行为有很大的影响[10]。种植体表面粗糙度可影响巨噬细胞的粘附和极化。通过阳性极化、激光相融等工艺制作不同直径纳米结构钛,可引导巨噬细胞向不同表型活化。直径为80~100 nm的TiO2纳米管偏向诱导M1型巨噬细胞,30 nm的TiO2纳米管则倾向于诱导M2型巨噬细胞[17]。但是,另一项研究报道,大尺寸纳米管表面诱导种植体表面的巨噬细胞向M2型极化[18],这可能与种植体表面制作工艺的差异有关。此外,纳米结构钛表面的二价阳离子化学键可调节粘附于种植体表面的巨噬细胞的形状并使其向M2型极化,从而促进成骨[19]。
4 巨噬细胞在种植体周围疾病中的作用
巨噬细胞作为早期响应细菌感染的固有免疫细胞,可能是治疗种植体周围疾病(Peri-implant disease, PID)的新靶点。PID是种植体周围组织的炎性病变,表现为种植体周围黏膜炎或具有进行性骨丧失的种植体周围炎。研究表明当发生PID时,种植体周围黏膜中的巨噬细胞比例增大、功能活跃、表型易发生重编程[3]。这些现象表明调控巨噬细胞可能可作为预防和治疗PID的新方法。
巨噬细胞极化同时也受种植体周围病原菌的影响,不同表型的巨噬细胞可引导PDI向不同方向发展。一项对牙周炎的研究指出,牙龈组织炎症诱导的巨噬细胞极化可能是加剧牙周组织破坏的原因[20]。在早期炎症阶段,牙周致病菌的各种毒力因子刺激巨噬细胞向M1型极化。M1型巨噬细胞产生炎性介质(如IL-1、TNF-α、IL-6等)加剧种植体周围炎症反应[21]。另一方面,巨噬细胞也可限制炎症的发展。研究发现,巨噬细胞表面的凝集素型氧化LDL受体1(LOX-1)激活后通过Erk1/2 MAPK信号途径产生骨桥蛋白,可减少自生因牙龈卟啉单胞菌诱导而产生的IL-1[22]。相反的,M2型巨噬细胞通过分泌抗炎细胞因子(如TGF-β、IL-10)和生长因子(如EGF、FGF、VEGF)抵抗炎症,并诱导其他修复相关细胞的增殖[23]。
另一方面,种植体表面改性可使巨噬细胞向抗炎方向极化,利于种植体周围炎症的消退和促进受损组织修复。有研究将蛋白或细胞因子加载于纳米钛种植体表面上,促使粘附于种植体表面的巨噬细胞向M2型极化,从而利于慢性炎症后的修复[24]。最近一项研究通过3D多孔磺化聚醚醚酮在种植体表面负载丁酸钠(一种肠道菌群的发酵产物),提高巨噬细胞吞噬能力并诱导巨噬细胞向M2型极化而促进骨再生[25]。
5 研究与展望
巨噬细胞作为早期粘附于种植体表面的细胞,在种植体周围软组织整合和骨结合过程中发挥重要作用。鉴于此,未来可以通过调控巨噬细胞极化来防治种植体周围炎。目前,关于巨噬细胞与种植体周围软组织愈合修复的研究较少,且研究方法上多使用2D培养模型,这无法模拟体内的复杂情况。因此,未来可优化实验方法,以探究种植体周围软组织愈合的复杂过程。在骨结合研究方面,目前研究多聚焦于巨噬细胞极化对种植体周围成骨的作用。新型生物材料的合成和生物材料的表面改性是指导种植体表面巨噬细胞极化的利器。近年来,人们的兴趣从宏观角度的螺纹设计、微观角度的种植体表面粗糙度转向研究种植体表面的纳米尺度和化学改性。纳米或微纳结构表面形貌、生物活性表面涂层的技术突破使得功能性种植体的问世成为可能。

