腹腔镜与开腹二次手术治疗腹腔镜结直肠癌术后吻合口漏的安全性与可行性观察
王欣成 贾向乾
(1. 榆林市第三医院综合外科,陕西 榆林 719000;2. 延安市人民医院120急救站,陕西 延安 716000)
临床在治疗结直肠癌术后吻合口漏目前主要有保守治疗和手术治疗两种方式,外科医生常由于担心初次手术后形成的腹腔粘连导致增加CO2气腹导致菌血症等风险,倾向于选择传统开腹手术[1-3]。本研究对因腹腔镜结直肠癌术后吻合口漏患者采用腹腔镜手术治疗。报告如下。
1 资料与方法
1.1一般资料 本研究经过本院伦理委员会批准,所纳入的100例因腹腔镜结直肠癌术后吻合口漏患者研究对象均为我院2018.2至2019.2所收治,均经过患者知情同意,采取随机数字表法将研究对象分为观察组与对照组各50例,研究对象基线资料存在可比性,差异无统计学意义(P>0.05),经过本院伦理委员会批准。纳入、排除标准见相关文献[4]。见表1。

表1 一般资料对比(n2=50)
1.2方法 (1)观察组给予腹腔镜手术治疗:基于气管插管全麻条件下,指导患者取仰卧头低足高左倾位,使用初次手术的脐部切口,置入10 mm套管作为观察孔,将气腹压力维持在13~15 mmHg之间,建立气腹,基于腹壁中选取合适的位置,左下腹麦氏点对称位置置入5 mm套管,脐下10 cm置入5 mm套管。依次置入腹腔镜,全面探查腹腔后,选择距回盲部15~20 cm处的回肠为造口肠管。在右下麦氏点做3 cm切口,切开腹外斜肌腱膜,钝性分开肌肉后切开腹膜,切口大小以通过2指为宜。在定位抓钳协助下将拟造口肠管提出腹腔,将肠管壁浆膜层与腹膜和腹外斜肌腱膜进行间断缝合。纵行切开肠壁3 cm,肠壁切口边缘全层与皮肤或皮下组织间断缝合,完成造口。(2)对照组给予开腹手术治疗:患者取平卧位,全麻后选择下腹正中切口,长约8 cm,切断腹直肌进入腹腔,沿其边缘切开大网膜。肠脂垂与腹膜缝合固定,沿结肠带纵行切开肠壁3 cm,肠壁切口边缘全层与皮肤或皮下组织间断缝合,完成造口。观察指标:比较二次手术后近期效果及预后情况,包括术后排气时间、排便时间、住院时间、术后并发症(切口感染、腹腔感染、肠梗阻)。
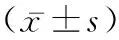
2 结 果
2.1二次手术情况对比 与对照组排气时间、排便时间、住院天数相比,观察组显著较短,差异有统计学意义(P<0.05)。见表2。

表2 二次手术情况对比(n2=50)
2.2预后情况对比 与对照组并发症发生率(14.00%)相比,观察组(2.00%)显著较低,差异有统计学意义(P<0.05)。见表3。

表3 并发症情况对比[n2=50,n2(%)]
3 讨 论
有研究表明,直肠肿瘤切除术后,肠腔内由粪便、血液及气体等混合成的排泄物,每天约几毫升到几十毫升,加之术后疼痛等因素刺激,肛门括约肌痉挛,排泄物潴留于肠腔不易排出,致肠腔压力增高,排泄物可能通过针距间渗漏,导致吻合口感染、坏死,漏口形成和扩大,严重者甚至引起吻合口裂开。[5-7]
本次研究结果表明,与对照组排气时间、排便时间、住院天数相比,观察组显著较短,差异有统计学意义(P<0.05),与对照组并发症发生率(14.00%)相比,观察组(2.00%)显著较低,差异有统计学意义(P<0.05),分析原因:腹腔镜手术治疗术中视野清晰,可见范围大,对盆腔筋膜脏、壁两层之间疏松结缔组织间隙的判断更为清晰,入路的选择更为准确;并可抵达狭窄的小骨盆使局部视野放大,对盆腔自主神经丛的识别和保护作用更确切。另外,腹腔镜手术大部分操作是在相对密闭的腹腔内,极大地减少了脏器浆膜面和腹膜的直接损伤,尽可能保留了腹腔结构的完整性。临床上对于具有复杂腹部手术史、发生吻合口漏后不宜采用腹腔镜肠造口术治疗,其主要原因在于腹腔镜手术中的气腹压力会影响患者呼吸和循环系统,腹腔内静脉回流减少导致的前负荷下降,且CO2气腹会造成膈肌上移,引起胸腔容积减小,导致通气不足,易引起高血压、低血压、心律失常和心脏骤停等并发症。但上述问题可通过呼气末CO2浓度监测了解CO2蓄积程度,应用呼气末正压通气,增加呼吸频率,可显著预防肺部损伤、肺不张、酸中毒。[8-10]
综上所述,对腹腔镜结直肠癌术后吻合口漏患者采取腹腔镜手术治疗后,可显著缩短排气时间、排便时间、住院天数,且并发症少,安全性高,此方法可广泛应用于临床。

