神经内镜微创手术与显微镜辅助骨瓣开颅术治疗高血压脑出血的疗效对比
周金山 巢 青 束汉生 陈 彪 闵敬亮 周光勇 潘笛笛 王大巍
蚌埠医学院第二附属医院,安徽 蚌埠 233000
近年来脑出血的发病率越来越高,已成为导致人类死亡和残疾的主要疾病之一。研究显示引起脑出血的发病原因多种多样,如高血压、脑动脉瘤、脑动静脉畸形等,其中主要以高血压脑出血(hypertensive intracerebral hemorrhage,HICH)为主。高血压脑出血是高血压最严重的并发症之一,现已成为人类致残、致死的一种重要因素[1]。流行病学研究显示,高血压脑出血好发于60岁以上的中老年人,一旦发病起病急、病情凶险、预后差,严重影响人类的身心健康,仅有28%~35%的患者有独立生活能力[2],给社会及家庭带来沉重负担[3]。
治疗HICH的关键是快速血肿清除、降低颅内压力、防止再次病理损伤以及提高生活质量[4]。目前HICH的治疗方式分为保守治疗和手术治疗,保守治疗主要为神经营养、清除氧自由基、脱水等药物治疗,手术治疗方式有多种,包括钻孔引流、血肿清除及去骨瓣减压等。每种治疗方式均有其适应证及禁忌证,如基底节区出血量>30 mL、出现明显占位效应及意识障碍的患者应该积极实施手术开颅血肿清除[5],必要时行去骨瓣减压术,快速解除血肿占位效应对重要脑组织有保护作用,从而拯救患者的生命并进一步促进其康复治疗。但同时也发现骨瓣开颅本身创伤很大,术后出现脑积水等多种并发症的几率大,尤其对于位置较深的丘脑出血,显微镜光源很难达到理想效果,清除能力有限且止血效果差[6]。近年来微创理念逐渐普及,微创外科快速发展,神经内镜辅助治疗在神经外科的应用也日见广泛,已成为脑出血外科治疗的重要手段之一。本研究搜集蚌埠医学院第二附属医院接受治疗的64 例高血压脑出血患者,对比分析神经内镜治疗与显微镜辅助骨瓣开颅治疗高血压脑出血临床效果。
1 资料和方法
1.1 一般资料纳入2017-07—2020-05 在蚌埠医学院第二附属医院接受治疗的64例高血压脑出血患者,均符合《脑出血诊治指南2019 版》中的诊断标准。纳入标准:(1)发病24 h 内入院并行头颅CT 检查明确诊断;(2)脑出血量30~60 mL;(3)格拉斯哥昏迷量表(GCS)评分5~13 分。排除标准:(1)出血量大需大骨瓣减压者;(2)脑干出血、小脑出血、血管畸形患者;(3)长期服用抗凝药物等引起凝血障碍者。观察组29例,对照组35例,2组一般资料比较差异无统计学意义(P>0.05)。见表1。所有患者及家属对本研究知情并签署知情同意书。
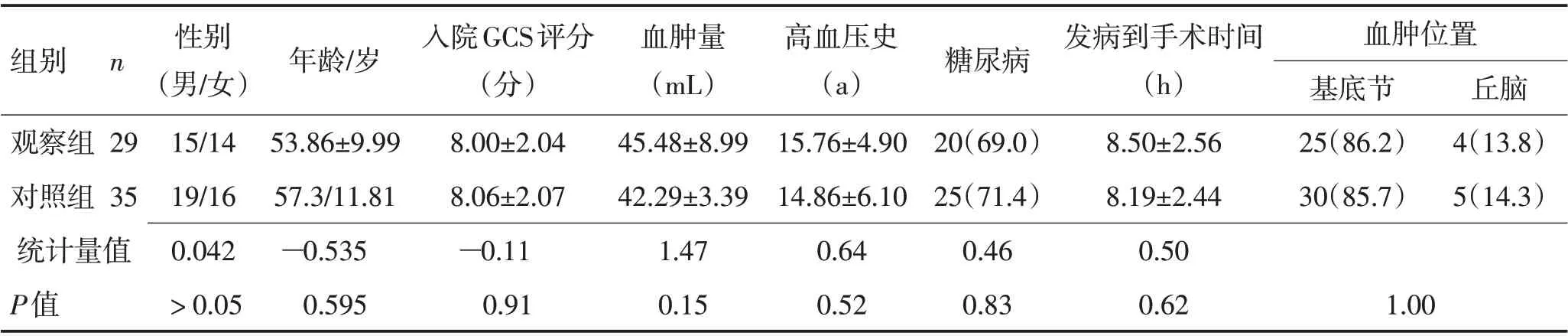
表1 2组患者术前基线资料比较Table 1 Comparison of preoperative baseline data between the two groups
1.2 手术方法观察组实施内镜辅助血肿清除手术治疗。头颅CT明确血肿位置及形态,选择冠状缝前2 cm、中线旁开3 cm为穿刺点,以穿刺点为中心作约6 cm 弧形切口,连同骨膜层掀开皮瓣,电钻钻孔,铣刀铣开形成大小约3 cm骨瓣。先用脑针穿刺血肿腔确定血肿位置后,神经内镜透明工作通道刺入血肿腔,移除管芯,可见血性脑脊液及血肿溢出,神经内镜辅助下清除血肿,出血时可使用双极电凝或速即纱止血。术后硬膜缝合或修补及骨瓣还纳。
对照组实施显微镜辅助骨瓣开颅血肿清除术。根据头颅CT明确血肿位置及手术切口,选择离血肿最近直切口或弧形切口,尽量避开重要神经血管和脑功能区,电钻钻孔,铣刀洗开形成大小约5.0 cm骨瓣。剪开硬膜后脑针穿刺法明确血肿位置,大脑皮质电凝切开,缓慢吸除血肿,止血纱布脑创面止血,硬膜外留置引流管及骨瓣回纳。
1.3 观察指标比较术中出血量、手术时间、血肿清除率、非计划二次手术及术后并发症发生率及术后3个月格拉斯哥预后评分(GOS)。GOS 5分:基本正常,可有轻度后遗症;GOS 4分:轻度残疾;GOS 3分:重度残疾;GOS 2分:植物状态;GOS 1分:死亡。4、5分为恢复良好[7]。计算血肿体积使用多田公式,出血量=血肿的最长径×宽径×层面数×层厚×π/6。不规则血肿体积借助3D slicer软件处理。
1.4 统计学分析采用SPSS 22.0软件处理数据,计量资料以均数±标准差(±s)表示,采用t 检验,不符合正态分布可使用非参数检验。分类数据用率(%)表示,使用卡方检验。以P<0.05 为差异有统计学意义。
2 结果
2.1 2 组手术指标及住院时间比较观察组手术时间、术中出血量、住院时间低于对照组,差异有统计学意义(P<0.05),观察组血肿清除率与对照组无明显差异(P>0.05)。见表2。
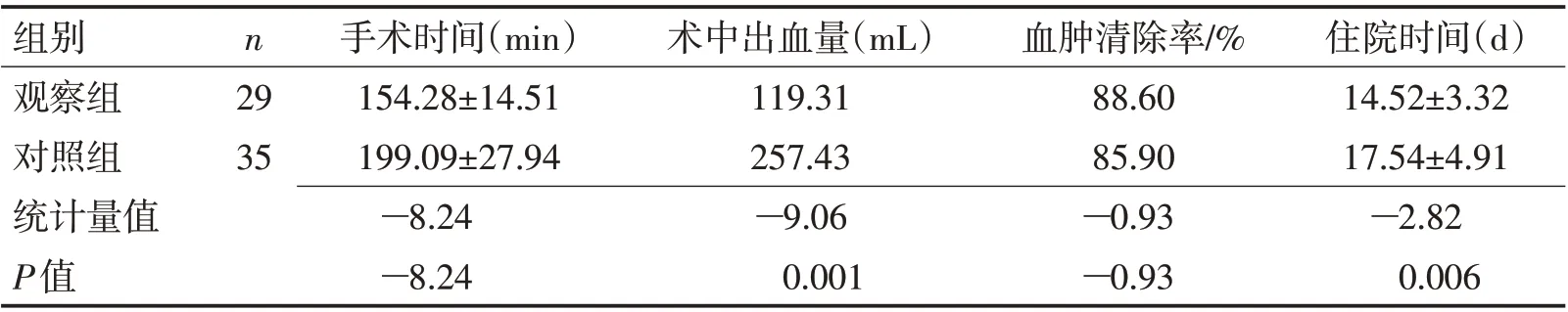
表2 2组手术指标及住院时间比较Table 2 Comparison of operation indexes and hospitalization days between the two groups
2.2 2组术后常见并发症比较观察组再出血2例,非计划二次手术2例,发生率6.8%;对照组再出血手术2 例,因脑水肿严重行去骨瓣减压2 例,非计划二次手术4例,发生率11.4%,2组比较差异无统计学意义(P>0.05)。术后1 d观察组GCS评分(8.17±1.83)与对照组(8.11±1.66)比较差异无统计学意义(P>0.05),术后7 d 观察组GCS 评分(9.59±2.37)与对照组(8.40±2.02)比较差异有统计学意义(P<0.05)。观察组术后常见并发症发生率13.8%,对照组为37.1%,差异有统计学意义(P=0.035)。见表3。术后3个月观察组良好预后率48.3%,明显高于对照组的20.0%,差异有统计学意义(P=0.02)。见表4。观察组典型病例术前、术中及术后影像见图1。
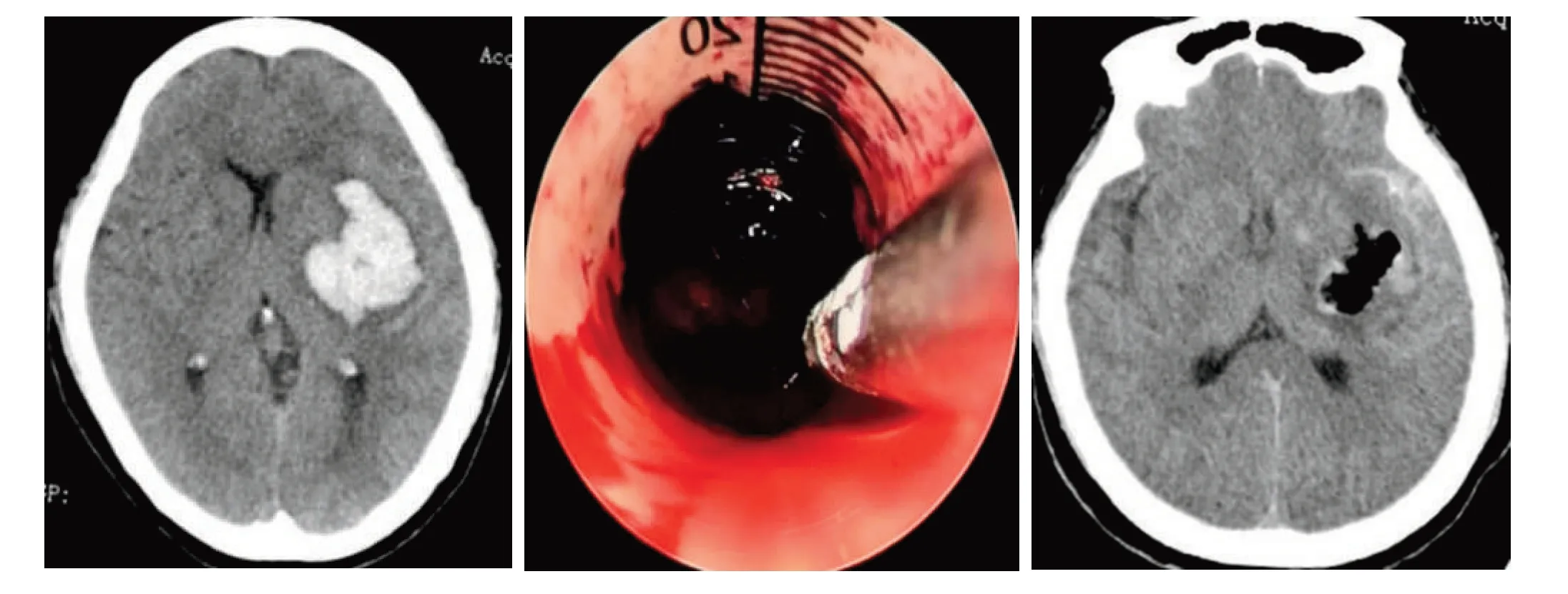
图1 67岁女性高血压脑出血患者神经内镜辅助下行颅内血肿清除术前、术中、术后影像Figure 1 Preoperative,intraoperative and postoperative imaging of 67 year old female patients with hypertensive intracerebral hemorrhage undergoing intracranial hematoma removal assisted by neuroendoscope

表3 2组术后常见并发症比较 [n(%)]Table 3 Comparison of common postoperative complications in the two groups [n(%)]
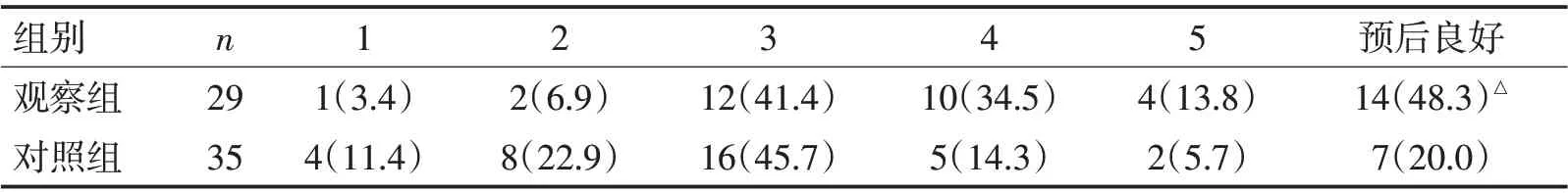
表4 2组术后3个月GOS评分比较 [n(%)]Table 4 Comparison of GOS scores between the two groups at 3 months after operation [n(%)]
3 讨论
高血压脑出血是一种继发于高血压的出血性疾病,对脑组织产生原发或继发性损害[8],压迫血肿周围脑组织导致脑组织水肿、缺血或坏死,严重时可出现脑疝,威胁患者生命[9],具有起病急骤、致残率、病死率高及预后差的特点[10-11]。因此,高血压脑出血达到手术指征时应尽快通过外科干预解除占位效应,降低颅内压力[12]。
随着神经内镜技术迅猛发展,临床应用日趋成熟,进一步更新了HICH的外科手术治疗方式[13]。采用神经内镜手术治疗HICH手术视野清晰,可清楚观察通道内脑组织及脑血管情况,达到精准治疗,把脑组织损伤降到最低,是HICH外科治疗的理想方式之一。本研究显示神经内镜组手术时间与术中出血量均明显低于显微镜骨瓣开颅手术组,2组血肿清除率差异无统计学意义。本研究显示,对比显微镜辅助骨瓣开颅血肿清除手术,神经内镜具有创伤小、出血量少、手术时间短、住院时间缩短等显著特点。HICH术后主要有再出血、颅内感染和肺部感染等常见并发症。本研究中观察组术后并发症发生率明显低于对照组,分析主要原因:(1)采用显微镜开颅手术虽然血肿清除与神经内镜手术无明显差异,但创伤较大,对造瘘通道内脑组织及血管造成不可逆损伤,神经内镜手术治疗方式更符合微创理念,可有效避开脑重要功能区;(2)显微镜开颅手术使用外在光源,对于深部血肿照明欠佳,而神经内镜采用内在光源,可以抵近观察,光线不随血肿位置深浅而改变亮度,可以清楚显示术中情况,操作更为精确;(3)手术时间短、切口小,脑组织损伤小,因此感染发生率降低[14],与张入丹等[15]研究结果一致。
神经内镜具有更广角细节观察、多角度旋转、视野可变、良好的照明系统等优势,治疗高血压脑出血具有创伤小、手术时间短及出血少的特点[16]。首先,人工通道通常选择大脑的功能哑区或少血管区域,透明工作鞘前端为斜坡设计,穿刺通道脑组织推开而不是皮层造瘘,血肿可被挤入透明工作鞘中并可以减少对脑组织牵拉作用,进而减少对脑组织的损伤,多角度旋转可以帮助彻底清除不同部位的血肿。传统开颅并发症包括创伤大、出血多、手术时间长、术中脑组织牵拉以及预后差[17]。显微镜辅助骨瓣开颅术能有效减少并发症的发生,但手术相关并发症的发生率仍上升至40%,很多病人死于术后并发症[18]。据报道,在脑出血的治疗中,神经内镜血肿清除术并发症发生率明显低于立体定向颅内血肿清除术和开颅术[19]。本研究中并发症发生率偏高,可能与单中心及病例数少有关。
神经内镜辅助血肿清除术中再出血的可能原因:(1)止血不彻底,过度依赖止血材料;(2)术后血压高或血压波动大,收缩压>200 mmHg 或舒张压>120 mmHg[20];(3)超早期手术,国内外文献已有报道,脑出血发生后超早期血肿可能会进一步增多,过早手术使颅内压骤然下降,也可能增加再出血风险而加重病情,降低患者的良好预后率[21-22];(4)糖尿病、肝肾功能异常、高龄等危险因素容易诱发出血。神经内镜手术以工作通道形式到达血肿部位,无需脑压板,工作鞘为透明,对于活动性出血,可抵近观察出血点进行止血。使用电凝止血时,尽量减少电凝的次数,电烧灼次数可能影响患者苏醒,术中烧灼次数越多,术后意识改善越差,因此应注意电凝造成的副损伤[23]。另外,术中出血后将血压升至正常水平以检验止血是否确切,术后控制血压也是预防再出血的有效措施之一[24-25]。
神经内镜微创手术的不足之处:手术在通道内完成,操作空间相对狭小,应对手术意外能力差,有活动性出血时止血相对困难,出血情况严重时需要中转开颅手术[26]。神经内镜在视频上显示二维图像,产生“鱼眼效应”容易导致手术操作者错觉,“镜后盲”“器械打架”缺陷不容忽视。高血压脑出血合并破入脑室,单纯行神经内镜清除血肿效果差,应同期行脑室外引流术或行脑室血肿清除术,减少继发损伤,提高患者生存率[27]。神经内镜需掌握神经内镜基本操作和娴熟的开颅技术,致神经内镜医生学习曲线延长。
神经内镜微创手术治疗HICH效果肯定,随着科技不断进步,微创理念进一步发展,神经内镜在治疗HICH中地位逐渐显现。

