腹腔镜与开腹根治性顺行性模块化胰脾切除术治疗胰体尾癌的临床效果比较
伊力旦·热合曼, 聂晓涵, 冷坤增, 艾尼·买买提, 黄英杰, 艾孜再木·玉苏普, 韩玮
胰腺癌的发病率和病死率近年来逐渐升高,约25%的胰腺癌发生于胰腺体尾部[1]。胰体尾癌的恶性程度相当高,患者以腹部和(或)腰背部疼痛不适为主诉,多数患者首诊时已伴有局部肿瘤转移、血管包绕侵犯及远处脏器转移。5年总体生存率约为8%,术后复发率可达50%[2]。2003年,Strasberg教授首次提出根治性顺行性模块化胰脾切除术(radical antegrade modular pancreatosplenectomy,RAMPS),与传统胰脾切除术相比,RAMPS要求深层解剖出Gerota筋膜,并将其及肾前脂肪囊甚至左侧肾上腺做完整切除,目的在于降低后腹膜切缘阳性率,提高R0切除率,以期改善患者短期及长期预后[3]。与开腹根治性顺行性模块化胰脾切除术(O-RAMPS)相比,腹腔镜根治性顺行性模块化胰脾切除术(Lap-RAMPS)创伤小、恢复快,逐渐被更多外科医师接纳使用[4]。本中心自2013年以来逐步开展了RAMPS手术,前期研究已证实RAMPS切除胰体尾部肿瘤效果较好[5]。随着腹腔镜技术的应用,Lap-RAMPS也越来越多的被用于胰体尾部肿瘤治疗,本研究旨在比较O-RAMPS与Lap-RAMPS治疗胰体尾部导管腺癌的效果,报告如下。
1 资料与方法
1.1 一般资料 选取2013年1月至2020年5月新疆医科大学第一附属医院消化血管外科中心/胰腺外科收治的107例胰体尾部导管腺癌患者,其中男54例,女53例,年龄34~76岁。纳入标准:①胰腺占位位于胰腺体尾部,且可行切除手术。②术后行常规病理回报为胰腺导管腺癌。③术后行常规化疗。④患者临床资料数据完整。排除标准:①肿瘤有远处转移及住院期间放弃手术者。②不愿意和(或)因其他伴随疾病不能接受手术者。107例患者中39例患者行Lap-RAMPS,68例行O-RAMPS,两组的性别、年龄、合并症、美国麻醉医师协会(ASA)分级、术前癌胚抗原(CEA)、癌抗原19-9(CA19-9)水平、肿瘤长径、T分期差异均无统计学意义(P>0.05,表1)。所有患者术前均签署知情同意书。
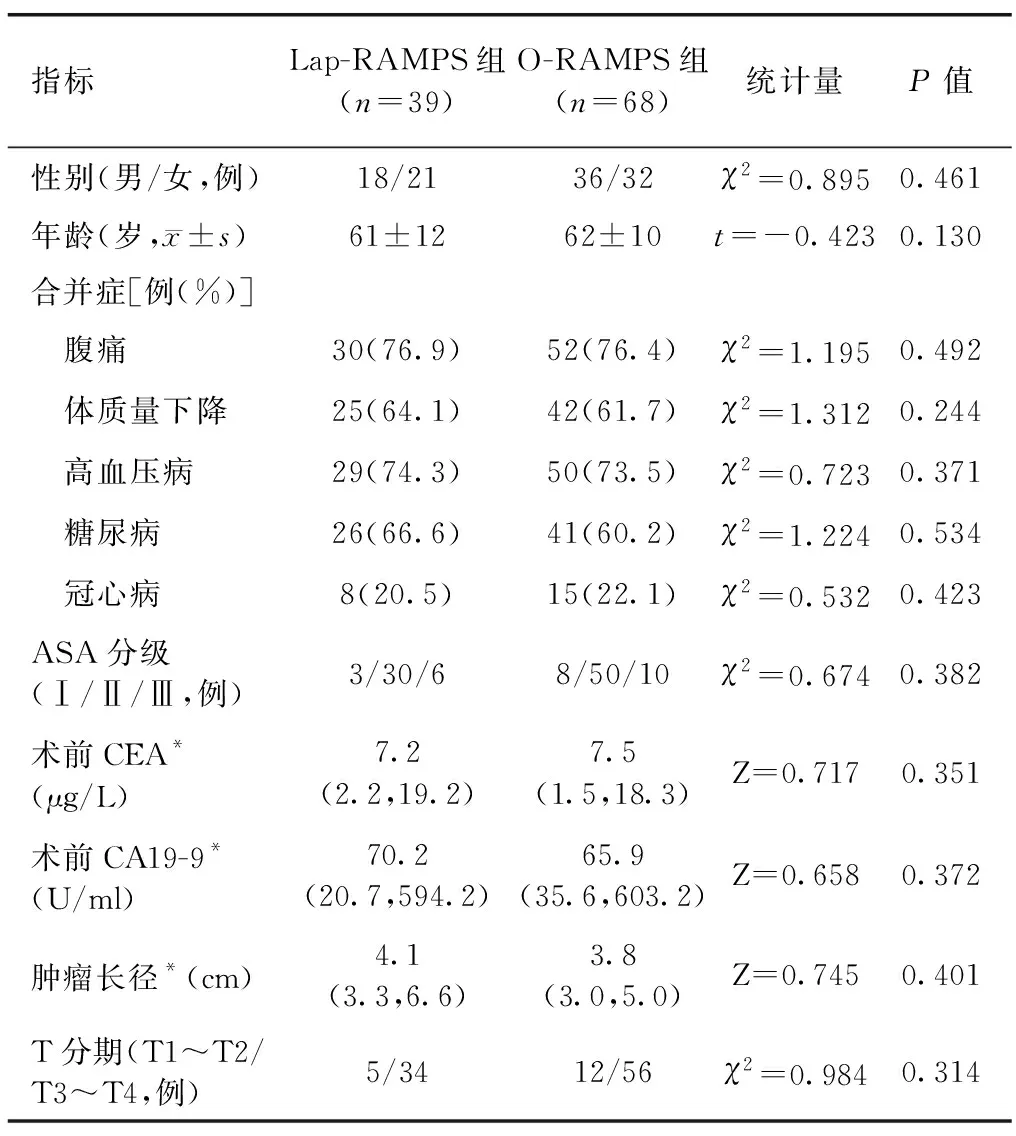
表1 Lap-RAMPS组与O-RAMPS组患者一般资料比较
1.2 手术方法 对于术前评估分期较晚、未侵及脾脏、脾血管及左侧肾上腺以外器官的胰体尾癌患者,本中心通常选择行RAMPS。如术中探查发现肿瘤侵犯或突破后方包膜,通常行后入路的RAMPS治疗。Lap-RAMPS组采用5孔法,仔细查看腹腔内是否有转移,继而打开胃结肠韧带,探查胰腺病灶,查看有无淋巴结转移。建立胰颈后隧道,切割闭合器切断胰腺组织,断端切缘送快速病理回报阴性后,自右向左行RAMPS手术[5]。O-RAMPS比Lap-RAMPS多清扫了胃小弯含贲门左侧的第1组淋巴结,清扫淋巴结数量比Lap-RAMPS数量多。手术过程主要步骤见图1。
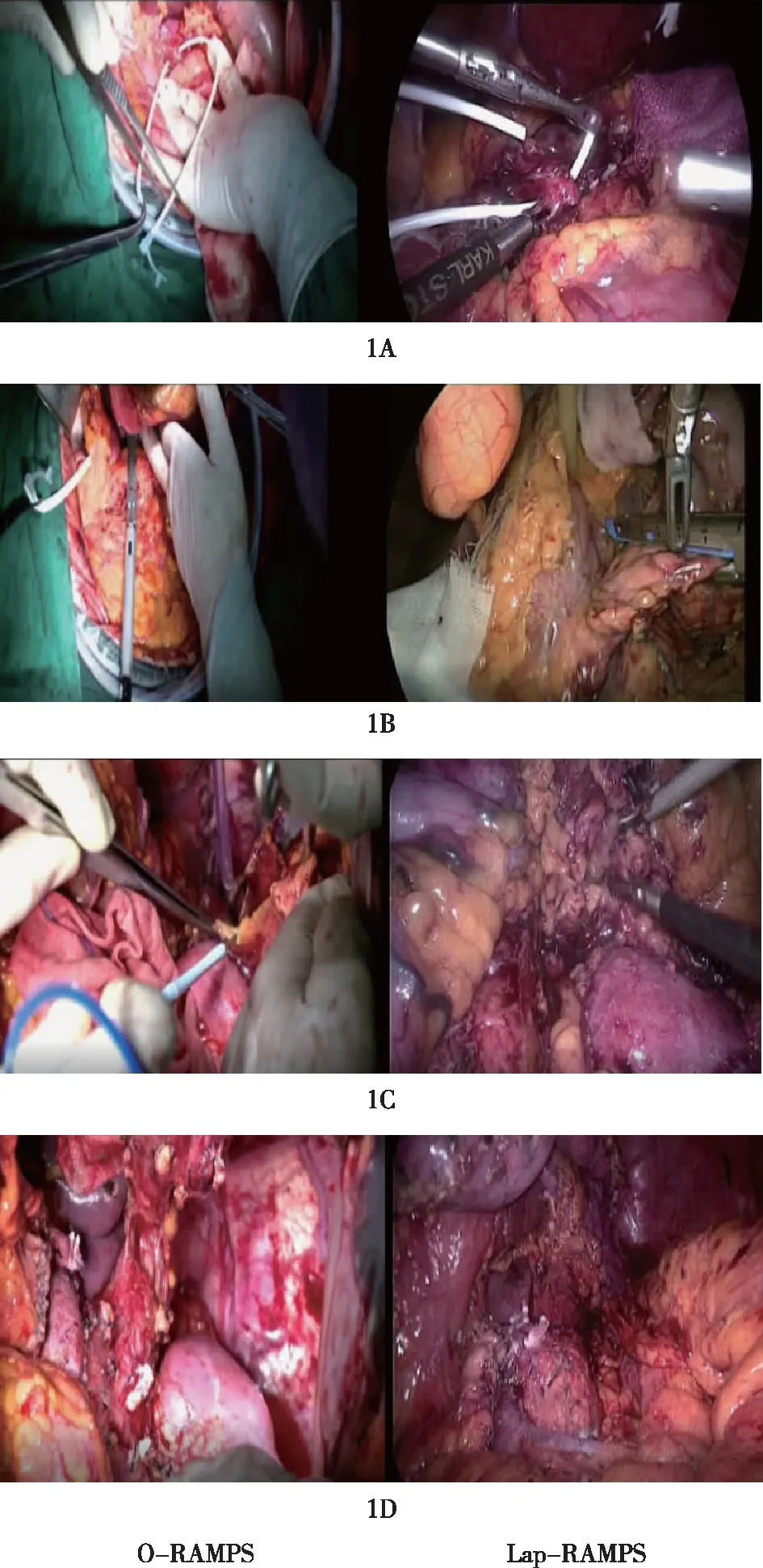
1A:分离并悬吊肝总动脉; 1B:建立胰颈后隧道并切断胰腺; 1C:肾平面分离; 1D:标本取出后术区图1 Lap-RAMPS与O-RAMPS手术过程对比
1.3 观察指标 手术时间、术中出血量、术中输血量、术中淋巴结清扫数量、手术费用、肿瘤最大径、术后胰瘘、腹腔出血、胃排空障碍、乳糜瘘、腹腔感染、腹腔积液等并发症及术后疼痛评分,以及术后是否再手术、住院时间等。
1.4 随访 对术后出院患者采取门诊随诊及电话沟通方式进行随访,随访截止时间为2020年11月。患者的生存时间为手术至死亡的时间或截至2020年11月的时间。
1.5 质量控制 手术由1名本科室手术操作熟练的主任医师完成。患者的围手术期、手术后及出院随访资料的整理工作均由本科医师协作完成。
2.3 随访情况 107例患者中92例获得随访,其中Lap-RAMPS组31例,O-RAMPS组61例,Lap-RAMPS组中位生存时间18.8个月,中位无进展生存期为12.2个月;O-RAMPS组中位生存时间17.9个月,中位无进展生存期为11.9个月,两组生存情况差异无统计学意义(Log-rankχ2=0.045,P=0.831),见图2。
2 结果
计算连续相时,采用二阶精度迎风差分格式,并基于有限体积法计算连续相控制方程,通过Coupled算法求解压力速度耦合,采用分离式求解器求解控制方程。计算离散相时忽略雾滴运动对气流场的影响,采用非耦合方法考察雾滴分布,通过积分颗粒作用力微分方程得到颗粒的运动轨迹。计算过程中压力、动量、k和ε等的亚松弛因子取默认值。
胰腺体尾部恶性肿瘤早期难以发现,首诊时大多数患者已为晚期,手术切除率仅10%~20%[6]。远端胰体尾脾切除术是治疗胰腺体尾部恶性肿瘤的常规手术方式[7]。尽管手术医师的手术技术提高,且配套设施的进步,但未能降低R1切除率。为了更好地解决以上问题,Strasberg等[8]提出的自右向左切除顺序的RAMPS术式被外科医师逐渐接受并应用。随着腹腔镜技术的飞速发展,RAMPS不仅可以开腹进行手术,也可以在腹腔镜下行胰体尾部肿瘤的切除。本研究通过比较Lap-RAMPS与O-RAMPS的术中情况及术后并发症发现,Lap-RAMPS组手术时间及手术费用大于O-RAMPS组,淋巴结清扫数量、手术后患者的疼痛评分及术后住院时间均小于O-RAMPS组,差异有统计学意义。其原因考虑为:O-RAMPS清扫淋巴结数更多,主要是因为开腹手术清扫了胃小弯含贲门左侧第1组淋巴结;Lap-RAMPS的学习曲线较长,在早期开展此类手术过程中经验相对不够丰富,腹腔镜技术相对不够娴熟,致使手术时间长于O-RAMPS组,相信随着病例数量的增加及外科技术的提高,可逐渐缩小此方面的差距;虽然Lap-RAMPS组的手术时间长于O-RAMPS组,但Lap-RAMPS组的术后疼痛评分及术后住院时间均小于O-RAMPS组,且两组术后并发症差异无统计学意义。为充分暴露术区,O-RAMPS手术切口较大,术后疼痛评分较高,切口疼痛严重影响胃肠蠕动功能;Lap-RAMPS仅于腹壁做5个切口及标本取出口,术后疼痛评分较低,切口疼痛轻,患者术后可以早期下床活动,避免长期卧床并发症。腹腔镜器械操作损伤小,对胃肠道影响小,患者可早期排气排便,恢复肠内营养,促进康复,大大缩短了住院时间[9]。结合本单位的前期研究及既往研究[3,5,10],进一步证实了RAMPS的安全性。
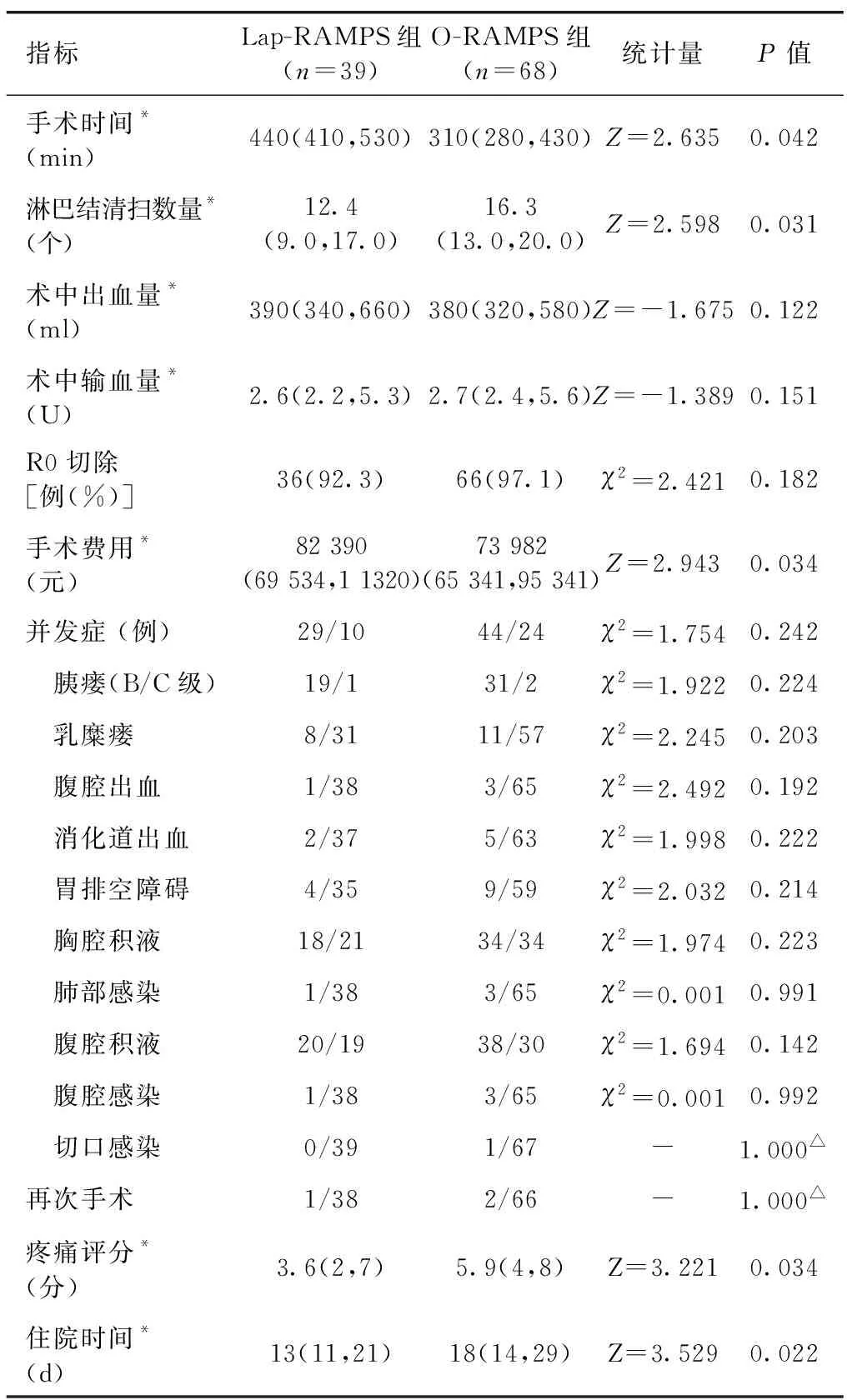
表2 Lap-RAMPS组与O-RAMPS组患者围手术期指标比较
从微生物中分离的壳聚糖酶的最适pH值在4.0~8.0之间。据报道,从Gongronella sp. JG和Aspergillus sp. QD-2中分离得到的壳聚糖酶的最适的pH值为5.6,偏酸,紫色杆菌属中分离得到的壳聚糖酶最适的pH值在5.0~7.0之间。Gupta等从Anabaena fertilissima中获到的壳聚糖酶的最适的pH在7.5左右,偏碱性的酶。
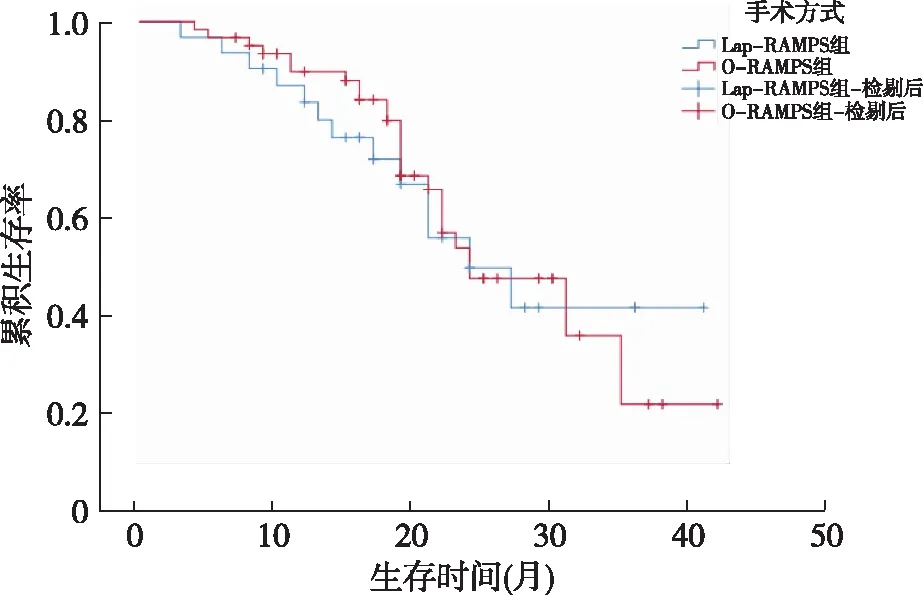
图2 Lap-RAMPS组与O-RAMPS组患者生存曲线
3 讨论
2.2 术后情况 两组患者术后胰瘘、乳糜瘘、腹腔出血、消化道出血、胃排空障碍、胸腔积液、肺部感染、腹腔积液、腹腔感染、切口感染、再次手术比例等比较差异无统计学意义(P>0.05);O-RAMPS组患者术后疼痛评分、术后住院天数高于Lap-RAMPS组,差异有统计学意义(P<0.05,表2)。
2.1 手术情况 两组患者均顺利完成手术,无住院期间死亡或术后30 d内死亡患者。两组手术时间、淋巴结清扫总数量及手术费用差异有统计学意义(P<0.05)。术中出血量、输血量及R0切除率差异无统计学意义(P>0.05,表2)。
目前尚无Lap-RAMPS治疗胰体尾癌长期生存数据的大样本研究。Kim等[11]报道了15例Lap-RAMPS,并发症发生率为13.3%,住院期间无死亡患者,中位随访时间46个月,3年无病生存率为56.3%,3年总体生存率为74.1%。Lee等[3]分析了90例胰体尾癌病例资料,发现Lap-RAMPS组术后并发症发生率与O-RAMPS组相当,但术后住院时间缩短。腹腔镜可放大手术视野,有助于术者更精细地操作,可最大范围地清扫淋巴结,并完成瘤体R0切除[12]。本研究中两组术后并发症发生率、R0切除率及预后效果无明显差异,与国内外研究结果相符[13-15]。
降低企业物资积压,需要不断探索和循序渐进,只有具备健全完善的制度、扎实有序的工作和严格科学的管理,加强物资供应队伍的建设,努力打造一支学习型物资供应队伍,才能减少物资积压的产生,安全、及时、经济地保证物资供应,增强企业在市场经济中的竞争力。
根据Lakoff(1987)、Lakoff&Turner(1989)、Radden&Kövecses(1999)等人的观点,ICM 是指我们组织百科知识所依托的结构,它是我们通过自然、社会和文化活动从其一个特定领域的各种体验中抽象出来的心理表征。Radden&Kövecses(1999:21)认为,一切事物经过概念化后都有ICM,从这个意义上

