腔镜下两种不同入路方式治疗对甲状腺乳头状癌患者淋巴结清扫及术后疼痛的影响*
彭军 汪彪 沈攀 王林 李天成
(达州市中心医院 1.整形美容烧伤科;2.普通外科,四川 达州 635000)
甲状腺癌是一种较为常见的内分泌肿瘤,在全球范围内发病率逐年上升,在我国也同样位居各种常见肿瘤的前列[1-2]。甲状腺乳头状癌(Papillary thyroid cancer,PTC)是甲状腺癌多种病理类型中最为常见、多发的一种,占85%左右,但因其生物学特性表现呈惰性,故在手术切除和术后辅助治疗以后,PTC的转归和预后通常较为乐观[3]。随着现代社会人们思想观念的改变和对自身形象关注度的提高,人们对于身体外观美容效果的需求也日益高涨,但传统甲状腺癌手术通常采取开放式会在皮肤表面造成较为明显的瘢痕,严重影响患者外形的美观程度,对患者日常人际交往和正常生活工作造成不利影响[4]。因此腔镜下微创手术越来越被患者和临床医师重视,经由腔镜下甲状腺手术最早是由日本学者在20世纪初报道[5-6],最早被得到广泛使用的是胸前入路腔镜甲状腺手术,其中经全乳晕入路腔镜甲状腺乳头状癌手术被临床广泛应用[7]。随着人们对美容需求的进一步提高,经口腔前庭入路腔镜甲状腺乳头状癌手术也日益发展,手术创面小且部位隐秘能够有效避免常规手术对外表美观的影响,在甲状腺功能亢进、甲状腺的恶性肿瘤以及PTC中得到了广泛应用[8-9]。本研究比较经口腔前庭与经乳晕入路腔镜下治疗对甲状腺乳头状癌患者的淋巴结清扫情况,术后疼痛表现和美观度及手术指标和并发症的情况,现报告如下。
1 资料与方法
1.1 一般资料 收集我院2019年1月~2021年2月收治的甲状腺乳头状癌患者130例的临床资料,按照两种不同的腔镜入路方式分为口腔组(经口腔前庭入路腔镜甲状腺乳头状癌手术组)66例和乳晕组(经乳晕入路腔镜甲状腺乳头状癌手术组)64例。诊断标准:经超声检查和病理检查确诊为PTC患者[10]。纳入标准:①术前超声提示肿瘤的直径≤1 cm。②无其他器官功能损伤。③患者知情同意且愿意配合研究。排除标准:①肿瘤范围突破甲状腺被膜。②有过颈部或胸部手术放疗史。③急慢性传染病及代谢性疾病。
1.2 方法 口腔组采用经口腔前庭入路腔镜甲状腺乳头状癌手术:协助患者取仰卧位保持颈部过伸,在下唇牙龈之间做3个切口,分别进行穿刺后置入腔镜和腔镜操作器械。经口腔前庭方法常规建腔,同时切除患者的患侧甲状腺叶部和峡部,然后切除喉前淋巴结之后在喉返神经(Recurrent laryngeal nerve,RLN)。入喉的部位用分离钳以喉返神经为底建立清除淋巴结的隧道,并在此通道内填入纱布或可吸收明胶体隔离该处通过的神经,同时操作中注意保护神经进入喉处外侧上方的甲状旁腺,然后将患者的颈总动脉里面的脂肪淋巴结向着内侧方向牵拉,并将上述建立的通道顶部一起牵拉并掀向内侧方,再继续沿着颈总动脉然后向下方暴露无名动脉所在,然后将该动脉上方以及胸腺深部的淋巴脂肪组织一同进行切除,将切出取下的标本送检同时检查是否误切甲状旁腺。术毕彻底止血并关闭切口,见图1。乳晕组采用经乳晕入路腔镜下甲状腺乳头状癌手术:协助患者取截石位,麻醉成功后肩部垫高并消毒铺巾。分别在两侧乳晕做切口置入腔镜和超声刀常规建腔,切除患侧甲状腺叶部和峡部,切除患者喉前淋巴结后继续向下切开颈白线直至胸骨柄处,然后将胸骨上窝处的气管前淋巴结组织向外侧方进行游离至气管侧方的同时探查RLN,确认探查到以后填入无菌纱布或明胶海绵进行隔热,再将淋巴组织向外侧方向进行牵拉直至游离于颈总动脉中线,送检确认标本,彻底止血后关闭手术切口,见图2。

图1 经口腔前庭入路腔镜下甲状腺乳头状癌手术操作前、术中及术后即刻对比Figure 1 Comparison of endoscopic papillary thyroid carcinoma surgery via oral vestibule approach before, during and immediately after surgery

图2 经乳晕入路腔镜下甲状腺乳头状癌手术操作前、术中及术后即刻对比Figure 2 Endoscopic papillary thyroid carcinoma surgery via areola approach before, during and immediately after surgery
1.3 观察指标 ①淋巴结清扫情况:比较不同手术组中央淋巴结清扫所用的时间,以及不同部位淋巴结(气管食管旁、气管前喉、总中央组淋巴结)清扫的数量。②疼痛评分:术后即刻、12、24及48 h采用视觉模拟评分法(Visual Analogue Scale,VAS)[11]对患者进行疼痛评估,总分0~10分,分值越高疼痛程度越高。③手术疗效和并发症发生率:比较两组患者手术时间、出血量以及住院时间,以及术后患者发生出血、喉返神经损伤及感染的例数。④伤口美观程度:使用温哥华瘢痕评估量表(Vancouver scar Scale,VSS)[12]与患者和观察者瘢痕评价量表(Patient and observer scar assessment scale,POSAS)中观察者评价部分(Observer scar assessment scale,OSAS)[13]进行美观度的评定,VSS主要从瘢痕色泽、血管分布(反映伤口处肤色)、厚度以及柔软度几个方面进行评定,总分15分,分值越高瘢痕越严重美观程度越低;OSAS从色素沉着、皮肤色泽、伤口表面凹凸度以及触摸柔软度计分,总分5~50分,分值越高瘢痕外观越严重美观程度越受限。

2 结果
2.1 两组一般资料比较 口腔组66例中男性28例,女性38例,年龄20~38岁,平均(29.17±7.46)岁;病程:2~6个月,平均病程(4.32±1.27)个月;肿瘤直径0.3~1.0 cm,平均(0.62±0.18)cm。乳晕组64例中男性27例,女性37例,年龄19~38岁,平均(29.77±7.71)岁;病程:2~7个月,平均病程(4.89±1.34)个月;肿瘤直径0.2~1.0 cm,平均(0.68±0.21)cm。两组患者上述一般资料进行对比,差异无统计学意义(P>0.05),具有可比性。
2.2 淋巴结清扫情况比较 两组患者气管食管旁和气管前喉前淋巴结清扫数量无明显变化(P>0.05),口腔组患者中央区淋巴结清扫数量更多和时间较乳晕组明显降低(P<0.01),见表1。
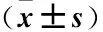
表1 两种手术方式淋巴结清扫情况比较Table 1 Comparison of lymph node dissection in two surgical methods
2.3 VAS评分 术后即刻两组患者疼痛评分无明显差异(P>0.05),术后时间越长口腔组患者疼痛评分较乳晕组越低,差异具有统计学意义(P<0.01),见表2。

表2 两组术后VAS评分比较分)Table 2 Comparison of postoperative VAS score between the two groups
2.4 手术情况和并发症发生率 两组患者手术情况和术后并发症发生情况无明显差异(P>0.05),见表3。

表3 手术情况和并发症比较Table 3 Comparison of surgical conditions and complications
2.5 VSS和OSAS评分比较 口腔组患者术后 VSS和OSAS评分较乳晕组明显降低,差异具有统计学意义(P<0.01),见表4。

表4 VSS和OSAS评分比较分)Table 4 Comparison of scores of VSS and OSAS
3 讨论
腔镜下甲状腺手术因其具有良好的美容效果在临床的应用越来越广泛[14-15]。随着腔镜技术的日益成熟和人们对于美观需求的提高,甲状腺手术的入路方式也变得的丰富起来,最先发展且被广泛普及应用的是胸前入路腔镜下甲状腺手术,这其中经乳晕入路因切口隐秘美容效果较好被广大患者所接受[16],但经乳晕入路腔镜下甲状腺手术存在一定的局限性,对于男性PTC患者而言因其乳房较小或者已行胸腺大部分切除术、胸骨后甲状腺肿物等的患者,经乳晕入路时中央区的淋巴结能否得到彻底清除尚存在争议[17-18],而采取经口腔前庭腔镜下甲状腺乳头状癌的术式可以克服上述问题。许志亮等[19]的研究认为经口腔入路不仅美容效果更好,且其对于中央淋巴组的清扫更为彻底。因东方人下颌在组织解剖特点上较西方人短,因此进行口腔前庭入路实施起来更为方便,而且此种入路腔镜风险较小,这与国外学者Kim等[20]的研究结论相符合。因此,对于甲状腺乳头状癌患者手术的选择,应该结合病情特点、患者诉求以及转移复发情况进行综合考虑。
本研究数据显示,经口腔前庭入路腔镜下手术治疗PTC的患者中央区淋巴结的清扫数量较经乳晕入路组多且用时较短,但在其他部位如气管食管旁沟及气管前喉前这些部位淋巴结的清扫两种入路方式并无明显差异。说明经口腔前庭入路对于中央淋巴结的清扫更为彻底且用时较短。分析原因为中央淋巴结组织范围较大,且是甲状腺癌最常见且最早转移的区域,颈中央淋巴结的清扫值得是清除气管前喉前、气管食管旁沟以及胸骨柄后面位于无名动脉上的淋巴脂肪组织[21]。经口腔前庭入路在合理调整左右拉钩的位置以及用力的方向可以给操作者提供最佳的术野显露。清扫时外界沿颈总动脉表面进行结缔组织的分离,内侧则沿气管表面进行直至无名动脉处,由于RLN是在中央区淋巴结结缔组织间穿过,因此以RLN为中界将中央区淋巴结分为前后两组,方便进行分开清扫,因术野为自上而下且得到充分暴露,提拉起甲状腺的顶部时能够清楚地发现甲状旁腺将其分离并推向外侧以减少误伤,同时方便操作者进行准确地判断和游离能够使中央淋巴结得到更加彻底的清扫。而经乳晕入路腔镜下PTC,在手术过程中由于胸骨柄的阻挡时操作者不能很好的进行胸骨柄后方淋巴结的清除,加之此种入路方式术野由下至上,在操作行进至胸骨柄处时容易受到限制,使对于中央淋巴结区的清扫较经口腔前庭组数量少。
本研究数据还显示,经口腔前庭和经乳晕入路腔镜下PTC术后的出血情况及并发症的发生情况并无明显差异,口腔组VAS评分自术后12 h以后均较乳晕组降低,经口腔前庭入路组的手术时间较经乳晕组长,但差异并不明显,说明两种不同的入路方式手术疗效和安全程度相当,但口腔前庭入路的患者疼痛水平较低。分析原因为腔镜下PTC术已在临床得到广泛与应用,其手术的疗效和安全性是相对有保障的[22]。本次研究中出现出血的患者均在及时处理后症状消失,出现喉返神经损伤考虑手术过程中在建立隧道分离RLN过程中对其造成牵拉导致,故出现声音嘶哑等表现[23-24],但均为短暂性的损伤。经乳晕入路手术切口为一类,经口腔组为二类手术切口,因此都具有术后积液及切口处感染的几率[25],研究中出现感染的患者经抗生素对症治疗后症状消失。经口腔组患者疼痛水平较经乳晕组低分析原因为口腔组入路腔镜的路径短而且创面位于组织疏松且神经相对较少的下颌,但乳晕组手术创面稍大且此部位较口腔前庭对疼痛刺激更为敏感[26]。经口腔前庭入路组手术时间稍长分析为该入路方式操作空间较小且操作难度大,而且相较于经乳晕入路此种入路方式开展的时间相对较短,操作者学习曲线较长,而且虽然经过系统学习和培训,但同样需要一段时间熟悉并适应,而且手术过程中还需要助手与术者的默契配合,因此用时稍长。上述研究数据还显示经口腔前庭组的VSS和OSAS评分均较经乳晕组较低,说明经口腔前庭组术后切口瘢痕严重程度低于经乳晕入路组,美观程度更好,分析原因为,经口腔组创面面积较经乳晕组小,而且创口位于下颌处,从外观看切口较为隐秘,但经乳晕组的患者术后创面虽然有衣物进行遮挡,但术后患者仍能感知自身切口瘢痕,对于美观度存在一定影响。
4 结论
经口腔前庭入路腔镜下治疗对甲状腺乳头状癌患者中央淋巴结清扫的数量较经乳晕入路患者多且用时短,且美观程度较乳晕组更好,但两种入路方式的手术相关指标和预后无明显差异。

