非酒精性脂肪性肝病检出率现状及其影响因素:基于北京市32万人群数据
窦紫岩,钱文红,孔邻润,陈晔,李明亮,张静波
100050 北京市体检中心
随着社会经济水平的不断提高,人们生活方式随之改变,慢性病逐渐代替传染病成为威胁人类健康的首要疾患[1-2]。临床上脂肪肝分为酒精性脂肪肝(alcoholic liver disease,ALD)及非酒精性脂肪性肝病(non-alcoholic fatty liver disease,NAFLD)。NAFLD是最常见的肝病,全球患病率约为25%[3],研究显示其患病率逐年上涨,且有向低龄化发展的趋势[4]。亚洲的NAFLD患病率约为27.4%[5]。据报道NAFLD在我国的发病率为15%~30%[6]。一项Meta分析结果显示,2018年中国NAFLD患病率为32.9%[7],NAFLD已经成为我国第一大慢性肝病和健康体检肝脏生物化学指标异常的首要原因[8]。
有研究结果表明NAFLD患者的总死亡率、肝脏特异性发病率及死亡率的风险显著增加[9],还可导致肝器官和系统一系列的不良结局,与代谢综合征、2型糖尿病、动脉硬化性心血管疾病以及结直肠肿瘤等的高发密切相关[10]。NAFLD危害性已经超过乙型病毒性肝炎和丙型病毒性肝炎,成为全球肝脏相关死亡的最主要原因[11]。由于NAFLD早期一般无症状,不易被察觉,如不及时诊断及干预,可能会导致不良结局。此外,NAFLD具有可逆性[12],生活方式和饮食结构的改变可使其出现有效逆转。美国临床内分泌协会和美国肝脏病协会制订的指南显示,NAFLD患者减重超过5%可降低肝脏脂肪含量并可改善心脏代谢,减重超过10%有望逆转脂肪性肝炎或肝纤维化[13]。通过改善生活方式实现减重是降低NAFLD疾病负担的有效方法,已被推荐为该病的首要预防措施[14]。因此早期发现NAFLD并进行诊断、干预和治疗是减少其疾病负担的有效途径,而体检是尽早发现NAFLD的有效手段。本研究以北京市体检中心2018—2021年体检人群为研究对象,对其NAFLD检出情况及其他相关特征进行分析,为北京市NAFLD的预防提供理论依据。
1 对象与方法
1.1 研究对象
选取2018—2021年在北京市体检中心接受健康体检的360 343人为研究对象。纳入标准:年龄≥18岁。排除标准:患慢性丙型肝炎、肝脏恶性肿瘤史及其他肝脏及胆管疾病;缺失重要资料(身高、体质量、脂肪肝检测指标、年龄、性别);自报大量饮酒。根据纳入与排除标准整理后,共325 726人纳入本次研究。研究对象纳入流程见图1。

图1 研究对象筛选流程图Figure 1 Research subjects screening flow chart
1.2 方法
体检内容及方法如下。(1)体格检查:包括身高、体质量、血压。所有受检者脱去外套,着常服测量,免冠、脱鞋、排空膀胱、站立测量身高(数值精确至0.001 m)、体质量(数值精确至0.1 kg),根据身高、体质量计算BMI;血压测量要求受检者在安静环境下休息5 min,取坐位进行血压测量,采用欧姆龙HBP-9020全自动电子血压计。(2)实验室检查:空腹状态(禁食12 h)时抽取静脉血,采用贝克曼 AU5400全自动生化分析仪测定血液生化指标,项目包括:三酰甘油(triglyceride,TG)、空腹血糖(fasting blood glucose,FBG)、总胆固醇(total cholesterol,TC)、高密度脂蛋白胆固醇(high-density lipoprotein cholesterol,HDL-C)、低密度脂蛋白胆固醇(low-density lipoprotein cholesterol,LDL-C)、血尿酸(serum uric acid,SUA)。(3)肝脏超声检查:影像学医师采用GE LOGIQ E9彩色多普勒超声检查仪(腹部探头频率1~6 MHz)行肝脏彩超检查。
1.3 重点检测项目及评价标准
1.3.1 脂肪肝:(1)肝区近场回声弥漫性增强(强于肾脏和脾脏),远场回声逐渐衰减;(2)肝内管道结构显示不清;(3)肝脏轻至中度肿大,边缘角圆钝;(4)彩色多普勒血流显像提示肝内彩色血流信号减少或不易显示,但肝内血管走向正常;(5)肝右叶包膜及横膈回声显示不清或不完整。具备上述第1项及第2~4项中一项者为轻度脂肪肝;具备上述第1项及第2~4项中两项者为中度脂肪肝;具备上述第1项以及第2~4项中两项和第5项者为重度脂肪肝[15]。
1.3.2 其他指标:FBG>6.1 mmol/L为血糖异常[16]。血压根据《中国高血压防治指南(2018年修订版)》[17],以收缩压(systolic blood pressure,SBP)≥140 mmHg(1 mmHg=0.133 kPa)和/或舒张压(diastolic blood pressure,DBP)≥90 mmHg为血压异常。血脂异常包括TG≥1.7 mmol/L;TC≥5.2 mmol/L;HDL-C<1.0 mmol/L;LDL-C≥3.4 mmol/L[18]。男性SUA>420 μmol/L,女性SUA>360 μmol/L为高尿酸血症[19]。BMI评价标准参照《WS/T428-2013成人体重判定》[20],以BMI<18.5 kg/m2为消瘦,18.5~23.9 kg/m2为正常,24.0~27.9 kg/m2为超重,BMI≥28.0 kg/m2为肥胖。
1.4 统计学方法
采用Excel导出体检数据并进行整理,异常值结合专业判断进行剔除。利用SPSS 23.0软件进行数据分析,符合正态分布的计量资料以(±s)表示,不符合正态分布以M(P25,P75)表示,组间比较分别采用独立样本t检验、秩和检验;计数资料以相对数表示,组间比较采用χ2检验;趋势性检验采用趋势χ2分析;影响因素分析采用非条件多因素Logistic回归分析(LR后退法),α入=0.05,α出=0.10。以P<0.05为差异有统计学意义。
2 结果
2.1 NAFLD检出情况
325 726名体检人群中男170 256人(52.27%),女155 470人(47.73%);年龄18~98岁,平均年龄(42.4±14.6)岁。其中NAFLD检出108 512例,检出率为33.31%。按照肝脏超声诊断结果,轻度NAFLD检出人数为74 062例,占检出人群的68.25%,中度NAFLD检出人数为33 281例,占检出人群30.67%,重度NAFLD检出人数为1 169例,占检出人群1.08%。
2.2 NAFLD与非NAFLD人群一般资料及实验室检查指标比较
NAFLD人群年龄、FBG、SBP、DBP、TG、TC、LDL-C、SUA、体质量、BMI高于非NAFLD人群,HDL-C低于非NAFLD人群,差异有统计学意(P<0.05),见表1。
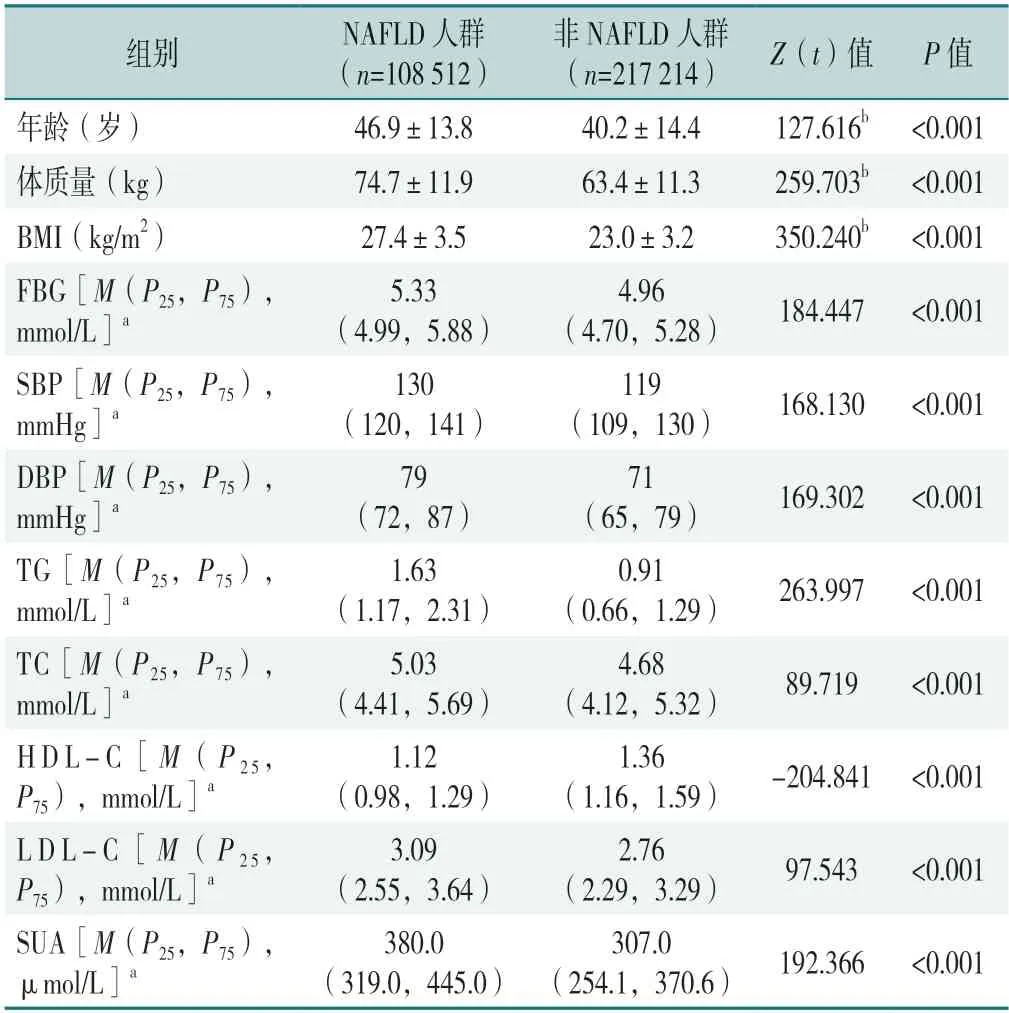
表1 NAFLD与非NAFLD人群一般资料及实验室检查指标比较Table 1 Comparison of general data and laboratory test indicators between NAFLD and non-NAFLD populations
2.3 不同年龄段、性别、BMI人群NAFLD检出率比较
不同年龄段、性别、BMI人群NAFLD检出率比较,差异有统计学意义(P<0.05);其中男性NAFLD检出率高于女性,差异有统计学意义(P<0.05),见表2。
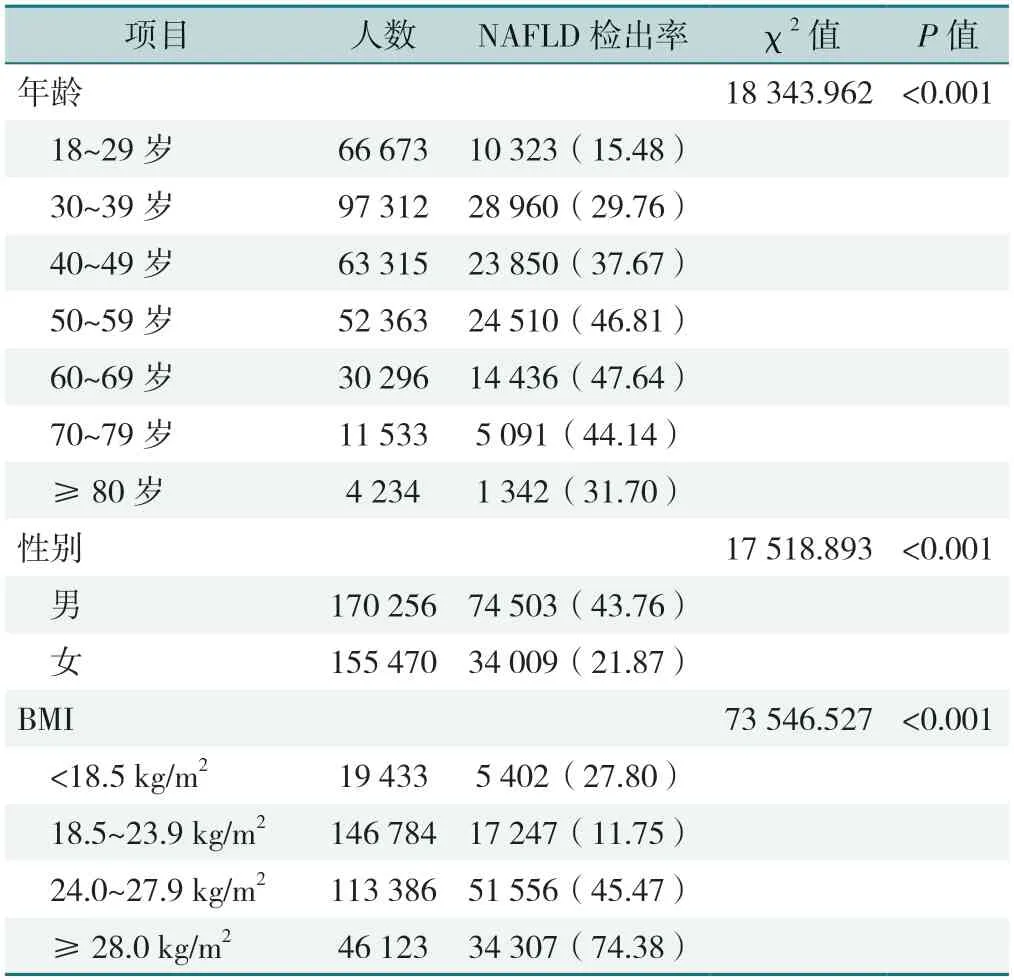
表2 不同年龄段、性别、BMI人群NAFLD检出率比较[例(%)]Table 2 Comparison of NAFLD detection rate by age,sex and BMI
经趋势性χ2检验,不同年龄组的NAFLD检出率呈现趋势性变化(χ2趋势=14 397.61,P<0.001),在70岁之前,NAFLD检出率随着年龄的增大而增大,70岁之后NAFLD检出率下降。
在18~59岁人群中,男性NAFLD检出率均高于女性,差异有统计学意义(P<0.05);在60~69岁人群中,男性与女性NAFLD检出率比较,差异无统计学意义(P>0.05);≥70岁人群中,男性NAFLD检出率均低于女性,差异有统计学意义(P<0.05),见表3。
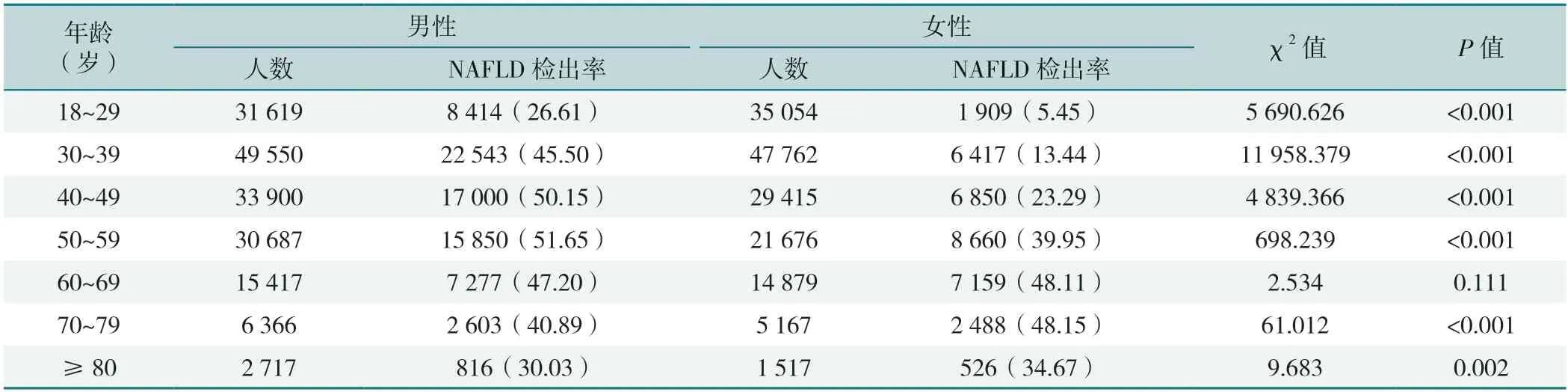
表3 不同年龄男性、女性NAFLD检出率比较[例(%)]Table 3 Comparison of the detection rate of NAFLD in males and females by age
2.4 NAFLD影响因素的多因素Logistic回归分析
以是否为NAFLD为因变量(赋值:是=1,否=0),以表1中有统计学意义的指标为自变量(赋值见表4)进行非条件多因素Logistic回归分析,结果显示,性别、年龄、BMI、SBP、DBP、FBG、TG、TC、LDL-C、SUA是发生NAFLD的影响因素(P<0.05),见表5。
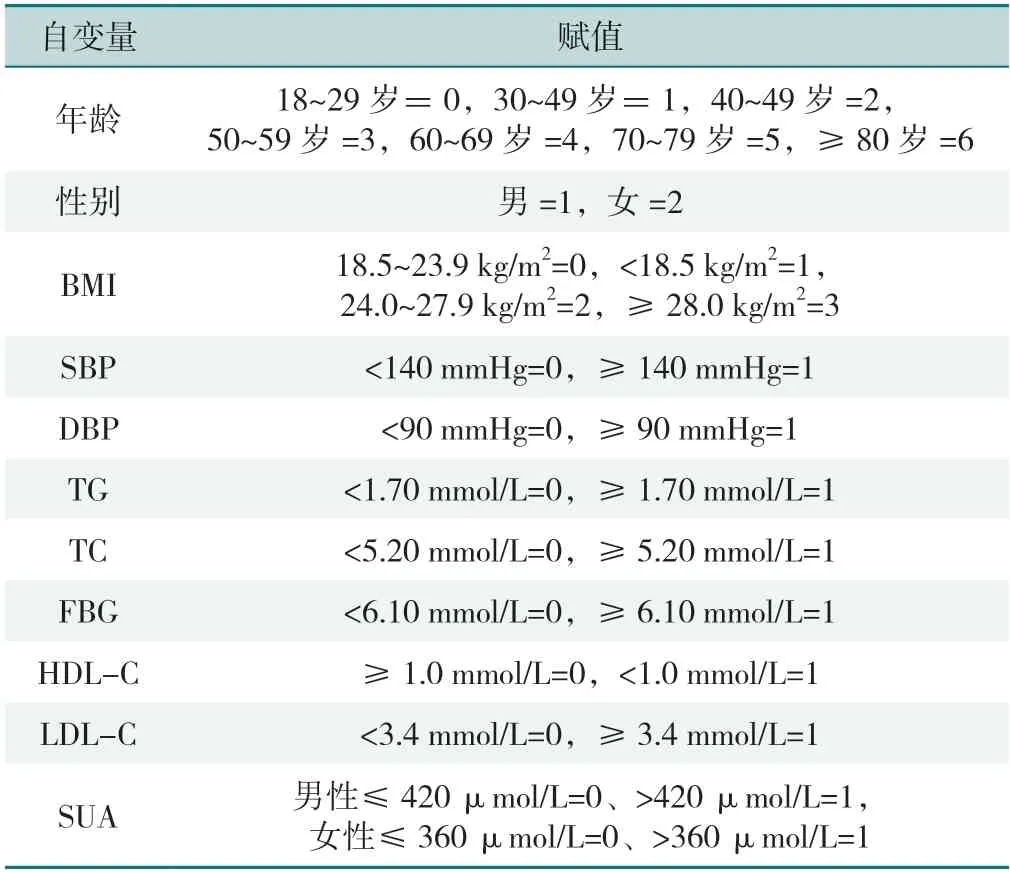
表4 体检人群发生NAFLD影响因素的多因素Logistic回归分析赋值表Table 4 Multivariate Logistic regression analysis of factors influencing the development of NAFLD in the physical examination population
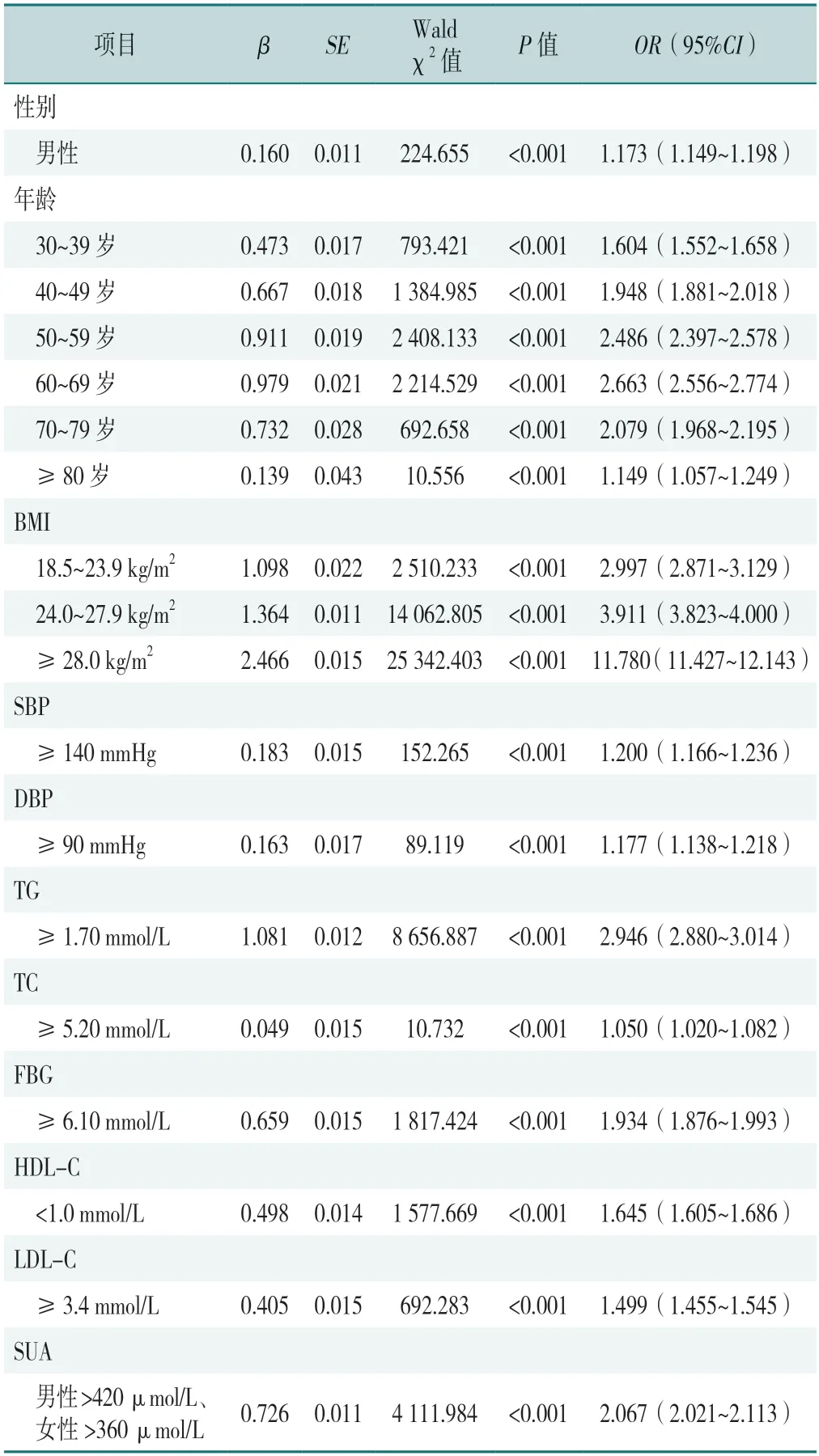
表5 体检人群发生NAFLD影响因素的多因素Logistic回归分析Table 5 Multivariate Logistic regression analysis of influencing factors of NAFLD in physical examination population
3 讨论
肝脏是人体脂类代谢的主要场所,具有储存肝糖、调节代谢、解毒、生物转化的功能。NAFLD患者容易进展为肝硬化、纤维化甚至出现肝功能衰竭[21],虽然最终发展到肝癌的比率较低,但是有逐步上升的趋势[22]。NAFLD与肝外肿瘤的联系也存在争议[23]。然而在早期,大部分患者无明显症状[24],故NAFLD的预防尤为重要。脂肪肝的发病机制尚不明确,但有研究表明,该病的发生与高血脂、高血糖、肥胖等多种因素有关[6]。本研究通过分析北京市体检人群NAFLD的检出情况及其相关危险因素,为了解北京市的NAFLD的患病情况、高危人群的监测、预防以及患者的健康管理等工作提供基础数据。
结果显示,18岁以上体检人群的NAFLD检出率约为33%,高于我国部分地区的检出率[25-26],与一些研究中的检出率相近[27],NAFLD检出率的差异可能与地域间生活方式差异及其他环境影响因素有关。男性NAFLD的检出率高于女性,50~69岁年龄组检出率最高,超过了45%,低于上海市60岁以上老年人[28],高于河北省某地老年人患病率[29],但老年人群的NAFLD高发年龄结果基本一致,多数研究发现超过70岁脂肪肝的患病率下降[30]。
多因素Logistic回归分析发现,BMI是NAFLD的危险因素,并且在所有危险因素中,肥胖(BMI≥28.0 kg/m2)的OR值最高(11.780),高于叶瑶等[30]针对老年人NAFLD研究中BMI的OR值,其研究也发现BMI与TG之间存在交互作用,提示未来可进行BMI以及其他生理指标的交互作用对NAFLD发生影响的进一步探索。减重是预防和治疗NAFLD及其合并症最为重要的治疗措施[31]。对于超重、肥胖的NAFLD患者,建议其通过健康饮食和加强锻炼的生活方式教育纠正不良行为,对于超重、肥胖并且尚未诊断为NAFLD的高危人群,则需要密切观察其生活方式,以及体质量和腰围的动态变化,定期监测生化指标,并且建议其定期复查上腹部B型超声。一项历时12个月的临床试验证实限制饮食在NAFLD患者及肥胖者中取得了良好的效果,其肝内TG含量较基线时降低6.9%[32]。另外有研究指出体质量下降10%以上并维持1年才能逆转肝纤维化[33]。另外,值得注意的是,本研究发现消瘦是NAFLD发生的危险因素。研究指出NAFLD在BMI正常或较低的瘦人身上也会发生[34]。消瘦的NAFLD患者虽然代谢综合征的患病率低于超重和肥胖人群,但是其总体死亡率却高于超重、肥胖的NAFLD患者[35]。其全因死亡、肝脏相关死亡、消化系统肿瘤与肥胖相关肿瘤的发生风险较超重或肥胖型NAFLD、瘦型非NAFLD人群升高[36]。因此,消瘦人群的NAFLD需要格外引起重视,也要定期监测其NAFLD发生、发展的情况。另外,提示人群除了监测体质量和BMI以外,建议采用人体成分分析仪测定体内脂肪含量、体脂百分比及骨骼肌质量,以发现隐性肥胖和肌肉减少症[37]。
TG、TC、LDL-C、HLD-C等异常是发生NAFLD的危险因素,与其他研究基本一致[38-39]。由于本研究中血脂异常的诊断标准是基于《中国成人血脂异常防治指南(2016年修订版)》中边缘升高的标准,比升高标准灵敏度更高,故OR值可能小于以升高为标准的研究,即使这样,研究中TG、LDL-C、HLD-C异常的OR值均>1.5,提示边缘升高的人群已经是脂肪肝的高危人群甚至是患病人群,定期监测和控制血脂指标对于预防脂肪肝的发生与进展有积极的意义。血压升高是发生NAFLD的危险因素,与杨桂玲[40]研究结果一致。可能与血压升高尤其是SBP升高是心脑血管并发症,尤其是动脉粥样硬化的独立危险因素有关。
综上所述,北京市18岁以上体检人群的NAFLD检出率较高,尤其以男性、50~69岁检出率高,消瘦、超重、肥胖均为NAFLD发生的危险因素,血压、血糖、血脂等指标异常也是其危险因素,提示此类人群为NAFLD发生、发展的高危人群,要定期进行B型超声检查或肝脏活检并进一步明确诊断以进行治疗;并且定期监测相关指标,积极调节生活方式;同时应注意消瘦人群也可能为隐性肥胖者,从而存在发生NAFLD的风险。相关部门可针对高危人群开展健康管理工作,以有效地减少疾病危害,从而减轻可能的疾病负担,改善人群生活质量并延长寿命。
本研究NAFLD的诊断采用超声,而未以金标准肝脏活检为诊断标准;研究对象为体检人群的现况研究,是否大量饮酒根据体检表格中的自报信息确定,可能存在信息偏倚,另外也未排除自身免疫性肝病及药物等可能引起肝脂肪变性的因素,可能造成选择偏倚。因此在确定疾病与影响因素关系时具有一定的局限性。未来可通过队列研究、试验研究等进一步挖掘影响NAFLD发生和发展的因素和可行性的干预措施,进一步降低NAFLD的发生,减少疾病带来的健康损害和负担,以提高肝脏健康水平。
作者贡献:窦紫岩和张静波提出研究思路,设计研究方案,撰写论文;钱文红负责数据分析和结果解释;孔邻润和李明亮负责数据的收集和整理;陈晔负责论文修改。
本文无利益冲突。

