经胎盘转运地高辛治疗胎儿心力衰竭的非随机对照研究
周开宇 李一飞 谢 亮 王 川 周 容 朱 琦 万朝敏 母得志 华益民
·论著·
经胎盘转运地高辛治疗胎儿心力衰竭的非随机对照研究
周开宇1,2李一飞1,2谢 亮1,2王 川1,2周 容2,3朱 琦2,4万朝敏2,5母得志2,5华益民1,2
目的 观察经胎盘转运地高辛治疗胎儿心力衰竭的临床疗效及安全性;探讨心血管整体评分(CVPS)和心室作功指数(Tei指数)对胎儿心力衰竭评估及治疗的指导意义。方法 按照研究设计,纳入2008年5月至2011年12月四川大学华西第二医院(我院)产前诊断的胎儿心力衰竭连续病例,知情同意下根据患胎父母意愿分为地高辛组及病例对照组。地高辛组经多学科会诊确定个体化经胎盘转运地高辛治疗方案。对病例对照组进行临床观察。动态监测两组患胎CVPS及心室 Tei指数并观察妊娠结局。同时纳入同期在我院建卡的健康孕妇及胎儿作为正常组,分别于妊娠20、24、28、32、36周及产前观察CVPS及心室 Tei指数演变。结果 ① 地高辛组共纳入10例胎儿心力衰竭病例,其中4例胎儿心房扑动(AF)、3例胎儿室上性心动过速(SVT)、2例轻型胎儿杂合型地中海贫血(MA)、1例胎儿扩张性心肌病(DCM)。AF、SVT及MA患胎经地高辛治疗后心力衰竭得到控制,治疗后孕期顺利,足月顺产,随访10~55个月,生长发育良好,Bayley婴幼儿发育量表测试显示患儿智力及行为发育均正常;治疗过程中CVPS逐渐上升,达到或接近10分,心室 Tei指数逐渐下降,均接近正常组水平。②病例对照组共纳入9例胎儿心力衰竭病例,其中4例AF、3例SVT、2例MA。其中1例AF、1例SVT分别于观察5及7 d后自然转复为窦性心律,其后转入地高辛组,给予地高辛治疗,孕期顺利,足月顺产。其余病例进行临床观察后,其CVPS逐渐降低,心室 Tei指数逐渐升高,最后终止妊娠。③地高辛组1例观察到胃肠道不良反应,地高辛减量后症状消失。结论 地高辛作为治疗胎儿心力衰竭的一线药物具有重要的临床价值,安全性较好;随胎儿心力衰竭控制,胎儿CVPS逐渐上升,心室 Tei指数下降,两者呈负相关关系;CVPS和心室Tei指数能有效指导经胎盘转运药物产前治疗胎儿心力衰竭;及时有效的产前治疗能明显改善疾病预后。
胎儿; 心力衰竭; 经胎盘转运地高辛; 产前治疗; 心血管整体评分; Tei指数
胎儿心力衰竭是由于胎儿心肌原发性或继发性收缩、舒张功能障碍,使心排血量绝对或相对降低,以致不能满足胎儿代谢需要的一种病理过程或综合征,其常见原因有胎儿心律失常,贫血,先天性心脏病伴瓣膜反流,心外畸形(如先天性隔疝、畸胎瘤等),胎儿系统性感染,胎胎输血受血者血容量及血压超负荷,房室瘘伴高心排等[1,2]。胎儿心力衰竭是许多胎儿疾病过程中的共同表现,常为多因素起源,病死率高,存活者致残率高,严重影响出生人口质量,并带来沉重的家庭及社会负担。针对这样的严重情况,国外数家胎儿医学中心进行的胎儿心力衰竭临床治疗探索中,经胎盘转运药物治疗胎儿心力衰竭是主流的产前干预方式[1~5]。初步研究表明,及时恰当的产前治疗可以明显改善部分患胎的预后[1~12],但对不同原因心力衰竭患胎的预后转归需要进一步评估,对接受产前治疗后患儿的长期预后需要进一步随访评价[7~12]。
目前,中国胎儿心脏病学研究处于起步阶段,从2008年起,本课题组开始涉足胎儿心脏病学领域[13~19],在中国率先进行了经胎盘转运地高辛治疗胎儿心力衰竭临床疗效的前瞻性对照研究,并探讨胎儿心血管评分(cardiovascular profile score, CVPS)和心室作功指数(Tei指数)在胎儿心力衰竭产前诊断、评估及治疗中的指导意义;对产前治疗的安全性及有效性进行评估,对产前治疗后胎儿出生后的生长发育情况进行长期随访评估。
1 方法
1.1 研究设计 采用前瞻性对照研究的方法,在严格遵守医学伦理及充分遵从患胎家庭意愿的前提下,以心力衰竭胎儿是否实施地高辛产前治疗进行分组,观察治疗组及对照组胎儿CVPS及心室Tei指数演变。期望探索胎儿心功能评价和监测,地高辛治疗安全性和疗效,为中国妊娠妇女经胎盘转运地高辛治疗方案的建立积累病例。
1.2 伦理学的考虑 ①本研究经过四川大学伦理委员会审查通过;②胎儿已经是人的个体,对可能导致胎儿、新生儿及儿童死亡的出生缺陷进行产前干预,改善预后是合乎伦理学基本准则的[20,21],并且临床研究表明,及时恰当的产前治疗可明显改善胎儿心力衰竭预后[1~12];③尽管孕妇口服地高辛治疗的安全性已经得到证实[1~3,9,11~13],但本研究方案依然将安全性指标作为重要的观察指标;④医生提出终止妊娠的医学意见依据中华人民共和国母婴保健法第十八条规定[22];⑤患胎家庭在充分理解医生提出终止妊娠的医学意见后自愿做出是否终止妊娠的决定。
1.3 诊断标准 患胎出现心脏扩大、胎儿水肿以及瓣膜反流出现或加重。依据表1中CVPS及Tei指数诊断胎儿心力衰竭[1,8]。
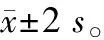
1.5 排除标准 ①伴有心外畸形或心室流出道梗阻的患胎;②胎儿心力衰竭程度过重失去干预价值者(CVPS≤4分);③双胎及多胎妊娠;④孕妇有使用地高辛禁忌证。
1.6 研究设组 经超声心动图诊断的胎儿心力衰竭孕妇,在充分与孕妇及其家庭进行病情沟通后,书面知情同意下纳入本研究。依据患胎家庭意愿分别进入地高辛组及病例对照组。鉴于胎儿CVPS和心室Tei指数的研究不多,特别是心室Tei指数在不同研究间差异较大,本研究取同时期、同地区产科门诊建卡健康孕妇作为正常组进行胎儿心功能演变监测,同样基于伦理学的考虑,不能对正常组胎儿每周行超声心动图检查,以取得与地高辛组和病例对照组相同孕周的CVPS和心室Tei指数作为本研究胎儿心力衰竭的对照,故正常组CVPS和心室Tei指数取每月超声心动图检查的相关指标。
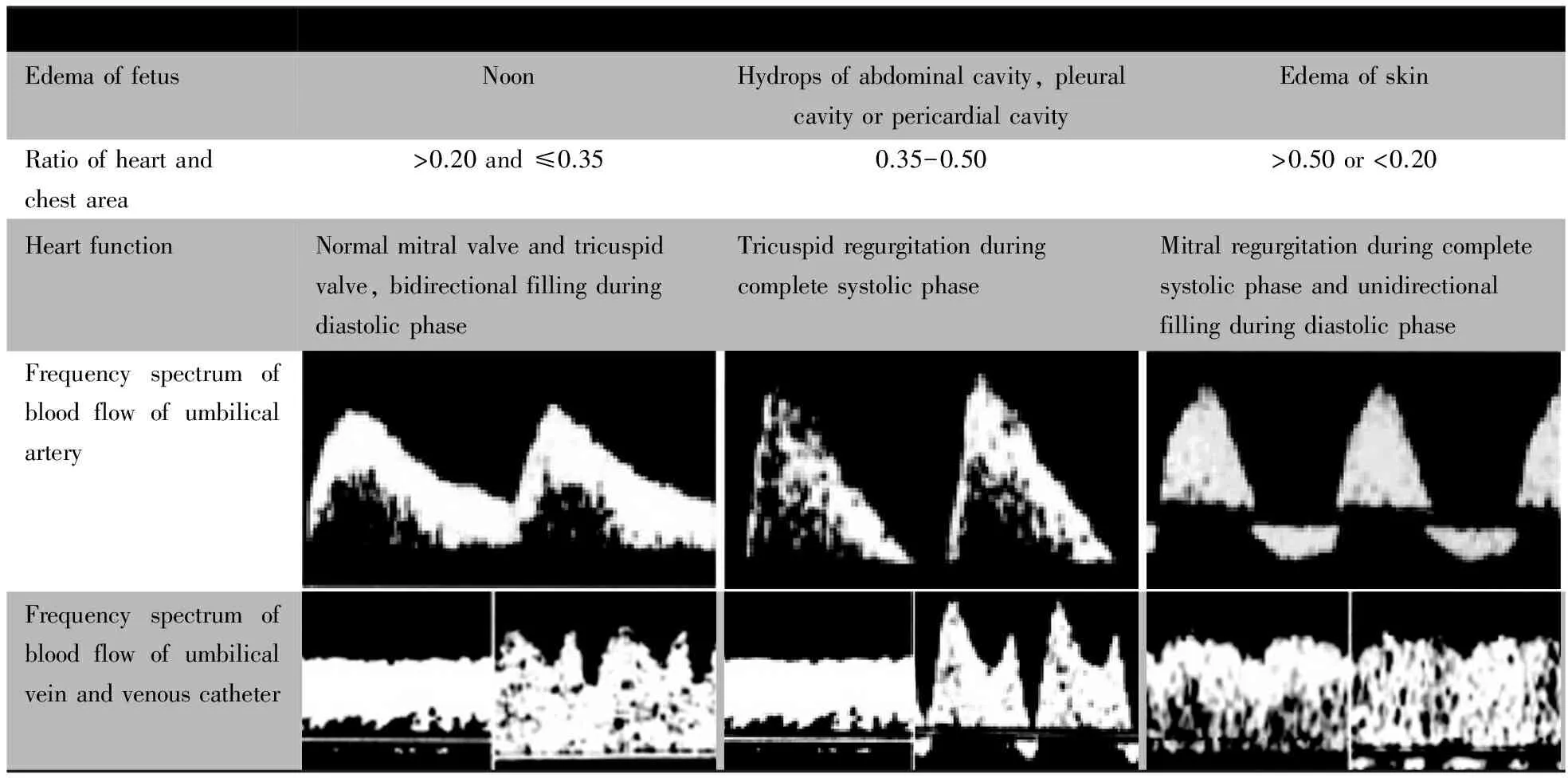
表1 胎儿心血管评分[1,8]
1.7 干预和观察指标 ①地高辛组:由儿童心脏科、产科、超声科及新生儿科共同制定个体化地高辛治疗方案并组织实施。治疗前检测孕妇地高辛基础血药浓度、心电图和超声心动图;地高辛起始剂量为0.25 mg, q12 h;首次治疗后第5天、此后每周复查地高辛血药浓度,每周复查胎儿超声心动图测量CVPS及心室Tei指数,每周2次孕妇行心电图检查,每日胎儿监测,每日孕母地高辛不良反应监测;根据孕母地高辛耐受情况、地高辛血药浓度及胎儿心力衰竭控制情况进行地高辛剂量的调整及治疗疗程决策。② 病例对照组:进行临床观察,一般情况监测、每周胎儿超声心动图测量CVPS及心室Tei指数。由患胎家庭决定是否终止妊娠、何时终止妊娠。③正常对照组:妊娠20、24、28、32、36周及产前观察及测量胎儿CVPS及心室Tei指数。
1.8 转组、退出和失访病例 ①地高辛组和病例对照组以妊娠结局为观察终点。②地高辛组放弃治疗者,放弃前的所有资料纳入地高辛组进行分析,放弃后资料则不再纳入分析;因为存在地高辛药效学作用,该类病例亦不纳入病例对照组进行分析。③病例对照组病例如果在观察过程中患胎家庭转变为使用地高辛意愿,则给予治疗,资料纳入地高辛组分析。④退出病例的定义为入组后至胎儿出生后第1次检查期间不能取得观察指标数据的病例。⑤ 失访病例的定义为出生后第1次检查后再也不来医院接受相关检查的病例。⑥本文不设随访终点,以目前最后1次随访所完成的评估项目为随访记录。
1.9 随访 ①地高辛组及病例对照组:观察患胎心律转复情况,CVPS及心室Tei指数演变,治疗及观察结局,分娩情况(包括胎龄、产时Apgar评分等),出生后心律(率)及心功能(超声心动图评价)情况,生长发育情况。②正常组:出生以后进行新生儿超声心动图检查。
2 结果
2.1 一般情况 2008年5月至2011年12月四川大学华西第二医院(我院)超声心动图室诊断的胎儿心力衰竭病例连续病例19例,同时期书面知情同意下选取在我院的30例健康孕妇及健康胎儿作为正常组。地高辛组和病例对照组均无退出和失访病例。病例对照组有2例转入地高辛组。图1A~ D为研究中采集到的胎儿心房扑动(AF)、胎儿室上性心动过速(SVT)、胎儿心胸面积比扩大和胎儿腹腔积液超声心动图。
表2显示,地高辛组纳入10例患胎,胎儿AF 4例、SVT 3例、胎儿杂合型地中海贫血(MA)2例,胎儿扩张性心肌病(DCM)1例。纳入研究时孕26~34+5周,CVPS 5~8分,心室Tei指数0.49~0.73。病例对照组纳入9例患胎,包括 AF 4例、SVT 3例及杂合型MA 2例。纳入研究时孕29+4~34+3周,CVPS 5~8分,心室Tei指数0.53~0.76。
正常组健康孕妇及健康胎儿30例,孕妇年龄21~33(27.4±4.5)岁。出生后进行新生儿超声心动图检查均提示心脏结构正常。
2.2 正常组胎儿CVPS 及心室Tei指数演变情况 除3例胎儿在妊娠32、32和36周分别出现2、3和3 mm的一过性心包积液,CVPS评分为9分外,其余胎儿在各观察时点CVPS均为10分;随孕周进展,心室Tei指数逐渐降低,妊娠20、24、28、32、 36周和产前心室Tei指数分别为(0.48±0.05)、(0.48±0.06)、(0.44±0.05)、(0.42±0.06)、(0.40±0.06)和 (0.38±0.04)。
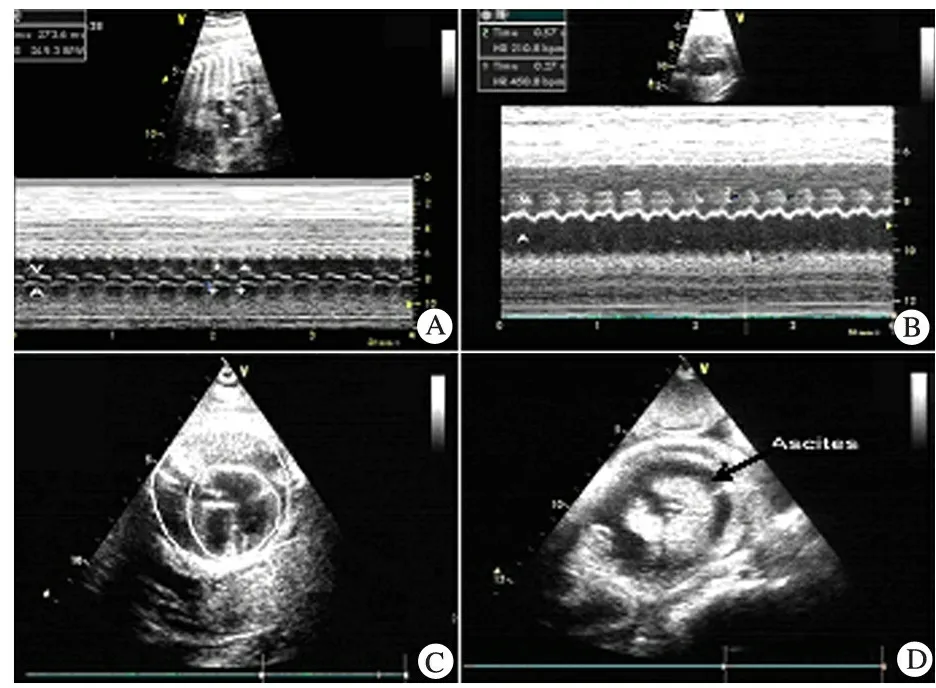
图1 胎儿心力衰竭超声心动图表现
Fig 1 Echocardiogram of fetal heart failure
Notes A: Dig 5, fetal supraventricular tachycardia, HR=249 bpm;B: Dig 1, fetal atrial flutter, 2:1 conduction, AR=450 bpm,VR=210 bpm;C: Dig 8, enlarged fetal cardiac/thoratic area, C/T=0.44;D: Dig 8, fetal ascites
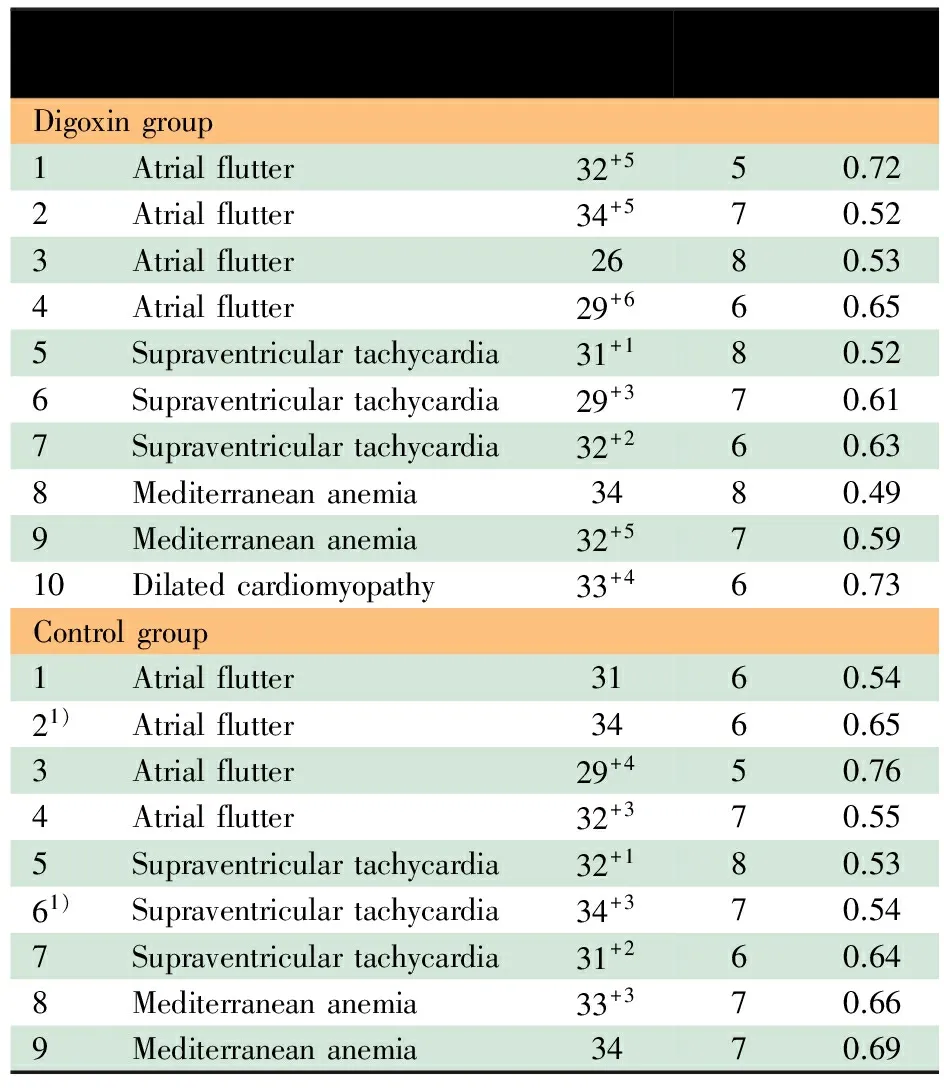
表2 纳入研究时地高辛组及病例对照组患胎基本情况
Notes 1) Transferred to digoxin group;2)gestational weeks at diagnosis
2.3 地高辛组及病例对照组转归情况 地高辛组中,AF、SVT及MA相关心力衰竭患胎经地高辛治疗后,心力衰竭逐渐控制;例10 DCM相关心力衰竭的腹腔积液及心脏扩大有所好转,瓣膜反流明显好转,脐动、静脉血流频谱逐渐恢复正常,CVPS 由6分升至8分,心室Tei指数由0.73降至0.65,但服用地高辛2周后,孕妇出现消化道症状,地高辛血药浓度1.92 ng·mL-1,地高辛减量为0.25 mg qd 后孕妇消化道症状消失,但胎儿腹腔积液及心脏扩大加重,CVPS 由8分降至7分,异常血流频谱出现,心室Tei指数由0.65升至0.71,孕妇及其家庭决定终止妊娠。
病例对照组例2 AF和例6 SVT患胎分别于观察5及7 d后自然转复为窦性心律,其后转入地高辛组,方案与地高辛组相同,治疗后胎儿心力衰竭逐渐控制。其余7例经16~30 d的临床观察后均终止妊娠。观察过程中,患胎水肿逐渐加重,心胸面积比进一步扩大,瓣膜反流未见好转,脐动、静脉血流频谱持续异常,例4和例9患胎出现房性脐静脉搏动,例7患胎出现脐静脉反向血流。
2.4 经胎盘转运地高辛治疗方式的安全性及有效性观察 地高辛组12例接受地高辛治疗的孕妇,仅例10孕妇出现恶心及食欲不振,地高辛减量后症状消失,余11例孕妇均未观察到地高辛常见不良反应。孕妇血药浓度监测显示,在地高辛0.25 mg,q12 h剂量下,孕妇地高辛血药浓度最高为1.76 ng·mL-1,均在有效治疗窗内,且未达到中毒浓度范围;产时分别测量孕妇血及脐带血地高辛血药浓度,计算胎/母地高辛转运率在74.4%~91.6%(表3)。
2.5 地高辛组及病例对照组患胎CVPS及心室Tei指数演变情况 图2A、B显示,治疗前两组患胎间CVPS及心室Tei指数差异均无统计学意义(P>0.05)。随治疗进行,地高辛组CVPS逐渐达到或接近10分,心室Tei指数逐渐降低,均接近正常组水平,两个指标各时点间差异均有统计学意义(均P<0.05),而病例对照组出现CVPS逐渐下降,心室Tei指数逐渐上升趋势,两个指标各时点间差异均有统计学意义(均P<0.05)。
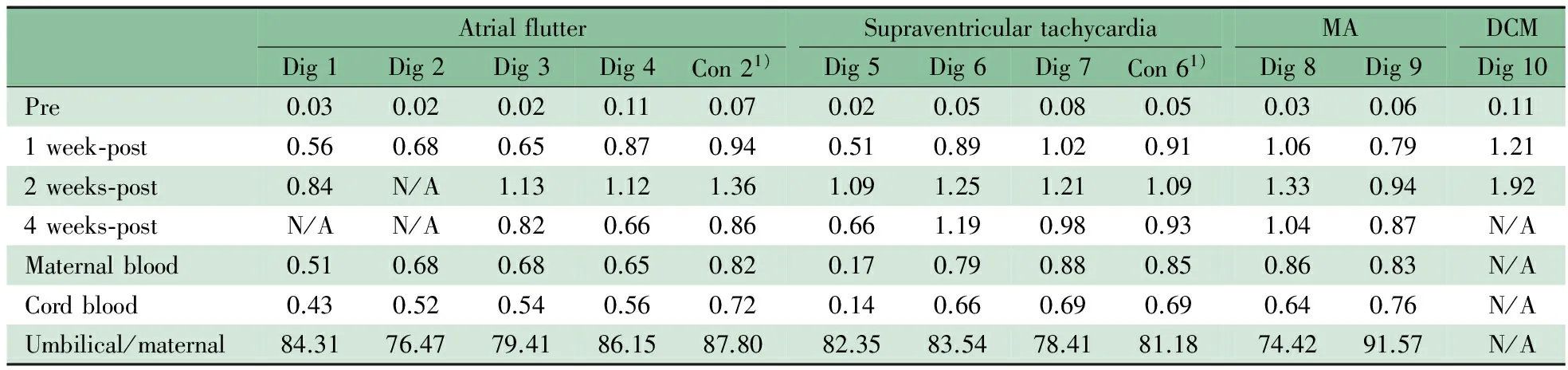
表3 治疗中孕妇地高辛血药浓度(ng·mL-1)及产时胎/母地高辛血药浓度比值(%)
Notes MA:mediterranean anemia; DCM: dilated cardiomyopathy.1) Transferred to digoxin group. N/A: not achieved
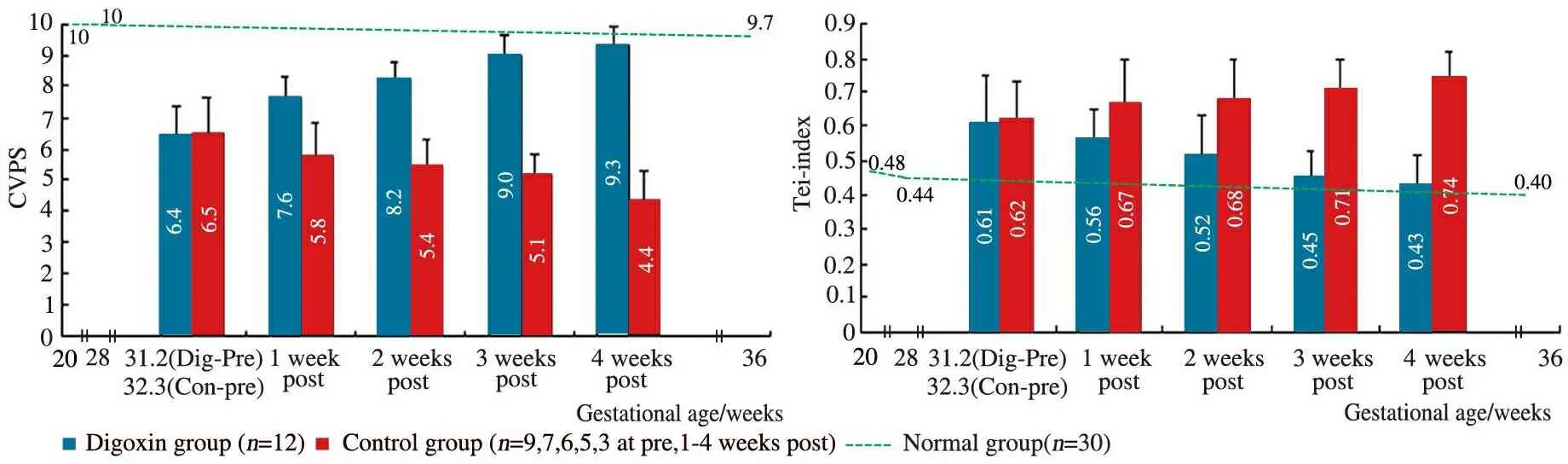
图2 地高辛组、病例对照组和正常组胎儿CVPS和心室Tei指数变化
Fig 2 The dynamic change of CVPS and Tei-index of digoxin group, control group and normal group
2.6 随访情况 地高辛组7例心律失常相关心力衰竭患胎在地高辛治疗后6例转复为窦性心律,例2心室率得到有效控制(出生后继续治疗1个月后完全转复为窦性心律),心力衰竭治愈,足月顺产,随访10~55个月均健康状况良好,无心律失常发作。例8和9杂合突变MA患胎(分别为CD17及SEA杂合突变)地高辛治疗后心力衰竭得到控制,足月顺产,目前分别随访15和17个月,仅存轻度贫血,Hb分别为108和113 g·L-1,血红蛋白电泳显示例8 HbF为4.2%、例9 HbA2为6.4%。Bayley婴幼儿发育量表(BSID)测试显示10例患儿智力及体格发育均正常。
转入地高辛组的病例对照组例2 AF于观察第5天自然转复为窦性心律,继续妊娠并于36+5周早产一女婴,出生体重2.4 kg,现随访8个月,体重5.8 kg,身长61 cm,BSID测试显示运动发育落后于同龄婴儿,智力及行为发育正常。例6 SVT于观察第7天后自然转复为窦性心律,继续妊娠并于妊娠38+1周分娩一男婴,出生体重3.4 kg,现随访15个月,体重11.3 kg,身长82 cm,生长发育正常,BSID测试智力及体格发育正常。
3 讨论
胎儿心力衰竭是许多胎儿疾病过程中的共同表现,常为多因素起源,而最后导致胎儿死亡的主要原因常是严重心力衰竭。胎儿心力衰竭的早期诊断、正确的妊娠决策、及时恰当干预措施的采取、疗效的动态监测和准确评估是决定胎儿预后的重要因素。超声技术不断进步为产前胎儿心力衰竭诊断和监测提供了技术手段。本文选择CVPS和心室Tei指数作为观察指标,对心力衰竭患胎的诊断及治疗监测中的心血管功能变化状况及经胎盘转运药物治疗方式对患胎预后的影响进行研究。
3.1 经胎盘转运地高辛治疗方案的有效性及安全性评价 胎儿心力衰竭药物治疗方面,目前采用的一线治疗药物及方案是孕妇口服地高辛经胎盘转运对胎儿心力衰竭产生治疗作用[1,2,5]。地高辛口服利用率可达70%~90%,蛋白结合率低,能通过胎盘并达到有效血药浓度,且因其排泄快、蓄积性较小,因而使用安全[27,28]。如果治疗后尚有足够长的孕期使血浆地高辛浓度达到有效血药浓度水平,那么通过母亲口服地高辛来治疗改善胎儿心脏功能是安全有效的尝试。文献报道[1,2,7,8,26,27],孕妇口服地高辛每次0.25~0.375 mg,每天2~4次,一般能保持地高辛血药浓度在1.0~2.0 ng·mL-1,且能避免孕妇不良反应。
本研究中选择的经胎盘转运地高辛治疗方案为0.25 mg,q12 h,并根据孕妇地高辛血药浓度调整地高辛给药次数及剂量。监测结果表明,通过此方案,孕妇均能达到有效地高辛血药浓度,并且与病例对照组相比,明显改善了心力衰竭患胎的预后。本研究中血药浓度监测显示,在地高辛0.25 mg,q12 h的剂量下,孕妇地高辛血药浓度最高为1.76 ng·mL-1,均在有效治疗窗内,且未达到中毒浓度范围。产时分别测量孕妇血及脐带血地高辛血药浓度,计算胎/母地高辛转运率为74.4%~91.6%,经胎盘转运地高辛能使胎儿地高辛血药浓度达到有效治疗窗范围。
此外,有文献报道胎儿心力衰竭相关的异常血液动力学状态会导致胎儿神经系统损伤[10],因此,对心力衰竭患胎及时采取恰当的产前干预,最大限度纠正其异常血液动力学状态对患胎宫内生长发育,出生后体格、智力、行为及整体生活质量将产生积极影响。本研究结果显示,经治疗后的11例患胎出生后健康状况良好,生长发育正常,目前最长随访时间为55个月,BSID测试显示10/11例患儿智力及行为发育均正常。但需要对病例进行长期随访,包括患儿中长期生长发育情况、生存质量、神经系统损伤、精神运动发育和认知功能整体评价等的长期研究,这些资料对于胎儿心力衰竭产前治疗方案的逐步完善非常重要。
安全性评价方面,12例接受地高辛治疗的孕妇,1例孕妇出现恶心及食欲不振,地高辛减量后症状消失,余11例孕妇均未观察到地高辛常见不良反应,研究结果与文献报道相似[1,2,9,11],地高辛在经胎盘转运药物治疗胎儿心力衰竭是安全有效的一线药物。
3.2 经胎盘转运地高辛治疗中患胎CVPS及心室Tei指数演变及治疗时机探讨 胎儿心力衰竭评价相对困难,目前临床上应用CVPS及心室Tei指数进行评价[1,13,16,19,28]。经过近10年的临床实践,众多学者都认识到CVPS在胎儿心脏功能评价、治疗前基线评估以及胎儿心力衰竭/胎儿水肿的治疗指导方面,是理想的半定量指标[7],但对于应该在哪一个恰当的临界分值进行治疗需要深入研究。目前较为统一的认识是,CVPS一旦降低提示胎儿心功能受损,应当给予干预,CVPS≤7分,应给予针对病因学的治疗;CVPS≤4分,围生期病死率高,治疗意义不大,甚至是有风险的[1,2,5,7]。CVPS评分系统中胎儿皮肤水肿是胎儿水肿严重的表现,围生期病死率可高达72%[1],有研究认为,一旦胎儿出现皮肤水肿,地高辛治疗往往不能奏效,其原因是胎儿水肿程度过重,严重影响到了地高辛的药动学及药效学效应[7,10]。本组资料中的病例尚未出现上述严重情况,因而治疗效果相对理想,提示在临床工作中对胎儿心律失常应当采取正确判断,及时决策。
有报道认为,CVPS和心室Tei指数呈负相关关系,而心室Tei指数异常和水肿胎儿疾病严重性是相关的[1,8]。CVPS和心室Tei指数均可以用于评价伴心力衰竭的水肿胎儿是否需要干预治疗,并可进行动态检测,这两个指标联合评价对心力衰竭胎儿的诊断治疗更加具有指导意义[18,19]。本研究显示,地高辛组随胎儿心力衰竭逐渐控制,CVPS逐渐达到或接近10分,心室Tei指数逐渐降低,均接近正常组水平;而病例对照组则出现CVPS逐渐下降,心室Tei指数逐渐上升,对治疗及妊娠决策具有指导意义且两个指标呈现负相关关系,与文献报道一致。
同时本研究意识到,CVPS的5个检测项目[1,29]所涉及的症状体征多在心力衰竭中后期出现,因而对早期心力衰竭的诊断价值有限;心室Tei指数是心力衰竭早期较为敏感的指标,但对快速性胎儿心律失常导致的心力衰竭,快速心率将影响心室Tei指数测量的准确性。因此,结合两个指标进行研究,或积极探寻相关的敏感指标非常必要。
此外文献报道[1,8,29],心力衰竭患胎监测中,一旦出现房性脐静脉搏动及脐静脉反向血流提示疾病预后不良。本研究中,病例对照组患胎在观察末期出现2例房性脐静脉搏动,1例脐静脉反向血流,提示这2个指标为心力衰竭的终末期指标,与文献报道一致。提示在临床中应当加强胎儿心力衰竭的监护工作,对出现上述终末期指标的患胎应当及时终止妊娠,防止孕妇出现风险。
3. 3 经胎盘转运地高辛治疗胎儿心力衰竭的适应证探讨 出生后人群使用地高辛有明确适应证,在胎儿心力衰竭地高辛治疗同样如此。一般认为[1,2,8,30,31],地高辛可用于治疗下列原因所导致的胎儿心力衰竭:①异常外周血管阻抗引起血流重新分配所导致的心力衰竭;②快速性室上性心律失常引起的心力衰竭;③贫血或动静脉瘘致高心排血量引起的心力衰竭;④在先天性心脏病基础上出现胎儿瓣膜反流导致的心力衰竭;⑤当左心室或右心室的遗传性心肌病患胎在宫内出现心肌功能不良;⑥对非心血管系统疾病引起的胎儿心力衰竭则需对原发病同时进行综合治疗。
本研究中,接受地高辛治疗的胎儿AF、SVT均转复为窦性心律或有效控制心室率,随心律失常转律,心力衰竭病因消除,患胎免于继续暴露于异常血液动力学状态,预后明显改善。轻型MA患胎出现心力衰竭原因尚需进一步探索,但轻度贫血应当只是心力衰竭的诱因之一;同时注意到纳入研究的4例MA患胎诊断孕龄均为妊娠晚期(32~34周),分析是否与临产前宫内环境的改变有关,需要在以后工作中进一步探索明确,地高辛组的2例MA患胎经地高辛治疗后,CVPS迅速回升,心室Tei指数迅速恢复正常,足月顺产,随访同样证实为轻度MA,患儿生长发育正常,无明显心功能受损表现。
本研究病例纳入可能存在患胎家庭意愿及实施治疗者的选择性偏倚。另外值得说明的是,目前所使用的地高辛起始治疗剂量为0.25 mg q12 h,结合文献报道[1,2,3,9,29],从心律失常相关心力衰竭患胎的转律时间及地高辛达到有效血药浓度的时间等方面来看,有待于探讨适当增加地高辛起始治疗剂量,建立更为科学及有效的地高辛产前治疗方案,以便能迅速达到地高辛有效血药浓度发挥治疗作用;胎儿心力衰竭常为多因素起源,病因是决定预后至关重要的影响因素,因而在这一领域的探索中,最重要的是查明患胎心力衰竭的病因。相信随着产前诊断技术不断提高,胎儿心力衰竭病因的探索会得到推进,针对病因学的治疗研究会逐渐展开,胎儿心力衰竭的治疗及预后会取得不断进步。
[1]Huhta JC. Fetal congestive heart failure. Semin Fetal Neonatal Med, 2005,10(6):542-552
[2]Ojala TH, Hornberger LK. Fetal heart failure. Front Biosci (Schol Ed),2010, 2:891-906
[3]Krapp M, Benatar AA. Review of diagnosis, treatment, and outcome of fetal atrial flutter compared with supraventricular tachycardia. Heart, 2003, 89(8):913-917
[4]Martijn AQ, Maaike MM, Charles SK,et al. Sotalol in the treatment of fetal dysrhythmias. Circulation, 2000, 101(23):2721-2726
[5]McElhinney DB, Tworetzky W, Lock JE. Current status of fetal cardiac intervention. Circulation, 2010, 121(10):1256-1263
[6]Bhat AH, Sahn DJ. Latest advances and topics in fetal echocardiography. Pediatrics, 2004, 19(2): 97-103
[7]Huhta JC ,Quintero R, Suh E, et al. Advance in fetal cardiac intervention. Cardiovascular Med, 2004,16(5):487-493
[8]Falkensammer F, James P, Huhta JC. Fetal congestive heart failure: correlation of Tei-index and Cardiovascular-score. J Perinat Med, 2001, 29(5):390-398
[9]Dhaval P , Bettina C, Huhta J, et al. Digoxin for the treatment of fetal congestive heart failure with sinus rhythm assessed by cardiovascular profile score.J Matern Fetal Neonatal Med,2008,21(7):477-482
[10]Lopriore E, Aziz MI, Nagel HT, et al. Long-term neurodevelopmental outcome after fetal arrhythmia. Am J Obstet Gynecol, 2009, 201(46):e1-5
[11]Dhaval P, Bettina C, Hutha J, et al. Digoxin for the treatment of fetal congestive heart failure with sinus rhythm assessed by cardiovascular profile score.J Matern FetalNeonatal Med, 2008,21(7):477-482
[12]Olus A, Julene SC. Fetal dysrhythmias. Best Pract Res Clin Obstet Gynaecol, 2008, 22(1): 31-48
[13]Zhou KY, Hua YM, Zhu Q, et al. Transplacental digoxin therapy for fetal tachyarrhythmia with multiple evaluation systems. J Matern Fetal Neonatal Med,2011, 24(11):1378-1383
[13]Hua YM, Yang S, Zhou KY, et al. The impact of intrauterine balloon aortic valvuloplasty on gestational outcome in a fetal goat model. Fetal Diagn Ther, 2011,30(2):100-107
[14]Zhou K, Wu G, Li Y, et al Protective effects of indomethacin and dexamethasone in a goat model with intrauterine balloon aortic valvuloplasty. J Biomed Sci, 2012, 19(1): 74-77
[15]Zhou KY(周开宇), Hua YM. The current status of fetal cardiac intervention. Chin J Contemp Pediatr(中国当代儿科杂志),2011,13 (6): 527-532
[16]Hua YM(华益民), Zhou KY. Accurate assessment and treatment of fetal heart failure. J Clin Pediatr(临床儿科杂志), 2011,29 (7): 609-612
[17]Zhou KY(周开宇), Zhu Q, Chen J, et al. Detection of fetal cardiac arrhythmia with echocardiography.Chin J Med Imaging Technol(中国医学影像技术), 2009,25(11): 2084-2087
[18]Zhou KY(周开宇), Hua YM, Zheng Z. Expeirimental study of intra-utero fetal cardiac intervention of near-term fetal lamb. J Sichuan Univ (Med Sci Edi)(四川大学学报医学版), 2008,39 (4) : 641- 644
[19]Zhou KY(周开宇), Hua YM. Fetal heart failure. Chin J Pediatr(中华儿科杂志), 2008,46(4): 316-320
[20]Bliton MJ.Ethics: "life before birth" and moral complexity in maternal-fetal surgery for spina bifida. Clin Perinatol,2003,30(3):449-464
[21]Fasouliotis SJ. Maternal-fetal conflict. Eur J Obstet Gynecol Reprod Biol,2000, 89(1):101-107
[22]中华人民共和国母婴保健法.1994.http://www.law-lib.com/law/law_view.asp?id=547
[23]Bruch C , Schmermund A , Marin D , et al. Tei index in patients with mild-to-moderate congestive failure. Eur Heart J, 2000, 21(22): 1888-1895
[24]Misumi I, Harada E, Doi H, et al. Tei index evaluated by M-mode echocardiography in patients with dilated cardiomyopathy. J Cardiol, 2002, 39(2):85-91
[25]Falkensammer F, James P, Huhta JC. Fetal congestive heart failure: correlation of Tei-index and cardiovascular-score. J Perinat Med, 2001, 29(5):390-398
[26]Matthew Dawes. Drugs in pregnancy. Pharmacokinetics in pregnancy. Best Pract Res Clin Obstet Gynaecol,2001, 15(6):819-826
[27]Jose AJ, Richard LP. Antiarrhythmic drugs in pregnancy. Curr Opin Cardiol,2001, 16(1):40-45
[28]Hofstaetter C, Hansmann M, Eik-nes SH, et al. A cardiovascular profile score in the surveillance of fetal hydrops. J Matern Fetal Neonatal Med, 2006,19(7):407-413
[29]Matta MJ, Cuneo BF. Doppler echocardiography for managing fetal cardiac arrhythmia. Clin Obstet Gynecol,2010, 53(4):899-914
[30]Strasburger JF, Wakai RT. Fetal cardiac arrhythmia detection and in utero therapy. Nat Rev Cardiol, 2010,7(5):277-290 [31]Hahurij ND, Blom NA, Lopriore E, et al. Perinatal management and long-term cardiac outcome in fetal arrhythmia. Early Hum Dev, 2011, 87(2):83-87
Effect of prenatal transplacental digoxin therapy on fetal heart failure: a non-randomized controlled trial
ZHOUKai-yu1,2,LIYi-fei1,2,XIELiang1,2,WANGChuan1,2,ZHOURong2,3,ZHUQi2,4,WANChao-min2,5,MUDe-zhi1,2,HUAYi-min1,2
(1DepartmentofPediatricCardiology, 2KeyLaboratoryofObstetric&GynecologicandPediatricDiseasesandBirthDefectsofMinistryofEducation, 3DepartmentofGynecologyandObstetrics, 4DepartmentofUltrasoundCardiography, 5DepartmentofPediatrics;WestChinaSecondUniversityHospitalandWestChinaSchoolofMedicine,SichuanUniversity,Chengdu610041,China)
HUA Yi-min, E-mail:nathan_hua@163.com
ObjectiveTo study the clinical efficacy and safety of transplacental digoxin therapy to fetal heart failure, and to investigate the significance of cardiovascular profile score (CVPS) and myocardial performance index (Tei index) in assessment and evaluating treatment efficacy of fetal heart failure.MethodsAccording to the research protocol, with written informed consent, fetal heart failure cases, diagnosed in West China Second University Hospital of Sichuan University from May 2008 to December 2011, were consecutively recruited. Based on the parents′ decisions, the included subjects
transplacental digoxin therapy or short-term clinical observation only. During the clinical course, fetal CVPS and ventricular Tei index were dynamically monitored, pregnant outcomes were observed and recorded. A number of healthy pregnant women and fetuses were enrolled to provide reference levels of cardiac function, who were registered in West China Second University Hospital for their routine antenatal care, the fetal CVPS and right ventricular Tei index were dynamically measured and recorded at the time points of 20, 24, 28, 32, 36 gestational weeks and until delivery.Results① Twelve cases with fetal heart failure including 6 cases of fetal atrial flutter (AF), 3 cases of fetal supraventricular tachycardia (SVT), 2 cases of fetal anemia (MA) and 1 case of fetal dilated cardiomyopathy (DCM), received digoxin treatment. Seven subjects including 4 AF, 3 SVT and 2 MA were not treated with digoxin and were treated as controls. After a consultation the individual protocol of transplacental digoxin therapy was determined. Fetal heart failure was gradually controlled in AF, SVT and MA fetuses with transplacental digoxin therapy, and achieved uneventful post-therapy pregnancy and full-term delivery. CVPS increased gradually, at or near the 10 points, left and right ventricular Tei index decreased gradually, closed to normal range. After 10 to 55 months follow-ups, evaluation from Bayley Scale of Infant Development(BSID)revealed the normal growth and development of physique and mentality in all the enrolled children. ② The 7 subjects in control group manifested as gradually decreased CVPS and increased Tei index, and had pregnancy termination finally after short-term clinical observation. Thirty healthy pregnant women and their healthy fetuses were enrolled to provide 10 time points active comparable reference values for CVPS and Tei index measurements. With the gestational age progression, fetal right ventricular Tei index decreased gradually, the value was 0.48±0.05 at 20 gestational weeks and decreased to 0.38±0.04 before delivery. Only gastrointestinal reaction was reported in one case from digoxin group and disappeared after reduction of the does.Conclusions Digoxin stood first on the list of medicaments has important clinical value in clinical treatment for fetal heart failure. With the alleviating of fetal heart failure, CVPS increases gradually, and ventricular Tei index decreases, with the negative correlation between them. CVPS and Tei index can effectively guide the prenatal transplacental digoxin therapy for fetal heart failure. Timely and effective prenatal intervention can significantly improve the prognosis of the suffered fetuses.
Fetus; Heart failure; Transplacenta digoxin; Prenatal treatment; Cardiovascular profile score; Tei-index
国家自然科学基金:30872545,81070136,81270226;长江学者和创新团队发展计划:IRT0935
四川大学华西第二医院儿童 1 心血管科,2 妇儿疾病与出生缺陷教育部重点实验室,3 产科,4 超声科,5 儿科 成都,610041
华益民,E-mail:nathan_hua@163.com
10.3969/j.issn.1673-5501.2013.01.004
2012-10-28
2012-12-26)
张崇凡)

