鸟分枝杆菌复合群药物敏感性试验结果及临床特征分析
李燕明 佟训靓 逄宇 王玉峰 宋媛媛 赵雁林
·论著·
鸟分枝杆菌复合群药物敏感性试验结果及临床特征分析
李燕明 佟训靓 逄宇 王玉峰 宋媛媛 赵雁林
目的 分析鸟分枝杆菌和胞内分枝杆菌感染的风险因素及耐药谱差别,为治疗鸟分枝杆菌复合群提供科学依据。方法 选取2011—2013年来自4家结核病专科医院6121例疑似肺结核患者中,分离的非结核分枝杆菌菌株452株为研究对象。通过多靶位基因测序法对上述菌株进行鉴定,选取其中鸟分枝杆菌和胞内分枝杆菌,使用最低抑菌浓度法(MIC)评估鸟分枝杆菌和胞内分枝杆菌对12种抗生素的药物敏感性试验结果的差别。此外,分析两种菌种感染在不同社会人群及临床特征中的分布。采用SPSS 14.0软件对鸟分枝杆菌和胞内分枝杆菌的全部药物的耐药率,以及两种鸟分枝杆菌和胞内分枝杆菌肺病患者人口学信息及临床症状比率进行卡方检验,以P<0.05为差异有统计学意义。结果 在452株非结核分枝杆菌中,胞内分枝杆菌为最主要的非结核分枝杆菌,总计188株,占41.6%。胞内分枝杆菌对莫西沙星和利奈唑胺的耐药率分别为1.6%(3/188)和8.5%(16/188);鸟分枝杆菌对莫西沙星和利奈唑胺的耐药率分别为10.8%(7/65)和40.0%(26/65), 差异均有统计学意义(χ2值分别为10.71、44.71;P值均<0.05)。鸟分枝杆菌对利福平的耐药率为38.5%(25/65),低于胞内分枝杆菌对利福平的耐药率66.0%(124/188)(χ2=9.01,P<0.05)。 在胞内分枝杆菌肺病患者中,超过65岁的老年人占41.5%(78/188),慢性阻塞性肺病的患者占52.1%(98/188);鸟分枝杆菌肺病患者中超过65岁的老年人占23.1%(15/65),慢性阻塞性肺病的患者占27.7%(18/65)(OR=2.36,95%CI: 1.25~4.46,P<0.05;OR=2.84,95%CI: 1.56~5.19,P<0.05)。结论 胞内分枝杆菌是目前最常见的非结核分枝杆菌,且胞内分枝杆菌与鸟分枝杆菌的耐药谱有明显差别。临床胞内分枝杆菌肺病更易于发生在老年患者及具有慢性阻塞性肺病的患者中。
鸟复合分枝杆菌; 微生物敏感性试验
非结核分枝杆菌(nontuberculous mycobacteria, NTM)是分枝杆菌属内除结核分枝杆菌复合群和麻风分枝杆菌以外的其他分枝杆菌的统称[1]。通常认为非结核分枝杆菌为条件致病菌,其中某些菌可以引起肺部、淋巴结、皮肤组织等感染[1]。近些年来,流行病学数据表明全世界范围内由非结核分枝杆菌引起的肺病呈现上升的趋势[2]。中国是世界结核病高负担国家之一,但是据2000年和2010年进行的全国结核病流行病学调查结果表明,非结核分枝杆菌的分离率由11.1%上升为22.9%[3]。因此,非结核分枝杆菌同样是我国面临的一个重大的公共卫生问题。
在所有非结核分枝杆菌种类中,鸟分枝杆菌复合群是最为常见的致病菌[4]。它主要包括鸟分枝杆菌和胞内分枝杆菌两种,虽然这两种细菌通过传统的生化检验方法不能加以区分,但是它们在致病性和其他生物学特性方面表现出较大的差别[5]。有研究表明,鸟分枝杆菌容易感染艾滋病患者,而胞内分枝杆菌更易于使非HIV感染患者致病[5]。此外,与鸟分枝杆菌引起的肺病相比,胞内分枝杆菌引起的肺病症状更严重而且预后更不理想[6]。对不同抗生素的耐药性是鸟分枝杆菌复合群的一个重要基础性数据,同时对于指导患者开展有针对性治疗具有重要意义,然而对于鸟分枝杆菌和胞内分枝杆菌进行药物敏感性试验所得结果的数据较少。因此,对鸟分枝杆菌复合群进行菌种鉴定、药物敏感性试验及临床数据的回顾性分析,对于全面理解两种分枝杆菌的生物学特征具有重要意义。
材料和方法
一、患者与菌株来源及其一般资料
本研究共收集2011—2013年来自广州市胸科医院、连云港市第四人民医院、重庆医科大学附属永川医院和开封市肺科医院4家结核病专科医院的6121例疑似肺结核患者,从其中分离非结核分枝杆菌菌株452株为研究对象。
二、菌种的分离与鉴定
利用对硝基苯甲酸生长实验和噻吩-2-羧酸肼生长实验对分枝杆菌菌种进行鉴定。培养基内药物浓度为: 对硝基苯甲酸500 mg/ml、噻吩-2-羧酸肼5 mg/ml。其中两种培养基上均生长者则可初步判定为非结核分枝杆菌[7]。
传统生化方法鉴定获得的452株非结核分枝杆菌菌株接种于改良罗氏培养基,置于37 ℃培养箱培养;快速生长的分枝杆菌培养1周,慢缓生长的分枝杆菌培养4周,分别刮取培养基斜面上的菌落收集于三羟甲基氨基甲烷-乙二胺四乙酸(Tris-EDTA,TE)缓冲液中,采用水煮法提取基因组DNA[8]。 采用多靶位基因测序法对上述菌株进行鉴定,包括16S rRNA,hsp65,rpoB和16S~23S rRNA间隔区,引物序列参见表1。以提取的基因组DNA作为模板,按照如下配置50 μl反应体系:5 μl 10×PCR缓冲液,200 μmol 脱氧核糖核苷三磷酸(dNTP), 0.2 μmol的引物, 1 U HotStar Taq聚合酶(Qiagen);将配置好的体系置于PCR仪,扩增条件如下:94 ℃预变性5 min,94 ℃变性1 min,58 ℃复性1 min,72 ℃延伸2 min,共35个循环,最后72 ℃延伸10 min。扩增产物送北京擎科生物技术有限公司进行测序,测序结果与美国国家生物技术信息(National Center for Biotechnology Information, NCBI)中的序列进行比对,从而完成菌种鉴定。

表1 本研究中用于菌种鉴定的引物序列
注 表中括号内F表示为正向引物;R表示为反向引物
三、药物敏感性试验
采用美国临床和实验室标准委员会(Clinical and Laboratory Standards Institute,CLSI)推荐的微孔板稀释法进行[9]。配置调整阳离子的米勒-希尔顿(Mueller-Hinton, MH)液体培养基,在使用前向其中添加5%的增菌剂。首先制备0.5麦氏浓度的菌悬液,并将上述50 μl菌悬液加入到10 ml培养基中稀释,在配置好的含药培养基中每孔添加100 μl。根据临床和实验室标准委员会的推荐及文献报道,总计选择12种抗生素:克拉霉素、阿奇霉素、利福平、利福布汀、乙胺丁醇、链霉素、左氧氟沙星、莫西沙星、加替沙星、利奈唑胺、阿米卡星和卷曲霉素。药物的浓度范围为0.0625~128 μg/ml,不同药物的临界浓度见表2。
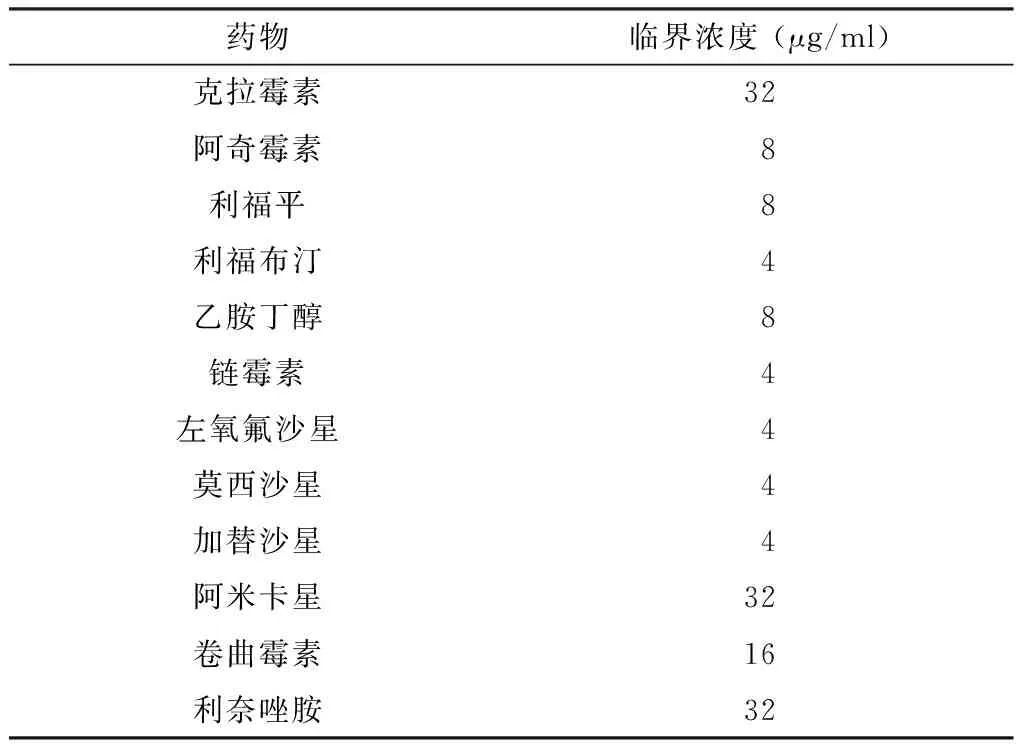
表2 不同药物的临界浓度
四、统计学分析
采用SPSS 14.0软件对鸟分枝杆菌和胞内分枝杆菌的耐药率,以及两种鸟分枝杆菌和胞内分枝杆菌肺病患者人口学信息及临床症状比率进行卡方检验,当P<0.05时,认为差异具有统计学意义。
结 果
一、不同分枝杆菌菌种的构成情况
本研究总计选取生化初筛鉴定获得的452株非结核分枝杆菌进行菌种鉴定,分析结果表明鸟分枝杆菌复合群是最主要的非结核分枝杆菌,总计253株,占56.0%;其中胞内分枝杆菌188株(41.6%)和鸟分枝杆菌65株(14.4%)。其次是龟-脓肿分枝杆菌复合群,有103株,占22.8%,其中最主要的为脓肿分枝杆菌和马赛分枝杆菌,分别有75株(16.5%)和25株(5.5%)。此外,还发现堪萨斯分枝杆菌24株(5.3%)、偶然分枝杆菌21株(4.6%)、戈登分枝杆菌19株(4.2%)、龟分枝杆菌3株(0.7%)及其他分枝杆菌32株(7.1%)。选取253株鸟胞内分枝杆菌复合群进行后续分析。
二、鸟分枝杆菌复合群的药物敏感性试验结果
克拉霉素、卷曲霉素和利福布汀表现出对鸟分枝杆菌和胞内分枝杆菌有很好的抗菌活性,其中克拉霉素对鸟分枝杆菌和胞内分枝杆菌能抑制50%菌株生长的最低抑菌浓度(MIC50)和能抑制90%菌株生长的最低抑菌浓度(MIC90)分别为0.5 μg/ml和2.0 μg/ml,其耐药率分别为3.0%和2.1%。鸟分枝杆菌和胞内分枝杆菌对利福布汀的耐药率分别为1.7%和2.7%。而阿奇霉素、左氧氟沙星、加替沙星和链霉素对鸟分枝杆菌和胞内分枝杆菌的抗菌效果较差,其耐药率均高于70%(表3)。
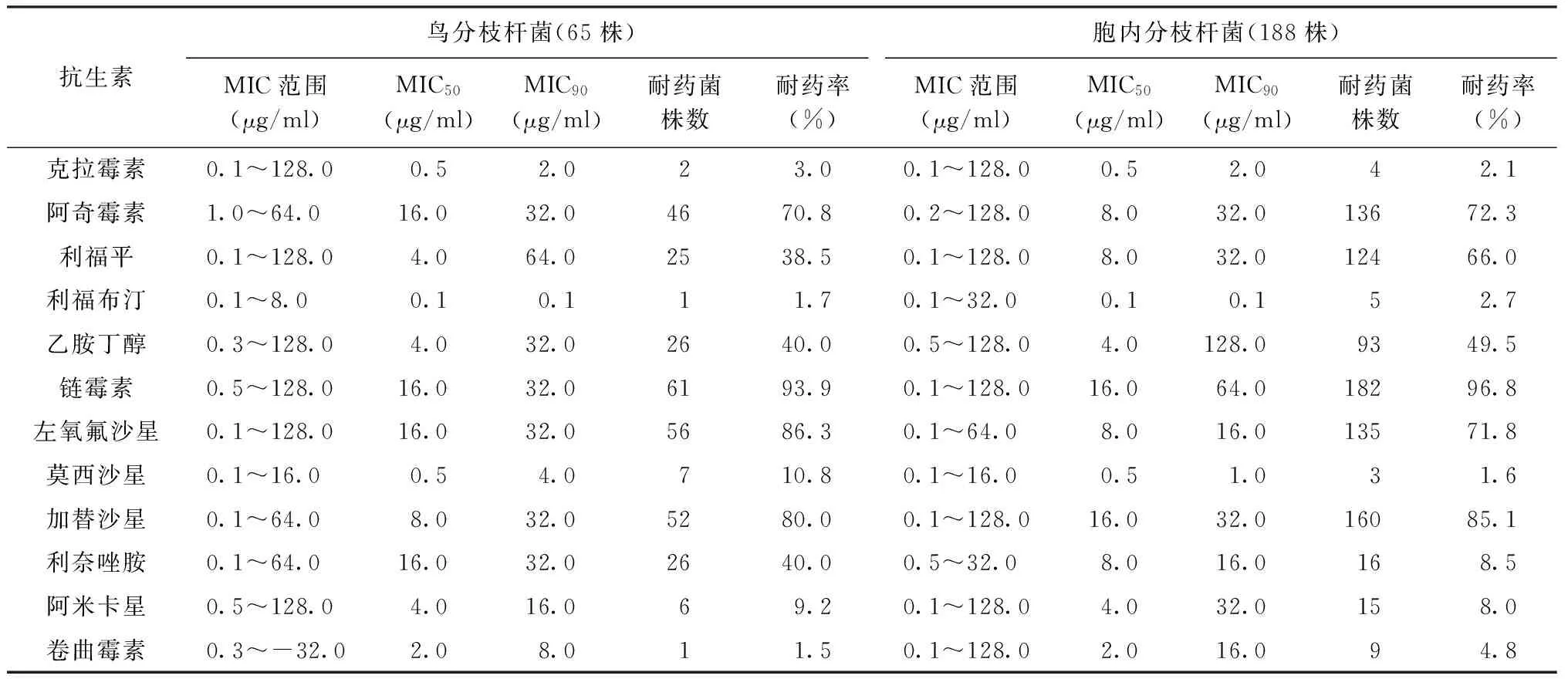
表3 12种抗生素对鸟分枝杆菌和胞内分枝杆菌的耐药谱
此外,莫西沙星和利奈唑胺及利福平表现出对两种分枝杆菌不同的抗菌活性;其中,鸟分枝杆菌对莫西沙星的耐药率(10.8%)显著高于胞内分枝杆菌(1.6%),二者比较差异有统计学意义(χ2=10.71,P<0.05);与之类似,有40.0%的鸟分枝杆菌对利奈唑胺耐药,显著高于胞内分枝杆菌的耐药率(8.5%),二者比较差异有统计学意义(χ2=44.71,P<0.05);与上述两种药物相反,胞内分枝杆菌(66.0%)比鸟分枝杆菌(38.5%)表现出对利福平有更高的耐药率,二者比较差异有统计学意义(χ2=9.01,P<0.05)。
三、鸟分枝杆菌和胞内分枝杆菌感染的社会人口学及临床症状特征分析
在胞内分枝杆菌肺病患者中,年龄≥65岁患者的比率(41.5%)显著高于鸟分枝杆菌肺病患者 (23.1%)(OR=2.36,95%CI: 1.25~4.46,P=0.008),而两组其他社会人口学特征进行比较,差异均无统计学意义。对比两组患者不同合并症的发生率,发现胞内分枝杆菌肺病患者伴发慢性阻塞性肺病者显著高于鸟分枝杆菌肺病患者 (OR=2.84,95%CI: 1.56~5.19,P=0.001),提示慢性阻塞性肺病可能是胞内分枝杆菌肺病的高风险因素。此外,两组之间比较差异无统计学意义(表4)。
讨 论
非结核分枝杆菌肺病日益增多,在美国、韩国和日本,鸟分枝杆菌复合群是最常见的非结核分枝杆菌,而在英格兰堪萨斯分枝杆菌最为普遍[10-13]。在中
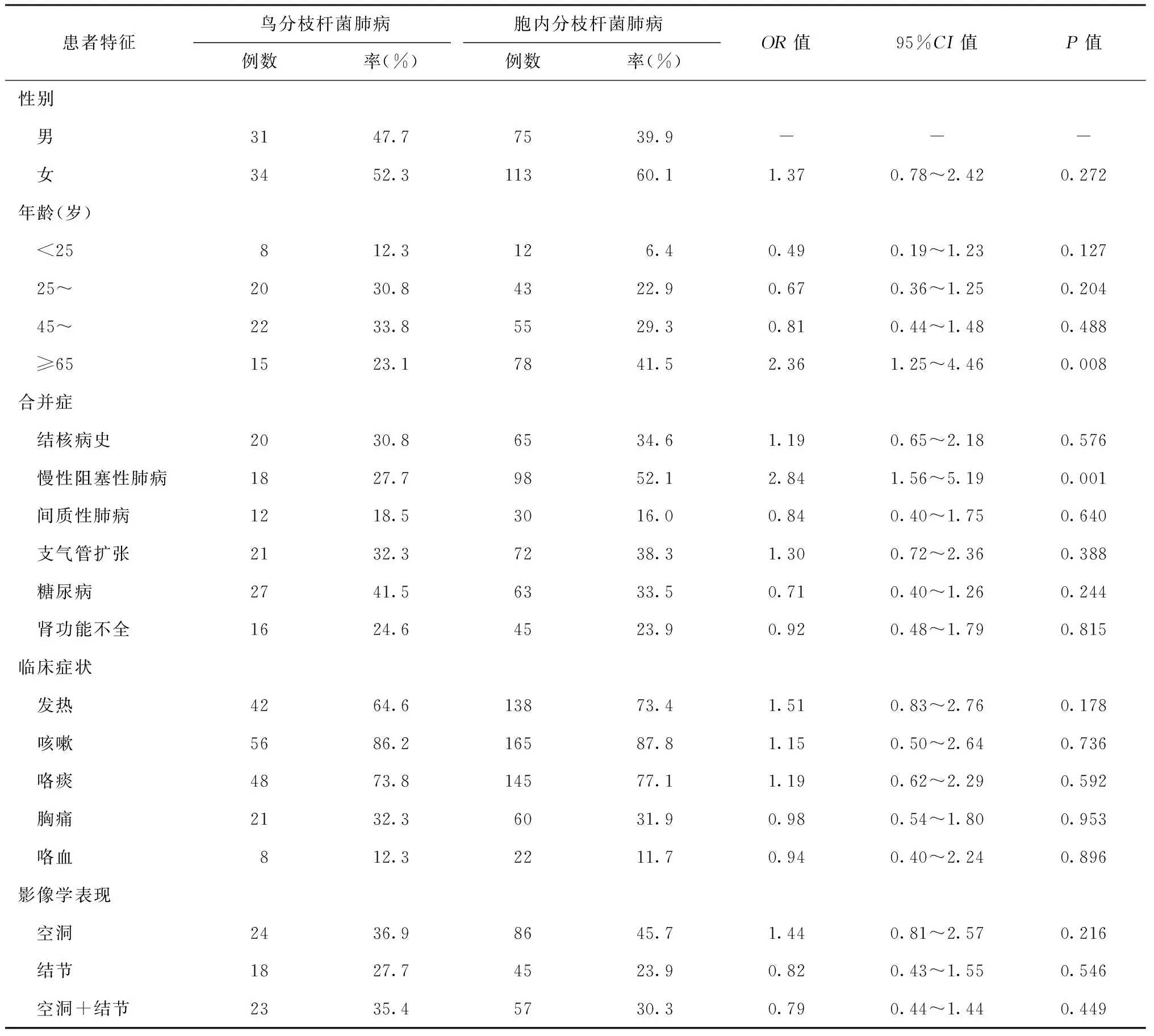
表4 不同社会人口及临床特征的患者在鸟分枝杆菌与胞内分枝杆菌病中的比较
注 “-”代表此处无意义
国不同地区开展的研究表明,鸟分枝杆菌复合群是最主要引起非结核分枝杆菌肺病的病原菌[14-15],本研究也表明鸟分枝杆菌复合群是我国主要流行的非结核分枝杆菌,其中,胞内分枝杆菌为优势菌种,占全部非结核分枝杆菌的41.6%。有研究表明鸟分枝杆菌感染主要发现于CD4 T淋巴细胞严重缺损的HIV感染患者中[16],因为我国HIV感染的低流行率可能与鸟分枝杆菌分离比例较低相关。
由于相似的生化特征,胞内分枝杆菌和鸟分枝杆菌通常在临床工作中很难区分[5]。本研究表明,胞内分枝杆菌和鸟分枝杆菌在药物敏感性试验结果中差异有统计学意义。其中,鸟分枝杆菌对莫西沙星和利奈唑胺的耐药率显著高于胞内分枝杆菌,而胞内分枝杆菌较鸟分枝杆菌有更高的对利福平的耐药率。与本研究结果不同,Guthertz 等[16]报道胞内分枝杆菌较鸟分枝杆菌对利福平更敏感。而Maesaki等[17]的研究结果显示,采用固体培养基的方法胞内分枝杆菌和鸟分枝杆菌对利福平的耐药率差异无统计学意义。与本研究结果类似,段鸿飞等[4]发现鸟分枝杆菌对利福平的MIC50(16 μg/ml)和MIC90(128 μg/ml)明显高于胞内分枝杆菌(MIC50=2 μg/ml,MIC90=16 μg/ml)。前两篇来自国外的研究结果与国内研究结果不同的原因,可能是由于样本量大小的差异及药物敏感性试验方法的不同造成的。克拉霉素联合乙胺丁醇和利福平是治疗鸟分枝杆菌复合群肺病最主要的化疗药物[4]。最近一篇韩国的临床研究表明,胞内分枝杆菌肺病的预后显著差于鸟分枝杆菌肺病[6]。除了胞内分枝杆菌较鸟分枝杆菌有更强的毒力外,胞内分枝杆菌对利福平更高的耐药率可能与上述不良预后相关。尽管美国胸科学会(American Thoracic Society)不建议对鸟分枝杆菌复合群进行进一步鉴定,但是鉴于本研究结果中两个菌种明显的耐药谱差异,在治疗前开展菌种鉴定对于制定科学有效的化疗方案具有重要意义[9]。此外,笔者的体外研究表明,利福布汀比利福平表现出对鸟分枝杆菌和胞内分枝杆菌更好的抗菌活性,上述结果提示将治疗方案中的利福平替换为利福布汀将有助于获得良好的治疗结果。
由于肺部结构性损坏及气道功能丧失,慢性阻塞性肺病是非结核分枝杆菌感染的高风险因素[18]。一项来自荷兰的研究表明,慢性阻塞性肺病可能与鸟枝杆菌复合群的感染有关[19]。本研究发现,在所有合并症中慢性阻塞性肺病与胞内分枝杆菌肺病具有很强的相关性。很多研究表明,胞内分枝杆菌与鸟分枝杆菌的生存环境不同,其中鸟分枝杆菌更适于生活在水环境中,而胞内分枝杆菌更适于生长在生物膜系统中[20]。因此,胞内分枝杆菌可能利用慢性阻塞性肺病患者呼吸道自我净化能力的下降,在患者呼吸道中建立更适于其附着及生长的生物膜环境。考虑到慢性阻塞性肺病的患者一般自身基础条件较差且预后不理想,需要对胞内分枝杆菌肺病合并慢性阻塞性肺病的患者进行早期诊断并且在治疗早期开展抗分枝杆菌治疗。
总之,本研究表明胞内分枝杆菌是我国最主要流行的非结核分枝杆菌。胞内分枝杆菌与鸟分枝杆菌的耐药谱表现出明显差异。鸟分枝杆菌对莫西沙星和利奈唑胺表现出更强的耐药性,而胞内分枝杆菌对利福平的耐药率更高。此外,在临床胞内分枝杆菌肺病更易于发生在老年人群及合并慢性阻塞性肺病的患者中。本研究结果提示,临床迫切需要对鸟分枝杆菌和胞内分枝杆菌杆菌开展有效的菌种鉴定,从而为临床医生制定更合理的治疗方案提供依据。
[1] 唐神结, 沙巍, 肖和平, 等. 非结核分枝杆菌病的研究进展. 中华结核和呼吸杂志, 2012, 35(7): 527-531.
[2] 孙勤, 沙巍. 非结核分枝杆菌肺病与肺结核患者的临床特征对比分析. 中国防痨杂志, 2011, 33(2): 120-122.
[3] Xu HB, Jiang RH, Li L. Treatment outcomes forMycobacte-riumaviumcomplex: a systematic review and meta-analysis. Eur J Clin Microbiol Infect Dis, 2014, 33(3): 347-358.
[4] 段鸿飞, 土井教生,李琦, 等. 鸟分枝杆菌复合群对 16 种抗感染药物药敏试验的分析. 中华结核和呼吸杂志, 2010, 33(5): 359-362.
[5] Han XY, Tarrand JJ, Infante R, et al. Clinical significance and epidemiologic analyses ofMycobacteriumaviumandMycobacteriumintracellulareamong patients without AIDS. J Clin Microbiol, 2005, 43(9): 4407-4412.
[6] Koh WJ, Jeong BH, Jeon K, et al. Clinical significance of the differentiation betweenMycobacteriumaviumandMycobacte-riumintracellularein M avium complex lung disease. Chest, 2012, 142(6): 1482-1488.
[7] 中国防痨协会基础专业委员会. 结核病诊断实验室检验规程.北京:中国教育文化出版社,2006.
[8] Pang Y, Zhou Y, Wang S, et al. A novel method based on high resolution melting (HRM) analysis for MIRU-VNTR genotyping ofMycobacteriumtuberculosis. J Microbiol Methods, 2011, 86(3): 291-297.
[9] Woods GL, Brown-Elliott BA, Conville PS, et al. Susceptibi-lity testing of mycobacteria, nocardiae, and other aerobic actinomycetes; approbed standard-secone edition.Wayne:Clinical and Laboratory Standards Institute,2011.
[10] Simons S, van Ingen J, Hsueh PR, et al. Nontuberculous mycobacteria in respiratory tract infections, eastern Asia. Emerg Infect Dis, 2011, 17(3): 343-349.
[11] Prevots DR, Shaw PA, Strickland D, et al. Nontuberculous mycobacterial lung disease prevalence at four integrated health care delivery systems. Am J Respir Crit Care Med, 2010, 182(7): 970-976.
[12] Satta G, McHugh TD, Mountford J, et al. Managing pulmonary nontuberculous mycobacterial infection. Time for a patient-centered approach. Ann Am Thorac Soc, 2014, 11(1): 117-121.
[13] Moore JE, Kruijshaar ME, Ormerod LP, et al. Increasing reports of non-tuberculous mycobacteria in England, Wales and Northern Ireland, 1995-2006. BMC Public Health, 2010, 10: 612.
[14] Xu K, Bi S, Ji Z, et al. Distinguishing Nontuberculous Mycobacteria from Multidrug-ResistantMycobacteriumtuberculosis, China.Emerg Infect Dis, 2014, 20(6): 1060-1062.
[15] 王泉, 吴龙章, 李君莲, 等. 新疆乌鲁木齐市 2009—2011 年非结核分枝杆菌药物敏感性试验结果分析. 实用医学杂志, 2012, 28(22): 3827-3829.
[16] Guthertz LS, Damsker B, Bottone EJ, et al.MycobacteriumaviumandMycobacteriumintracellulareinfections in patients with and without AIDS. J Infect Dis, 1989, 160(6): 1037-1041.
[17] Maesaki S, Kohno S, Koga H, et al. A clinical comparison betweenMycobacteriumaviumandMycobacteriumintracellulareinfections. Chest, 1993, 104(5): 1408-1411.
[18] Andréjak C, Nielsen R, Thomsen V, et al. Chronic respiratory disease, inhaled corticosteroids and risk of non-tuberculous mycobacteriosis. Thorax, 2013,68(3):256-262.
[19] van Ingen J, Hoefsloot W, Dekhuijzen PN, et al. The changing pattern of clinicalMycobacteriumaviumisolation in the Netherlands. Int J Tuberc Lung Dis, 2010, 14(9): 1176-1180.
[20] Thomson R, Carter R, Gilpin C, et al. Comparison of me-thods for processing drinking water samples for the isolation ofMycobacteriumaviumandMycobacteriumintracellulare.Appl Environ Microbiol, 2008, 74(10): 3094-3098.
(本文编辑:王然 薛爱华)
Drug susceptibility profiles and clinical characteristics ofMycobacteriumaviumcomplex
LIYan-ming*,TONGXun-liang,PANGYu,WANGYu-feng,SONGYuan-yuan,ZHAOYan-lin.
*DepartmentofRespiratoryandCriticalMedicine,BeijingHospital,Beijing100730,China
ZHAOYan-lin,Email:zhaoyanlin@chinatb.org
Objective To investigate the risk factors and drug susceptibility of the differentiation betweenMycobacteriumaviumandMycobacteriumintracellularelung diseases in China, and provide the scientific evidence for the treatment ofM.aviumcomplex. Methods From 2011 to 2013, a total of 452 nontuberculous mycobacteria (NTM) strains were isolated from 6121 suspected tuberculosis patients in four TB specialized hospitals. The multilocus sequence analysis was performed to identify the species of mycobacoteia. The minimal inhibitory concentration (MIC) was used to evaluate the drug susceptibility against twelve antimicrobial agents among the strains identified asM.aviumandM.intracellulare. In addition, we analyzed the demographic and clinical characteristics of patients with NTM lung diseases caused byM.aviumandM.intracellulare. Chi square test was performed to compare the percentage of drug resistance and the distribution of demographic and clinical characteristics betweenM.aviumandM.intracellularewith SPSS14.0. The difference was declared as significant, ifP<0.05. Results Out of 452 nontuberculous mycobacteria (NTM) isolates,M.intracellulare(188/452, 41.6%) was the most frequently isolated organisms. The percentages of moxifloxacin-resistant (3/188, 1.6%) and linezolid-resistant strains (16/188, 8.5%) among theM.intracellulareisolates were significantly lower than those amongM.aviumgroup (7/65, 10.8%,P=0.003 for moxifloxacin and 26/65, 40.0%,P<0.001 for linezolid). In contrast,M.avium(25/65,38.5%) harbored lower proportion of rifampicin-resistant strains thanM.intracellulare(124/188, 66.0%,P=0.005). Among patients withM.intracellularelung diseases, the percentage of patients older than 65 years (78/188, 41.5%) and with chronic obstructive pulmonary disease (COPD) (98/188, 52.1%) was significantly higher than that among patients withM.avium(15/65, 23.1% andP=0.008 for older and 18/65, 27.7% andP=0.001 for COPD). Conclusion In conclusion, our data demonstrated thatM.intracellularewas the most common NTM species. The observation of this study also revealed thatM.intracellulareandM.aviumdiffered in the drug susceptibility profiles. Clinical cases ofM.intracellularelung diseases were more likely to be found in the aged population and patients with COPD comorbidity.
Mycobacteriumaviumcomplex; Microbial sensitivity tests
10.3969/j.issn.1000-6621.2015.06.010
“十二五”国家科技支撑计划(2012BAI 05B02)
100730北京医院呼吸与危重症医学科(李燕明),老年医学部(佟训靓);中国疾病预防控制中心结核病预防控制中心(逄宇、王玉峰、宋媛媛、赵雁林)
赵雁林,Email:zhaoyanlin@chinatb.org
2015-05-04)

