胸腔镜下肺大泡手术中单腔气管导管和呼吸暂停的临床效果分析
李艳 李建华 胡群 王锦 袁美华
胸腔镜下肺大泡手术中单腔气管导管和呼吸暂停的临床效果分析
李艳 李建华 胡群 王锦 袁美华
目的 分析胸腔镜下肺大泡手术中单腔气管导管和呼吸暂停的临床效果。方法 随机选取70例胸腔镜下肺大泡手术患者数字随机表均分为治疗组和对照组(n=35),治疗组采用单腔气管导管和呼吸暂停治疗,对照组采取双腔气管导管和呼吸暂停治疗。结果 2组患者组间对比不同阶段HR、DBP、气道压、PIP、PETCO2对比无明显差异;观察组咽喉部并发症发生率2.9%明显低于对照组17.1%(P<0.05)。结论 单腔气管导管和呼吸暂停在胸腔镜下肺大泡手术中应用效果显著。
胸腔镜下肺大泡手术;单腔气管导管;呼吸暂停
临床实施胸腔镜下肺大泡手术时,通过双腔气管导管插管行单侧肺通气,对麻醉要求高,而麻醉期间,未积极控制胸腔通气,极易因囊内压力增加,而导致肺大泡破裂,发生张力性气胸或急性呼吸困难[1-2],危害性大。本研究对35例行胸腔镜下肺大泡手术患者给予单腔气管导管及呼吸暂停治疗,效果显著,现报道如下。
1 资料与方法
1.1 一般资料 本次研究中70例胸腔镜下肺大泡手术患者均于2012年2月~2013年12月期间到宜春市人民医院就诊,其病情与肺大泡相关诊断标准相符[3]。其中,男42例,女
28例;年龄25~68岁,平均(54.3±5.7)岁;体质量40~62 kg,平均(52.3±5.8)kg;按照数字随机表均分为治疗组和对照组(n=35),2组患者基线资料经统计学处理差异无统计学意义,可进行对比。
1.2 方法 术前指导患者禁食禁水,统一由1名技术娴熟、经验丰富的麻醉医师操作,取2.0~4.0 μg/kg芬太尼静脉注射,0.8~1.0 mg/kg阿曲库铵、1.0~2.0 mg/kg咪唑安定、1.0~2.0 mg/kg丙泊酚静脉注射以此麻醉诱导,随后采取丙泊酚进行麻醉维持。治疗组采取单腔气管导管和呼吸暂停治疗,于明视下通过患者口中插入单腔气管导管,进胸时注意暂停通气,通过螺纹管出气口使单腔气管导管相通大气,维持进气口氧流量3.0~4.0 L/min,术侧肺部萎陷后,先行交感神经干暴露和切断,鼓肺后完全扩张肺叶,拔出胸腔镜后置入引流管。另一侧手术同样实施呼吸暂停通气。术中密切监测患者血氧饱和度,若低于93%需予以机械通气;若血氧饱和度过低,应立即停止手术,待血氧饱和度恢复后可继续手术。对照组患者采取双腔气管导管和呼吸暂停治疗,于明视下经患者口中插入双腔支气管F 28~39号,以听诊法对双腔支气管位置予以调整,必要时在纤维支气管镜下对双腔支气管位置进行明确调整,予以非手术侧单肺通气,维持潮气量8~10 mL/kg,频率15~20次/min。
1.3 观察指标 观察2组患者麻醉前(T0)、气管插管时(T1)、气管插管5 min(T2)、气管拔管时(T3)患者心率(HR)、舒张压(DBP),记录患者人工气道建立时、人工气道建立30 min后气道压、气道峰压(PIP)及呼吸末二氧化碳分压(PETCO2),并统计患者咽喉部并发症情况。
1.4 统计学方法 对本组研究的数据采用SPSS 20.0统计软件进行分析。正态计量资料采用“x±s”表示,2组正态计量数据的组间比较采用t检验;计数资料用例数(n)表示,计数资料组间率(%)的比较采用χ2检验;以P<0.05为差异有统计学意义。
2 结果
2.1 2组患者不同阶段HR、DBP对比 2组患者麻醉前HR、DBP无显著差异,气管插管时、气管拔管后HR、DBP相对提高,与麻醉前对比差异具有统计学意义(P<0.05),2组间T1、T3阶段的HR、DBP相比差异具有统计学意义(P<0.05)。见表1。
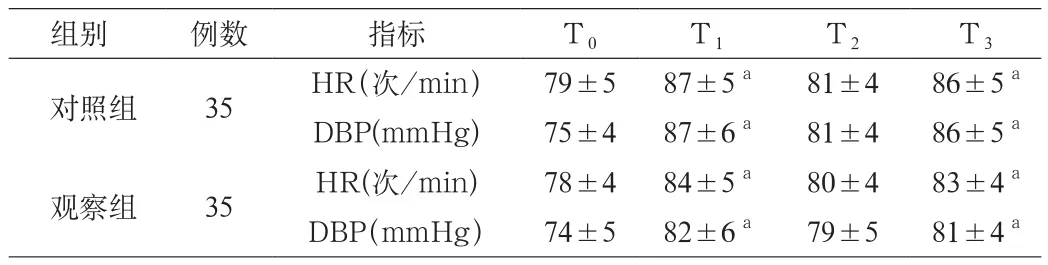
表1 2组患者不同阶段HR、DBP对比(x±s)
2.2 2组患者人工气道建立不同时间段气道压、PIP、PETCO2对比 2组患者人工气道建立30 min时气道压、PIP、PETCO2显著提高,与人工气道建立成功时、手术结束时相比差异具有统计学意义(P<0.05),但2组患者组间对比人工气道建立成功时、建立30 min、手术结束时的气道压、PIP、PETCO2对比无明显差异。见表2。
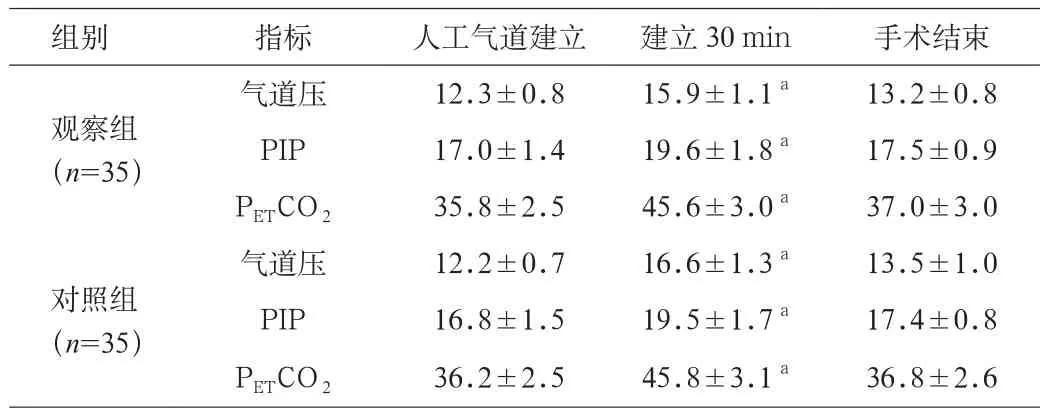
表2 2组患者人工气道建立不同时间段气道压、PIP、PETCO2对比(x±s,mmHg)
2.3 咽喉部并发症对比 观察组咽喉部并发症发生率2.9%(1/35),即1例声音嘶哑;对照组咽喉部并发症发生率17.1%(6/35),即2例咽喉痛,4例声音嘶哑。2组对比差异具有统计学意义(P<0.05)。
3 讨论
在实施胸腔镜下肺大泡手术时,若麻醉期间控制患者通气,未对胸腔打开时,会增加胸腔囊内压力,导致肺大泡破裂,出现张力性气胸,严重者出现急性呼吸困难而死亡[4-5]。胸腔镜下肺大泡手术的实施,气管导管和呼吸暂停为有效麻醉方式,可控制患者通气,保持患者麻醉过程中血压、心率稳定。双腔气管导管和呼吸暂停以及单腔气管导管和呼吸暂停是常用麻醉方式,其效果显著,稳定性高[6-7]。本研究中,2组患者气管插管时、气管拔管后HR、DBP相对提高,且2组患者人工气道建立30 min时气道压、PIP、PETCO2显著提高,与人工气道建立成功时、手术结束时相比差异具有统计学意义(P<0.05),2组间对比差异没有统计学意义。其原因是2组患者在建立人工气道成功后,逐渐注入二氧化碳,会增加气道压、气道峰压和呼气末二氧化碳分压,而双腔气管导管和呼吸暂停以及单腔气管导管和呼吸暂停均可有效治疗胸腔镜下肺大泡手术,并形成气胸,以此提高手术治疗效果。
双腔气管插管是目前实施单肺通气与肺隔离技术的主要方法,但在插管期间需适当调整支气管位置,若调整困难需置入纤维支气管镜调整双腔支气管镜位置,相应地增加了插管难度。且双腔气管插管在实施操作期间会对声门及气管内黏膜造成损伤,且反复调整会损伤气管黏膜,不仅延长了患者插管时间,也相应地增加了患者术后咽喉痛、声音嘶哑的并发症[8]。同时,麻醉师插管熟练程度不同、插管到位不到位等因素也会导致患者术后咽喉痛、声音嘶哑等并发症。从而采取单腔气管插管可缩短患者操作时间,无需反复调整插管位置,避免喉气管黏膜损伤,同时也可减少导管脱落、堵塞等不良反应,相应地缩短了患者手术操作时间,避免术后咽喉痛、声音嘶哑等发生。另外在实施气管插管时,必须要保证麻醉医师具有熟练的插管技术,明确插管位置,提高插管准确性。
[1] 安波.胸腔镜下治疗肺大泡破裂麻醉研究[J].吉林医学,2013,34(6):1017.
[2] 王红.胸腔镜下肺大泡切除术的手术护理体会[J].中国实用医药,2011,6(29):232.
[3] 赵小娟.单腔气管导管和呼吸暂停应用于胸腔镜下肺大泡手术的临床研究[J].现代中西医结合杂志,2014,23(8):837-839.
[4] 贾建明.胸腔镜下行肺大泡手术38例的麻醉处理[J].慢性病学杂志,2010,12(6):539.
[5] 代晓娟,秦悦华.基层医院胸腔镜治疗肺大泡手术中护理与配合[J].医学理论与实践,2013,26(1):87-88.
[6] 何小红.胸腔镜肺大泡切除47例围手术期护理[J].当代医学,2013,19(11):123-124.
[7] 王红.胸腔镜下肺大泡切除术的手术护理体会[J].中国实用医药,2011,6(29):232.
[8] 张际春,马索美.胸腔镜下肺大泡切除术的麻醉体会[J].中国实用医学,2011,6(12):56-57.
10.3969/j.issn.1009-4393.2015.14.023
江西 336000 宜春市人民医院麻醉科 (李艳 李建华 胡群王锦 袁美华)

