改良前内侧入路切除胫骨近段骨肉瘤后假体重建21 例随访报告
何方舟 张伟滨 沈宇辉
. 论著 Original article .
改良前内侧入路切除胫骨近段骨肉瘤后假体重建21 例随访报告
何方舟 张伟滨 沈宇辉
目的 报道侵犯胫骨与腓骨间肌群及胫骨后、外侧骨皮质的胫骨近段骨肉瘤患者采用改良膝前内侧入路的手术技术,并评估假体重建的疗效。方法 2004 年 7 月至 2013 年 3 月,收治 21 例胫骨近段后外侧受累的骨肉瘤患者,男 9 例,女 12 例,Enneking 分期 2 例 II A 期,19 例 II B 期,年龄 12~47 岁,平均24.4 岁。所有患者均接受新辅助化疗及采用改良的膝前内侧手术入路完整切除肿瘤,并采用肿瘤假体重建。术后早期评估并发症,后期随访采用 MSTS 评估疗效,评估膝关节屈伸度数及股四头肌肌力,分析肺转移率、死亡率及 5 年生存率。结果术后早期并发症包括腓总神经麻痹 2 例 (术后 3 个月恢复),胫骨前方局部皮肤浅表坏死 1 例 (术后 1 个月恢复)。随访 5~138 个月,平均 66.6 个月。1 例失访,8 例发生肺转移,7 例最终死亡,1 例胸腔镜下切除单发肺转移灶。局部复发 2 例,分别在初次手术后 5、6 个月时,行大腿中段截肢术,所有随访病例中无血管损伤或下肢血管危象,无假体松动或断裂。术后膝关节活动范围平均 101.0° (95% IC,91.7°~110.3°),2 例膝关节伸直受限 20°。股四头肌肌力:术后 6 个月 18 例 5 级,2 例 4 级。14 例未死亡病例最后随访时 MSTS 平均 28.5 分 (95% IC,27.2~29.8)。Kaplan-Meier 法 5 年生存率为 71.4% (95% IC,52.1%~90.7%)。结论 改良的膝前内侧入路适用于胫骨近端后方或外侧皮质受累的骨肉瘤患者,当肿瘤侵犯胫骨后方或胫腓骨间肌群时,疗效满意。该手术技术结合新辅助化疗是治疗胫骨近端骨肉瘤 II B 期胫骨后、外侧皮质破坏的可选方法之一。
骨肉瘤;胫骨;关节成形术,置换;膝关节
胫骨近段是骨肿瘤好发部位[1],该部位恶性肿瘤的保肢手术容易出现神经损害、感染及假体失败等并发症[2-3]。往往需要将腓骨近段一起切除[4-5]。国内外对于同时切除胫腓骨近段骨肿瘤手术入路一般采取前外侧入路[6-8],2004 年 7 月至 2013 年3 月,我院为 21 例胫骨近段后外侧受累的骨肉瘤患者以改良传统膝前内侧手术入路,进行了瘤段切除假体置换,疗效满意,现报道如下。
资料与方法
一、纳入标准与排除标准
1. 纳入标准:(1) 2004 年 7 月至 2013 年 3 月,接受保肢手术的骨肉瘤患者;(2) 骨肉瘤原发部位为胫骨近端;(3) 侵犯胫骨后方或外侧骨皮质;(4)在我院接受新辅助化疗和手术。
2. 排除标准:(1) 生存患者随访时间少于 36 个月;(2) 未接受正确的新辅助化疗;(3) 因误诊在外院已接受不正规手术的患者。
二、一般资料
本组 21 例,男 9 例,女 12 例,Enneking 分期[9]2 例 II A 期,19 例 II B 期,年龄 12~47 岁,平均24.4 岁。
本组 21 例术前均进行局部及全身检查,包括患肢正侧位 X 线片、增强 MRI、下肢动脉 CTA、骨扫描及胸部 CT,影像学资料提示入选患者均有不同程度胫骨后方或外侧皮质破,19 例骨肉瘤侵犯胫骨后方或胫腓骨间肌群 (图 1~2)。初诊时无病例存在转移或者跳跃病灶,所有患者均接受新辅助化疗,根据 IOR-N4 化疗方案[10],术前术后使用甲氨蝶呤(MTX)、顺铂 (CDP)、多柔比星 (DOX)、异环磷酰胺 (IFO) 静脉化疗。术前化疗 3~5 次后所有病例采用改良的膝前内侧手术入路切除胫骨近段骨肉瘤,切除瘤体后采用假体 (Stryker 公司定制假体 6 例,春立公司假体 15 例) 重建。
三、手术方法
平卧位,取膝及小腿前内侧长切口,切口从距离膝关节关节间隙近端的股骨 (股骨内侧髁最高点后侧 0.5 cm 处) 约 5 cm 开始,沿着胫骨内侧骨脊后 0.5 cm 一直向胫骨远端延伸,视肿瘤范围到胫骨中远端约 1 / 3。皮肤切口上切除原活检切口周缘约1 cm 组织,分离皮下组织后依次暴露窝内侧、腓肠肌内侧头、比目鱼肌,在比目鱼肌深面辨认出胫后动静脉及胫后神经,向近侧显露动静脉及胫前胫后血管分支,分离胫前动静脉并结扎切断,保护并牵开胫后血管和神经。
沿股四头肌内侧头后缘将股四头肌在股骨远端表面向外牵开,沿切口切开其在股骨内髁处附着,并向远端延长至胫骨结节内侧边缘,在髌韧带胫骨止点处近端约 1.5 cm 处切断髌韧带,将股四头肌、髌骨、髌韧带整体向外牵开。于胫骨近端半腱肌、半膜肌止点上约 1 cm 处切断后向上翻开,屈曲膝关节显露关节内前后交叉韧带、黏膜韧带及半月板。保护好动静脉,在直视下切断膝关节后关节囊,并显露腓骨小头及腓骨近段后侧。沿腓骨小头内侧骨膜剥离,可不显露腓总神经,将腓骨骨膜及外侧组织全部推开,从而保护腓总神经 (或者在显露腓骨近段后侧缘时,分离显露腓总神经予以保护) (图 3)。根据术前影像学资料决定腓骨离断位置及切除胫腓骨间肌群范围,此处注意保留腓深神经主干分叉。在胫骨远端根据骨肉瘤侵犯范围 (术前计划) 截骨,并取下瘤体,残端送冰冻确认肿瘤阴性。

图 1 胫骨近段骨肉瘤正侧位片,在胫骨后方可见肿瘤突破骨皮质向软组织突出,胫骨外侧骨皮质破坏图 2 MRI 显示上述病例肿瘤侵犯范围大,在胫骨与腓骨间有侵犯Fig.1 Antero-posterior and lateral radiographs of the proximal tibia showed the bone destruction and the condition that the tumor has broken into soft tissueFig.2 MR images showed the large range of infltration, and the aggressiveness between the tibia and the fbula
更换所有肿瘤可能污染器械及铺巾,手术创面严密止血,放止血带后再次严密止血,安装假体试模,确认假体长短及力学轴线符合要求,安装骨水泥肿瘤假体。保护营养腓肠肌内侧的腓肠动脉,腓肠肌内侧下方分离该肌,在腓肠肌远端有足够软组织覆盖的位置离断内侧腓肠肌,将腓肠肌向前外侧包绕覆盖假体并与周围肌肉缝合,髌韧带与假体前缘缝合重建伸膝装置后与腓肠肌缝合,最终整个假体表面均有肌肉包绕,置引流管,关闭切口或者部分植皮,术毕。
四、术后处理及功能评价
1. 术后加压包扎,给予抗感染治疗及预防血栓处理 (低分子肝素),引流量<30 ml 则拔除引流管,拔除引流管后摄 X 线片 (图 4)。术后即刻开始肌肉静态收缩锻炼,2 周后逐步进行膝关节屈曲伸直被动及主动活动,4~6 周可下地逐步负重。术后4 周开始化疗。
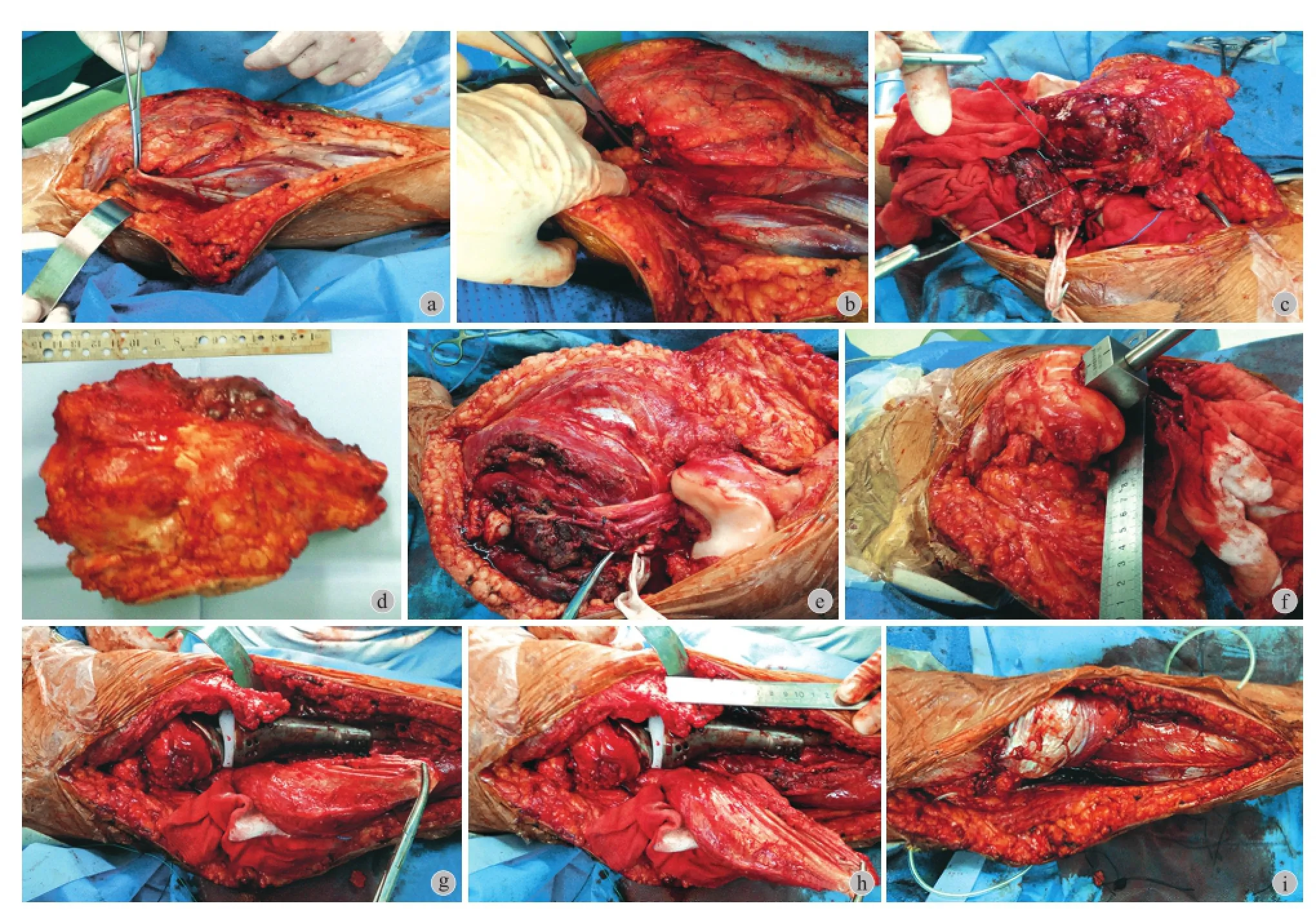
图 3 a:胫骨前内侧切口,从股骨远端到胫骨远端;b:后侧血管神经分离后处理胫后血管主干旁分支和胫前血管;c:膝关节韧带和胫骨远端均已离端处理,胫骨和腓骨联合远端沿着腓骨骨膜分离后,根据术前影像学,采用线锯断腓骨;d:胫骨骨肉瘤肿瘤完整切下;e:肿瘤切除后,显示胫后血管及神经完整;f:处理股骨侧髓腔,为安装假体准备;g:安装假体,重建髌韧带 (髌韧带与假体缝合);h:在胫骨远端内侧,同一切口内,分离腓肠肌瓣远端;i:内侧腓肠肌瓣重建后覆盖假体良好,放置引流管Fig.3 a: An anteromedial incision starting at the distal third of the femur was made, and extended it distally to the lower third of the tibia; b: Ligation of the anterior tibial vessels and the transversal branches of the posterior tibial artery; c: The patellar, lateral and cruciate ligaments were divided; exposed the uncontaminated distal bone and tissue along the fbular periosteum; the muscles between fbula and tibia were divided, leaving a cuff of normal tissue; Osteotomize the fbula by wire saw; d: En bloc resection of the proximal tibia tumor; e: The posterior tibial vessels and nerves were displayed after the resection of tumor; f: Preparing the medullary space for the implantation of the prosthesis; g: Implantation of the prosthesis; attach the remaining patellar tendon to the endoprosthesis; h: The gastrocnemius fap wa divide distally at medial head; i: Prosthesis was completely covered with soft tissue; setting drainage tube
2. 术后早期评估并发症;全部患者在门诊或病房随访,随访中定期复查胸部 CT、ECT、假体周围MRI 及摄 X 线片,分析肺部转移率、局部复发率、死亡率及 5 年生存率,同时采用美国骨骼肌肉系统肿瘤协会 (MSTS) 评估功能及疗效[11]。统计软件采用 SPSS 22 版。
结 果
本组 21 例随访时间为 5~138 个月,平均 67 个月。生存患者最短随访时间为 51 个月,平均 89 个月。1 例在随访 6 年后失访 (无瘤生存)。术后早期并发症包括腓总神经麻痹 2 例 (9.5%,术后 3 个月恢复)。胫骨前方局部皮肤浅表坏死 1 例 (4.8%,最终恢复)。局部复发 2 例 (9.5%),分别于初次手术后 5、6 个月行大腿中段截肢术。8 例 (38.1%) 发生肺转移,7 例 (33.3%) 最终死亡,1 例胸腔镜下切除单发肺转移灶后存活。无血管损伤或下肢血管危象,无假体松动或断裂,术后膝关节主动屈曲伸直活动好,膝关节活动范围 (ROM) 平均 101.0° (95% IC,91.7°~110.3°),2 例膝关节伸直受限 20°。患肢小腿肌肉不同程度萎缩,股四头肌肌力术后 6 个月 18 例 5 级,2 例 4 级 (1 例生存期不足 6 个月,未测肌力)。14 例未死亡病例最后随访时 MSTS 平均28.5 分 (95% IC,27.2~29.8)。Kaplan-Meier 法 5 年生存率为 71.4% (95% IC,52.1%~90.7%) (图 5)。

图 4 术后 2 个月假体 X 线片正侧位,腓骨近段切除,假体力线与下肢主轴线一致Fig.4 Antero-posterior and lateral radiographs taken 2 months after operation. Proximal fbula was resected with proximal tibia. The line of force of the prosthesis is coincident with the axis of the limb

图 5 应用 Kaplan-Meier 法对本组患者进行生存分析。总体 5 年生存率为 71.4% (95% IC,52.1%~90.7%)Fig.5 The graph showed a Kaplan-Meier curve for survival of the patients. The overall survival rate was 71.4% at 5 years (95% CI,52.1% - 90.7%)
讨 论
累及胫骨近段的骨肉瘤由于切除瘤体手术难度高、容易损伤腓总神经、皮瓣易坏死感染及伸膝装置重建困难等原因。一直以来都是肿瘤保肢中具挑战性的手术之一[2]。如果胫骨近段骨肿瘤破坏胫骨外侧或后侧皮质并侵犯胫腓骨近段之间的广泛肌群,则手术难度将进一步提高,甚至不能保肢或肿瘤由于切除不彻底而导致局部复发率高,手术切除胫骨与腓骨间肌肉时也容易损伤腓深神经,这类病例往往需要将腓骨近段一起切除。由于膝关节附近主要血管神经位于后内侧,所以传统胫骨近段手术入路一般采用前内侧以便于首先分离保护血管神经,而外侧由于腓总神经易出现损伤,所以也有作者建议采用前外侧入路从而首先保护腓总神经,但前外侧入路须扩大切口范围后显露胫后血管神经束,显露操作上存在一定盲点和难度[6]。前正中切口处于屈曲膝关节张力区,可能会增加潜在皮肤或皮瓣坏死风险,且前正中切口显露后内侧胫后血管神经比前内侧入路距离更远,操作上增加一定难度。但前正中切口和前外侧在显露外侧腓总神经上具有一定优势。相比传统前内侧切口入路容易损伤腓总神经,本改良切口入路可不显露腓总神经,而是在腓骨后内侧骨膜下处理以确保不损伤腓总神经,也可以显露腓总神经后切口内外侧会合处理腓骨。
由于骨肉瘤累及胫骨近段外侧,所以胫前动静脉不能保留,故手术中必须结扎胫前动静脉[7]。首先暴露胫骨内后侧动静脉、胫后动静脉对于分辨胫前动静脉具有一定的参考价值,由于肿瘤生长根据血管的粗细或位置来分辨具有一定的不可靠性,而单纯采用前外侧入路可能存在此潜在危险,这也是国外作者提出内外侧联合入路的原因之一。采用改良的内侧入路既可以在分辨动静脉及胫后动静脉的基础上确切的找到胫前动静脉予结扎,而且可以在腓骨后内侧骨膜下剥离保护腓总神经,同时确保了瘤体的完整切除和切缘安全,既达到了完整切除肿瘤的目的,也确保能够正确有效辨认主要血管神经,另外还避免了联合入路的损伤及潜在皮瓣坏死的可能性,笔者经过多年临床实践证明,改良前内侧入路切除累及胫骨近段后外侧及胫腓骨骨间肌群的骨肉瘤可行,且疗效良好。
腓骨近段切除后可能一定程度上会影响膝关节的稳定性,特别是 Malawer II 型腓骨近段切除后膝关节稳定性影响较大[12],本组病例均为 Malawer II 型腓骨近段切除,所以术后对假体的稳定性重建显得比较重要。在本组病例采用将髌韧带与内侧腓肠肌缝合的方式重建软组织稳定性,通过术后评估发现其稳定性良好。腓肠肌内侧头切口为同一切口远端的延续,显露腓肠肌清晰,翻转及覆盖胫骨近端假体操作简单,而如果采用外侧切口,切取腓肠肌内侧头及翻转操作可能需要非连续切口,且增加操作难度。
胫骨近段骨肿瘤手术切除后如果保留腓骨近段,往往会造成皮瓣或皮肤不够,或者容易造成死腔而容易出现假体深部感染等严重并发症,在切除腓骨头及近段后,软组织覆盖更加完善且消除了死腔,对于减少深部感染及皮瓣并发症有利,其中2 例 II A 期骨肉瘤患者切除腓骨,就是由于小腿近端细小,切除腓骨近端可以减少死腔和皮瓣或皮肤张力。本组病例仅 1 例出现浅表感染,并在 1 个月后恢复,笔者认为即使对于胫骨后外侧方无严重侵犯的病例也可考虑切除腓骨头及部分腓骨近段,这种情况可采取腓骨近段 Malawer I 型切除,一般不影响膝关节稳定性[13]。
腓总神经牵拉损伤在胫骨近段肿瘤切除术中多见,本组病例出现 2 例暂时性腓总神经损害表现的病例最终在术后 3 个月左右均恢复,与其它手术入路切除胫骨近段肿瘤的腓总神经并发症相比[1,6,14],本组所采用的改良前内侧入路并未增加腓总神经损伤发生率。
伸膝装置的重建一直是胫骨近段肿瘤切除术后的难点,本组采用将髌韧带同时与假体前缘及转移的内侧腓肠肌缝合来重建,依靠包绕假体的肌群力量来驱动膝关节伸膝装置,临床随访发现膝关节伸膝肌力均在 4~5 级左右,仅 2 例膝关节伸直 20°,说明通过这种方法重建基本可以达到患者基本的膝关节功能要求。本组 1 例由于瘤体过大而采用了边缘切除,其余 20 例均采用广泛切除,2 例出现局部复发。本组研究共出现 8 例肺转移,7 例最终死亡,其中 1 例胸腔镜下切除转移灶后,尚未观察到肺部新发转移的证据,骨肉瘤是否出现肺转移及最终死亡,与既往报道的化疗的敏感性密切相关[15],本组5 年生存率为 71.4%,与既往报道的结果相似[16]。
综上所述,改良的膝前内侧入路适用于胫骨近端后方或外侧皮质受累的骨肉瘤患者,当肿瘤侵犯胫骨后方或胫腓骨间肌群时,疗效满意。该手术技术结合新辅助化疗是治疗胫骨近端骨肉瘤 II B 期胫骨后、外侧皮质破坏的可选方法之一。
[1] Horowitz SM, Lane JM, Otis JC, et al. Prosthetic arthroplasty of the knee after resection of a sarcoma in the proximal end of the tibia. A report of sixteen cases. J Bone Joint Surg Am, 1991, 73(2):286-293.
[2] Bickels J, Wittig JC, Kollender Y, et al. Distal femur resection with endoprosthetic reconstruction: a long-term followup study. Clin Orthop Relat Res, 2002, 400:225-235.
[3] Lozano-Calderon SA, Swaim SO, Federico A, et al. Predictors of infection in proximal tibia allograft and allograft-prosthesis composite reconstructions. Pediatric Blood and Cancer, 2014,61:S271-272.
[4] Zhang Y, Yang Z, Li X, et al. Custom prosthetic reconstruction for proximal tibial osteosarcoma with proximal tibiofibular joint involved. Surg Oncol, 2008, 17(2):87-95.
[5] ver Halen JP, Soto-Miranda MA, Hammond S, et al. Lower extremity reconstruction after limb-sparing sarcoma resection of the proximal tibia in the pediatric population: case series,with algorithm. J Plastic Surg Hand Surg, 2014, 48(4):238-243.
[6] 李建民, 杨志平, 李昕, 等. 上胫腓关节切除在胫骨近端骨肉瘤保肢中的应用. 中华外科杂志, 2007, 45(10):673-676.
[7] Biau DJ, Dumaine V, Babinet A, et al. Allograft-prosthesis composites after bone tumor resection at the proximal tibia. Clin Orthop Relat Res, 2007, 456:211-217.
[8] Ruggieri P, Pala E, Angelini A, et al. Prosthetic reconstruction for the osteosarcoma of the extremities: The Rizzoli Institute experience. J Orthop Traumatol, 2014, 15(Suppl 1):S42-43.
[9] Enneking WF. A system of staging musculoskeletal neoplasms. Clin Orthop Relat Res, 1986, 204:9-24.
[10] Bacci G, Forni C, Ferrari S, et al. Neoadjuvant chemotherapy for osteosarcoma of the extremity: intensifcation of preoperative treatment does not increase the rate of good histologic response to the primary tumor or improve the final outcome. J Pediatric Hematol Oncol, 2003, 25(11):845-853.
[11] Aponte-Tinao L, Ayerza MA, Muscolo DL, et al. Survival,recurrence, and function after epiphyseal preservation and allograft reconstruction in osteosarcoma of the knee. Clin Orthop Relat Res, 2015, 473(5):1789-1796.
[12] Malawer MM. Surgical management of aggressive and malignant tumors of the proximal fibula. Clin Orthop Relat Res, 1984, 186:172-181.
[13] Bickels J, Kollender Y, Pritsch T, et al. Knee stability after resection of the proximal fbula. Clin Orthop Relat Res, 2007,454:198-201.
[14] Buchner M, Zeifang F, Bernd L. Medial gastrocnemius muscle fap in limb-sparing surgery of malignant bone tumors of the proximal tibia: mid-term results in 25 patients. Ann Plast Surg,2003, 51(3):266-272.
[15] Bacci G, Fabbri N, Balladelli A, et al. Treatment and prognosis for synchronous multifocal osteosarcoma in 42 patients. J Bone Joint Surg Br, 2006, 88(8):1071-1075.
[16] Mirabello L, Troisi RJ, Savage SA. Osteosarcoma incidence and survival rates from 1973 to 2004. Cancer, 2009, 115(7): 1531-1543.
(本文编辑:李贵存)
Application of the modifed anteromedial approach on limb salvage for osteosarcoma of proximal tibia involved tibiafbular department
HE Fang-zhou, ZHANG Wei-bin, SHEN Yu-hui. Department of Orthopedics, Ruijin Hospital Affliated to Shanghai Jiao Tong University School of Medicine, Shanghai, 200025, PRC
SHEN Yu-hui, Email: yuhuiss@163.com
Objective To evaluate the results and technique of the modifed anteromedial approach on limb salvage for osteosarcoma of proximal tibia involving posterior or lateral cortex. Methods Between Jul. 2004 and Mar. 2013, 21 patients (Male 9, Female 12) with osteosarcoma of proximal tibia involving tibiofbular department underwent resection and endoprosthetic arthroplasty with modified anteromedial approach. The average age of the 21 patients was 24.4 years (range: 12 - 47 years). Two cases were stage II A, 19 cases were stage II B according to the Enneking classifcation system. All patients received neoadjuvant chemotherapy. After that, all of the tumors underwent en bloc resection. We evaluated the results using Musculoskeletal Tumor Society Score (MSTS) system and pulmonary metastases, morbidity and 5-year overall survival rate. Results The early complications included 2 cases of peroneal nerve transient palsy and 1 case of skin necrosis and healed fnally. The average follow-up time was 66.6 months (range: 5 - 138 months). Seven patients died due to pulmonary metastases, and 1 patient with solitary lung metastasis underwent resection survived. Two cases received amputation because of local recurrence within 5 and 6 months after the limb salvage surgery, respectively. The mean range of movement (ROM) of the knee was 101.0 degrees (95% IC, 91.7 - 110.3 degrees) and the limit of extension was 20 degrees in 2 cases. There were no other severe complications in this series. The mean MSTS score was 28.5 (95% IC, 27.2 - 29.8). The 5-year overall survival rate was 71.4% (95% CI, 52.1% - 90.7%). Conclusions The modifed anteromedial approach for osteosarcoma ofproximal tibia involving posterior or lateral cortex and muscles. This procedure is one of the available choices on limb salvage techniques for the Enneking stage II B.
Osteosarcoma; Tibia; Arthroplasty, replacement; Knee joint
10.3969/j.issn.2095-252X.2016.07.013中图分类号:R738.1
上海市教委高峰临床医学基金 (20152204)
200025 上海交通大学医学院附属瑞金医院骨科
沈宇辉,Email: yuhuiss@163.com
2015-12-02)

