PVP术中椎间盘骨水泥渗漏的危险因素及对策
姚海燕,李 青,赵成毅,张爱明,梁道臣,范志丹,梅 治,陈应超
PVP术中椎间盘骨水泥渗漏的危险因素及对策
姚海燕,李 青,赵成毅,张爱明,梁道臣,范志丹,梅 治,陈应超
目的探讨经皮椎体成形术(PVP)术中发生椎间盘骨水泥渗漏的危险因素及对策。方法回顾性分析2013年1月至2014年6月在中山大学附属中山医院行CT引导下PVP治疗的132例(198个椎体)骨质疏松性椎体压缩性骨折患者的临床资料。根据术中是否出现椎间盘骨水泥渗漏分为对照组(无骨水泥椎间盘渗漏,97 例163个椎体)和渗漏组(骨水泥渗漏至椎间盘,35例35个椎体)。对骨密度、骨折压缩程度、骨水泥注入量、终板是否异常、椎体有无裂隙征等可能相关的因素进行单因素分析,再对其中有统计学意义的变量进行多因素Logistic分析。根据终板异常的严重程度及是否存在椎体内裂隙征,将椎间盘渗漏情况分为A1、A2和B型,评估椎间盘骨水泥渗漏的影像学特征并提出相应对策。结果对照组和渗漏组存在终板异常、椎体内裂隙征的椎体分别为12、2个(7.4%,1.2%)和35、14个(100.0%,40.0%),两组终板异常和裂隙征发生率比较,差异有统计学意义(P<0.05)。单因素分析结果显示,分组、骨密度和裂隙征是终板异常的影响因素(P<0.05),分组和终板异常是裂隙征的影响因素(P<0.05);多因素分析结果显示,终板异常和椎体内裂隙征均为椎间盘骨水泥渗漏的危险因素(P<0.05),渗漏组发生终板异常和裂隙征的危险分别是对照组的378.977倍和15.483倍。观察组MRI检查均提示椎体终板有信号中断区,且中断区与损伤椎体有相通的裂缝,骨水泥渗漏的方向与裂缝方向一致;A1、A2和B型椎间盘渗漏分别为11、18、6个椎体,骨水泥渗漏至椎体上方者占77%(27/35)、渗漏至椎体下方者占23%(8/35)。结论椎体终板异常(存在信号中断且中断处有裂缝与损伤椎体相通)和椎体裂隙征是椎间盘骨水泥渗漏的高危因素;需根据终板异常的严重程度、是否存在椎体内裂隙征以及骨水泥渗漏的方向,个体化选择治疗方案。
椎体成形术;骨质疏松;脊柱骨折;椎间盘;骨水泥渗漏;危险因素;终板异常;裂隙征
经皮椎体成形术(percutaneous vertebroplasty,PVP)是治疗骨质疏松性椎体压缩性骨折(osteoporoticvertebralcompressionfracture,OVCF)的主要外科手段,可有效缓解疼痛,提高患者生活质量[1]。骨水泥渗漏是该术式的常见并发症,一旦骨水泥渗漏至椎间盘,将会明显增加邻近椎体的骨折风险,对患者预后造成严重影响[2-5]。本研究通过回顾性分析2013年1月至2014年6月在我科施行PVP手术的132例(198个椎体)OVCF患者的临床资料,旨在探讨影响椎间盘骨水泥渗漏的危险因素及应对策略。
1 资料与方法
1.1一般资料
本组患者132例(198个椎体),男48例,女84例;年龄65~95岁,平均年龄(77±8)岁;病程2~7 d,平均病程4 d。患者表现为不愿卧床和/或背部疼痛明显;均为低能量损伤;术前MRI检查明确为新鲜椎体骨折,表现为T1WI低信号,T2WI呈均匀或不均匀不同程度高信号,STIR高信号。手术由同一组医生(均为主治医师及以上职称)完成。
1.2手术方法
患者取俯卧位,胸部、会阴部垫枕,腹部悬空,显露背部。CT扫描确定进针层面及穿刺点。常规消毒、铺巾,2%利多卡因局部麻醉后由穿刺点进针,根据CT测量角度调整穿刺针的角度,针尖铆定骨质后复行CT扫描和三维重建,观察穿刺针在椎弓根的穿刺点及穿刺方向是否与术前测量一致,如一致则测量进针深度,不一致则细微调整至一致后再行测量。进针至术前确定的位置后复行CT扫描,再次确认针尖位置、距上下终板距离以及距椎体前缘距离。椎体成形系统由中山市麦瑞克有限公司生产,骨水泥粉液比恒定,穿刺针为单斜面、直径11 Gauge,依据术前椎体大小及压缩程度注入1.5~5 mL骨水泥,拔除穿刺针,复行CT扫描,观察骨水泥弥散情况及是否渗漏,术后常规复查正侧位X线片。
1.3分组
骨水泥进入椎体外任何组织视为骨水泥渗漏,其中渗漏至椎间盘组织则视为椎间盘渗漏。根据术中是否出现椎间盘骨水泥渗漏分为对照组(无椎间盘骨水泥渗漏)和渗漏组(骨水泥渗漏至椎间盘)。对照组97例(163个椎体),男35例(58个椎体),女62例(105个椎体);平均年龄(77±8)岁;平均骨密度(-2.9±0.8)mg/cm3。渗漏组35例(35个椎体),男13例(13个椎体),女22例(22个椎体);平均年龄(76±7)岁;平均骨密度(-3.0 ±0.6)mg/cm3。两组患者性别、年龄、骨密度等一般资料比较,差异无统计学意义(P>0.05),具有可比性。
1.4影响因素分析
选取骨密度、骨折压缩程度、骨水泥注入量、终板是否异常、椎体内有无裂隙征等[4-7]可能影响椎间盘骨水泥渗漏的指标进行单因素分析,然后再对有统计学意义的变量进行多因素Logistic分析。其中MRI检查示终板在T1WI和/或T2WI相连续的信号中断考虑为终板异常[5];T1WI呈边界清楚的线性或“新月”形低信号区,T2WI呈高信号区或低信号区(取决于内容为空气还是液体),STIR可清晰观察到裂隙征者确定为椎体内裂隙征。
1.5影像学评估
MRI观察渗漏组骨水泥渗漏的方向(椎体上方、下方椎间隙)。根据终板异常的严重程度,即椎体终板是否有与损伤部位相通的裂缝、是否有椎体内裂隙征,将椎间盘渗漏情况分为A、B两型。A型:终板只有一处小的信号中断,无2个或2个以上信号中断区,无明显骨质缺损区;根据是否有椎体裂隙征,再细分为A1型(有椎体内裂隙征,同时可见裂隙与终板相通的裂缝)和A2型(不含裂隙征,但椎体终板存在裂缝,且裂缝与损伤椎体相通)。B型:终板有2个及以上信号中断(含因许莫氏结节内陷造成的终板异常),椎体水肿信号与终板异常相连续。
1.6统计学方法
应用SPSS 19.0统计软件进行分析,计量资料以均数±标准差(x-±s)表示,两组比较采用两独立样本t检验,计数资料以例数或率表示,采用χ2检验进行比较;应用单因素分析对所有指标进行分析,有统计学意义的变量再行多因素Logistic分析;P<0.05为差异有统计学意义。
2 结果
2.1影响因素分析结果
对椎间盘渗漏的单因素分析结果显示,两组终板缺损和裂隙征发生率比较,差异有统计学意义(P<0.05),见表1。
对终板异常的单因素分析结果显示,分组、骨密度和裂隙征是终板异常的影响因素(P<0.05),见表2。将以上3个变量纳入回归模型中,结果显示,仅分组变量有统计学意义(P<0.05),渗漏组发生终板异常的危险是对照组的378.977倍(表3)。
对裂隙征的单因素分析结果显示,分组和终板异常是裂隙征的影响因素(P<0.05),见表4。将以上2个变量纳入回归模型中,结果显示,仅分组变量有统计学意义(P<0.05),渗漏组发生裂隙征的危险是对照组的15.483倍(表5)。

表1 椎间盘渗漏单因素分析结果

表2 终板异常单因素分析结果

表3 终板异常多因素Logistic回归分析结果

表4 裂隙征单因素分析结果
2.2影像学特点
所有椎间盘渗漏患者MRI检查均表现为椎体终板有信号中断区,且中断区与显示水肿的损伤椎体有相通的裂缝,术后提示骨水泥渗漏的方向与裂缝方向一致。
A型骨水泥渗漏共29个椎体,其中A1型11个、A2型18个;B型骨水泥渗漏共6个椎体(含裂隙征3个)。其中骨水泥渗漏至椎体上方占77% (27/35),渗漏至椎体下方占23%(8/35)。典型病例见图1~3。
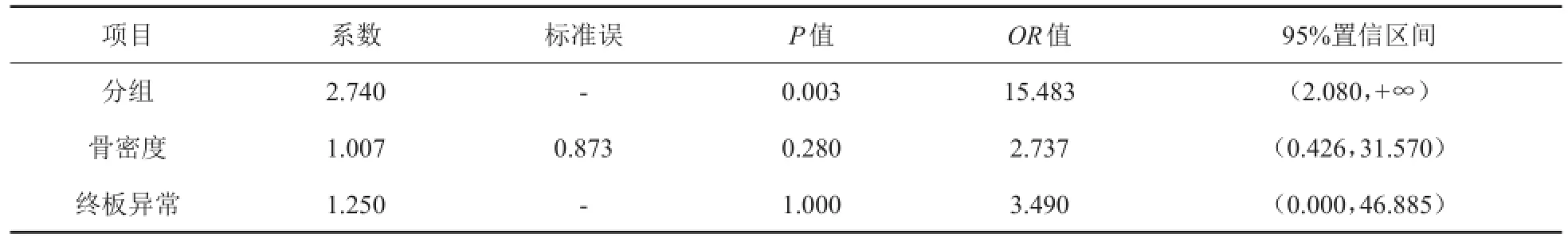
表5 裂隙征多因素Logistic回归分析结果

图1 A1型骨水泥椎间盘渗漏影像学表现(女,78岁,L1椎体)1A L1终板裂缝 1B终板下有裂隙征 1C术后2 d X线片示从上终板裂缝渗漏的骨水泥 图2 A2型骨水泥椎间盘渗漏影像学表现(女,80岁,L4椎体)2A,2B术前MRI示L4椎体上终板前部可见裂缝,裂缝一直与水肿椎体相连 2C术后2 d X线片提示终板裂缝处骨水泥渗漏 图3 B型骨水泥椎间盘渗漏影像学表现(女,91岁,L1~L2椎体)3A术前MRI示下终板多发缺失低信号 3B术前CT示下终板部分缺损 3C术后2 d CT示骨水泥渗漏至椎体下方
3 讨论
3.1椎间盘骨水泥渗漏与邻近椎体骨折
正常椎间盘为黏弹性固体材料,内部平均分配应力的能力较强,在承受压迫应力且运动节段处于中立位时,上下终板承受的应力较为均衡,各个部位受力接近于均等。骨水泥为刚性材料,一旦渗漏至椎间盘,将会加重对原有退变椎间盘的损害,产生“柱墩效应”,使其对不良应力的缓冲作用下降,并出现应力分布不同的功能区,骨水泥渗漏的部分将出现高应力,此时若再承受过度应力,则容易发生邻近椎体骨折。
Lin等[4]报道38例行PVP治疗的患者中,14例出现术后骨折,其中10例发生于椎间盘渗漏的相邻椎体,4例发生于非相邻椎体,两者比较差异有统计学意义;进一步分析发现椎间盘渗漏的相邻椎体骨折发生率为58%,而无椎间盘渗漏的相邻椎体骨折发生率仅为12%。Sun等[7]在对骨水泥形态学分布与PVP术后相邻椎体再发骨折的研究中发现,骨水泥椎间盘渗漏组中44%的患者出现相邻椎体再发骨折。有学者分析了年龄、性别、骨密度、骨水泥注入量、骨水泥是否渗漏至软组织或血管以及骨水泥是否渗漏至邻近椎间盘等因素,结果显示,只有骨水泥渗漏至邻近椎间盘与邻近椎体骨折的再发存在关联,其相对比达4.633[3];而Adams等[8]的椎间盘应力分布测试结果亦支持这一结论。
3.2椎间盘骨水泥渗漏的危险因素
3.2.1终板异常因素 椎体终板在维持椎间盘结构、功能完整性及传导分散应力中起重要作用。组织学观察发现,椎体终板边缘皮质骨较厚,中央菲薄,有大小不等的孔状结构,主要集中于中央区,边缘少而小[9]。赵凤东等[10]研究发现在同一椎体内,上终板的骨密度、骨矿含量显著低于下终板,而在同一个椎间盘周围,上终板骨密度高于下终板,骨矿含量则无差异,因此终板骨折易发生于椎体上终板中央或中央靠前的部分。本研究结果显示,35例骨水泥椎间盘渗漏的患者全部存在终板异常,且终板异常的位置通过裂隙与显示有水肿信号的椎体相通,骨水泥注射时易因压力差而通过破裂处的缝隙渗漏至椎间盘中。渗漏组中有27例椎板异常信号出现在上终板,占77%(27/ 35),可见渗漏多发生在椎体上方的椎间盘,导致伤椎上方的继发性椎体骨折,这与Kobayashi等[11]研究结果相一致。我们认为,可以将终板的完整性以及终板与水肿椎体是否有裂缝相通作为椎间盘骨水泥渗漏的重要预测指征,尤其是损伤椎体上终板出现裂隙时,需要特别警惕骨水泥渗漏。
3.2.2椎体内裂隙征因素 椎体内真空裂隙样变现象最早于1978年由Maldague等提出[12]。椎体前1/3处是椎体血液供应的分水岭,此处发生骨折可导致椎体内小动脉崩解破坏,易引起缺血性骨坏死[13],在MRI的T2 WI和STIR压脂像上呈现椎体内透亮高信号带。椎体裂隙样变区域内的正常骨组织结构不复存在,其周围骨质也发生硬化,骨水泥注入伤椎后很难透过裂隙样变周围硬化的骨质带对裂隙样变区域进行填充;此类患者又多存在终板骨折,椎体内裂隙通过骨折终板和椎间盘相通,导致骨水泥易经终板渗漏至椎间盘[14]。本研究结果显示,椎间盘渗漏患者中有40%(14/35)存在椎体内裂隙征,而有裂隙征的患者发生椎间盘渗漏的几率高达88%(14/16),所以说,椎体内裂隙征是椎间盘骨水泥渗漏的重要危险因素。
3.3椎间盘骨水泥渗漏的防治策略
本组病例均在CT引导下进行,注射骨水泥时无法实时观察骨水泥弥散情况,因此建议首选在X线片透视下操作。
3.3.1A型椎间盘渗漏 一旦发生A型椎间盘渗漏,建议改行椎体后凸成形术(percutaneous kyphoplasty,PKP)。A1型椎间盘渗漏时椎体内有裂隙征,需根据异常终板的位置加以处理:如果上终板存在裂隙,可使球囊稍偏下向上扩张;如果下终板存在裂隙,可使球囊向上偏上向下扩张,以使球囊与有裂隙终板之间有尽可能多的松质骨。球囊扩张还可减少椎体内裂隙,同时挤压封闭与终板裂隙相通的裂隙,最大程度地阻止骨水泥通过破裂终板向椎间盘渗漏。
为预防A型椎间盘渗漏,注射时先注入少量黏稠骨水泥,再予球囊扩张,使少量骨水泥扩散堵塞可能的渗漏通道,几分钟后拔出球囊,待骨水泥在拉丝后期再行注射[15];还可使用高黏度骨水泥,由于其无液态期,调和后即呈高黏度、面团状,维持时间长,具有高黏滞性流体力学性能,因此推注过程中不会出现喷射样流注,也是预防骨水泥椎间盘渗漏的较好措施[6,16]。
3.3.2B型椎间盘渗漏 由于一侧或两侧终板已破坏,且与水肿椎体相通,球囊扩张时无骨性终板遮挡,易偏一侧突入椎间盘,加重损伤,因此不建议行PKP治疗。我们在骨水泥注射操作中应用骨填充网袋(山东冠龙公司),其为致密高分子网层半透膜结构,允许少量骨水泥渗漏,能包裹绝大部分的骨水泥,有效降低了骨水泥的渗漏率[17]。亦有国外学者研制一种可用于一侧终板塌陷的新型器械“SpineJack”(为头向尾端扩张的撑开器),器械张开后可顶回塌陷终板使其复位,同时遮住破碎的终板,此时再注入高黏度骨水泥,渗漏率可降至30.8%[18]。
本研究的不足在于:①样本量较小;②研究设计以每一个椎体对应一个患者,存在多个椎体属于同一患者的现象,导致部分性别、年龄、骨密度等数据重复;③研究设计时排除了骨水泥渗漏至其他部位的患者,但该部分患者可能同时合并有行PVP治疗而未渗漏的椎体;此外,鉴于每个医生的手术习惯、手术经验各不相同,故骨水泥拉丝期的具体时间节点很难统一,注射时机、注射压力等难以准确评估。
[1]Perović D,Borić I.Diagnostics and treatment of osteoporotic vertebral fractures[J].Reumatizam,2014,61(2):75-79.
[2]Chen WJ,Kao YH,Yang SC,et al.Impact of cement leakage into disks on the developmentofadjacentvertebral compression fractures[J].J Spinal Disord Tech,2010,23(1): 35-39.
[3]Komemushi A,Tanigawa N,Kariya S,et al.Percutaneous vertebroplasty for osteoporotic compression fracture: multivariate study ofpredictorsofnewvertebralbody fracture [J].Cardiovasc InterventRadiol,2006,29(4): 580-585.
[4]Lin EP,Ekholm S,Hiwatashi A,et al.Vertebroplasty:cement leakage into the disc increases the risk of new fracture of adjacent vertebral body[J].AJNR Am J Neuroradiol,2004,25 (2):175-180.
[5]Hong SJ,Lee S,Yoon JS,et al.Analysis ofintradiscal cement leakage during percutaneous vertebroplasty: multivariate study of risk factors emphasizing preoperative MR findings[J].J Neuroradiol,2014,41(3): 195-201.
[6]Nieuwenhuijse MJ,Van Erkel AR,Dijkstra PD.Cement leakage in percutaneous vertebroplasty for osteoporotic vertebral compression fractures:identification of risk factors [J].Spine J,2011,11(9):839-848.
[7] Sun YC,TengMM,YuanWS,etal.Riskofpostvertebroplasty fracture in adjacent vertebral bodies appears correlated with the morphologic extent of bone cement[J].J Chin Med Assoc,2011,74(8):357-362.
[8]Adams MA,Freeman BJ,Morrison HP,et al.Mechanical initiation of intervertebral disc degeneration[J].Spine,2000,25(13):1625-1636.
[9]Silva MT,Wang C,Keaveny TM,et al.Direct and computed tomography thickness measurements of the human,lumbar vertebral shell and endplate[J].Bone,1994,15(4):409-414.
[10]赵凤东,范顺武,Patricia D,等.腰椎终板骨折特点及相关因素的实验研究[J].中华外科杂志,2006,44(16):1132-1135.
[11]Kobayashi N,Numaguchi Y,Fuwa S,et al.Prophylactic vertebroplasty:cement injection into non-fractured vertebral bodies during percutaneous vertebroplasty[J].Acad Radiol,2009,16(2):136-143.
[12]Maldague BE,Noel HM,Malghem JJ.The intravertebral vacuum cleft:a sign of ischemic vertebral collapse[J]. Radiology,1978,129(1):23-29.
[13]Libicher M,Appelt A,Berger I,et al.The intravertebral vacuumphenomenasspecificsignofosteonecrosisin vertebral compression fractures:results from a radiological and histological study[J].Eur Radiol,2007,17(9):2248-2252. [14]Armingeat T,Pham T,Legre V,et al.Coexistence of intravertebral vacuum and intradiscal vacuum[J].Joint Bone Spine,2006,73(4):428-432.
[15]田伟,陈安民.骨科学[M].北京:人民卫生出版社,2009: 144-153.
[16]Zhang L,Wang J,Feng X,et al.A comparison of high viscositybonecementandlowviscositybonecement vertebroplasty for severe osteoporotic vertebral compression fractures[J].Clin Neurol Neurosurg,2015,129:10-16.
[17]Ortiz AO.Use and evaluation of a semi-permeable mesh implant in vertebral augmentation for the treatment of painful osteoporoticvertebralcompressionfractures[J].J Neurointerv Surg,2016,8(3):328-332.
[18]Noriega D,Krüger A,Ardura F,et al.Clinical outcome after theuseofanewcraniocaudalexpandableimplantfor vertebral compression fracture treatment:one year results from a prospective multicentric study[J].Biomed Res Int,2015:927813.
(本文编辑:张辉)
Risk factors and countermeasures of intradiscal cement leakage due to percutaneous vertebroplasty
YAO Haiyan,LI Qing,ZHAO Chengyi,ZHANG Aiming,LIANG Daochen,FAN Zhidan,MEI Zhi,CHEN Yingchao.Department of Spinal Surgery,Zhongshan Hospital Affiliated to Zhongshan University,Guangdong 528403,China
Objective To evaluate the risk factors and countermeasures of intradiscal cement leakage due to percutaneous vertebroplasty(PVP).Methods Clinical data of 132 patients(198 vertebrae)with osteoporotic vertebral compression fracture,who underwent CT-guided PVP in Zhongshan Hospital Affiliated to ZhongshanUniversity from January 2013 to June 2014,were analyzed retrospectively.Based on whether there occurred intradiscal cement leakage,the patients were assigned into two groups:control group(97 patients,163 vertebrae)in which the patients were not found intradiscal cement leakage during or after PVP,and observation group(35 patients,35 vertebrae)in which patients were suffered from intradiscal cement leakage.Possible related factors such as bone mineral density,the degree of vertebral compression,injection volume of cement,whether the vertebral endplate was normal,and whether the vertebral body pre-existed vacuum cleft sign,were screened by single variate analysis,and then the factors which had statistical significance were investigated by multivariate logistic regression analysis.According to severity of endplate abnormality,as well as whether there had intervertebral cleft sign,types of intradiscal cement leakage were classified into A1,A2 and B,then the imaging characteristics of the discs were evaluated,and the corresponding countermeasures were pointed out.Results Endplate abnormality,cleft sign was found in 12,2 vertebrae(7.4%,1.2%)in control group,and 35,14 vertebrae (100.0%,40.0%)in observation group accordingly,which showed statistical significance when compared incidence of either endplate abnormality or cleft sign between two groups(P<0.05).Single variate analysis revealed that grouping,bone mineral density and cleft sign were risk factors for endplate abnormality(P<0.05),grouping and endplate abnormality were risk factors for cleft sign(P<0.05);Multivariate analysis indicated that endplate abnormality and cleft sign were all risk factors for intradiscal cement leakage(P<0.05),in which the risk of endplate abnormality in observation group was 378.977 times compared to control group,and the risk of cleft sign in observation group was 15.483 times as high as that in control group.MRI results in observation group showed that there were signal interruption area on the endplate where had cleft interlinked to damaged vertebral body,and the direction of the cleft was consistent with the direction of bone cement leakage;A1-,A2-and B-type intradiscal cement leakage was in 11,18 and 6 vertebrae,and the percentage of bone cement leakage to upper vertebral body was 77%(27/35)and to lower vertebral body was 23%(8/35).Conclusions Abnormal vertebral endplate(signal interruption with cracks in the interruption interlinked to damaged vertebral body)and intravertebral cleft sign are high-risk factors of intradiscal bone cement leakage.Individual treatment should be recommended according to severity of endplate abnormality,whether there pre-existed intravertebral cleft sign,as well as the direction of bone cement leakage.
Vertebroplasty;Osteoporosis;Spinal fractures;Intervertebral disk;Bone cement leakage;Risk factors;Endplate abnormality;Cleft sign
R683.2,R687.3
A
1674-666X(2016)03-133-08
10.3969/j.issn.1674-666X.2016.03.001
528403广东,中山大学附属中山医院脊柱外科
E-mail:yaohaiyan2015yhy@sina.com

