经皮椎体强化术后对邻近椎间盘影响的观察
江瑞信,阮耀钦,蔡金辉,叶浩翊,刘志锋
(广东省广州市增城区人民医院影像科,广东 广州 511300)
随着人口老龄化,骨质疏松症(osteoporosis)的发病率逐年增高[1],骨质疏松性压缩性骨折(osteoporosis vertebral compression fractures,OVCF)已成为老年人常见病及多发病[2]。经皮椎体强化术(percutaneous vertebral augmentation,PVA)包括经皮椎体成形术(percutaneous vertebroplasty,PVP)及经皮椎体后凸成形术(percutaneous kyphoplasty,PKP),因其止痛效果明显,减轻脊柱后突畸形,改善心肺功能,以及其创伤小、恢复快,提高患者生活质量等优点而被广泛应用,目前已成为OVCF的主要治疗手段[3-4]。随着该手术的广泛开展,相应的并发症逐渐显现,如PVA术后常发生邻近椎体骨折(adjacent vertebral fracture,AVF)、骨水泥渗漏、肺动脉栓塞等[5-6],但PVA是否会加速邻近椎间盘退变,目前尚无明确定论。因此,本研究将比较PVA术后邻近椎间盘与非邻近椎间盘退变的情况,探讨PVA术与邻近椎间盘退变的相关性,进一步分析PVA术后早期(<12个月)及中远期(≥12个月)对邻近椎间盘退变的影响,并对其可能的影响机制进行探讨。
1 资料与方法
1.1 一般资料 收集2015年1月—2020年8月在我院接受PVA治疗的OVCF患者61例,男16例,女45例,平均年龄(71.10±8.10)岁,共76节手术椎体,共椎间盘241块,其中邻近椎间盘120块,非邻近椎间盘121块。纳入标准:经MRI明确诊断OVCF并行PVP或PKP术治疗,且术前及术后随访影像资料(MRI及X光)完整的患者。排除标准:术前椎间盘评级为Ⅳ及Ⅳ级以上者、多发椎体骨折(3个及3个椎体以上者)及曾经做过PVA手术者、术后骨水泥渗漏入椎间盘者、骨感染及骨肿瘤患者。病例分组:按椎间盘是否与手术椎体相邻分为观察组(手术椎体上、下位椎间盘,即邻近椎间盘)及对照组(手术椎体次邻近椎间盘,即非邻近椎间盘);此外,另选取10例同期进行PVA术的、MRI随访时间<12个月的OVCF患者,与术后MRI随访时间≥12个月的患者进行比较,分析两组患者邻近椎间盘退变率的差异,评价PVA术早期对邻近椎间盘的影响。
1.2 仪器与检查方法 患者均于术前、术后行MRI检查。MRI:采用GE Signa HDi l.5T 超导型MR扫描仪进行胸、腰椎矢状位扫描。扫描参数: T1WI:TR 450 ms、TE 8.5 ms;T2WI:TR 2500 ms,TE 92 ms;短时间反转恢复序列(short time inversion recovery,STIR),TR 550 ms,TE 66 ms;FOV 300×300 mm,矩阵256×256。患者于术后1个星期内进行胸、腰椎正侧位检查,X光机:采用西门子DR(Aristos MX-RD,德国)。手术器械为:椎体成形成套手术器械201、202型(山东冠龙医疗用品有限公司),增强材料为Osteopal V脊柱骨水泥(Heraeus Medical GrabH),主要成分是聚甲基丙烯酸甲酯。
1.3 手术方法 患者俯卧位于手术台上,在C形臂X线机透视下定位患椎椎弓根的体表投影点并做标记,常规消毒铺无菌巾,1%利多卡因在进针点处作逐层浸润局麻,麻醉显效后,经椎弓根穿刺进入椎体,调整穿刺针进针方向,确定穿刺针顺利进入椎体中部,拔出穿刺针芯,缓慢注入骨水泥。PKP的基本操作方法同PVP,穿刺成功后运用球囊扩张病变椎体,然后注入骨水泥。
1.4 图像分析 由两名具有5年工作经验的住院医师于PVA术后胸、腰椎X光片上评价骨水泥分布状态及骨水泥是否与终板接触。由另外两名10年以上影像学诊断经验的主治医师分别对术前及术后复查MRI进行阅片,评价椎间盘退变情况,对有分歧者由两者商议后确定。
1.4.1 骨水泥分布 由PVA术后X光正侧位片观察骨水泥在椎体内的分布状态,对称分布于椎体中线两侧为对称分布,非对称分布于椎体中线两侧者为非对称性分布。
1.4.2 骨水泥与终板接触 由PVA术后X光正侧位片观察骨水泥与椎体上下缘贴近者为与终板接触(与上缘接触、与下缘接触,或者同时与上、下缘接触),与椎体上下缘有距离者为未与终板接触。
1.4.3 椎间盘退变 釆用Pfirrmann分级系统[7],T2WI正中矢状位对邻近椎间盘及非邻近椎间盘进行评分(见表1),与术前评分比较,若椎间盘评分升高,则认为PVA术后椎间盘存在退变加重,若Pfirrmann评分无升高,则认为PVA术后椎间盘无明显退变加重。

表1 椎间盘退变Pfirrmann系统分级标准
1.5 统计学方法 采用SPSS 20.0软件进行统计分析,本研究数据类型均为计数资料,采用χ2检验,P<0.05认为差异具有统计学意义。
2 结果
2.1 PVA对邻近椎间盘及非邻近椎间盘退变的影响 观察组包括邻近上位椎间盘60块及邻近下位椎间盘60块;对照组包括非邻近上位椎间盘61块及非邻近下位椎间盘60块。观察组120块邻近椎间盘中,术后发生退变加重的椎间盘58块(58/120,48.33%)(见图1);对照组121块非邻近椎间盘中,术后发生退变加重的椎间盘仅25块(25/121,20.66%),两组比较差异具有统计学意义(P<0.001)。上位邻近与下位邻近椎间盘、上位非邻近与下位非邻近椎间盘的退变差异无统计学意义(P>0.05),见表2。

表2 PVA术对邻近椎间盘退变的影响
2.2 PVA术后早期(<12个月)及中远期(≥12个月)对邻近椎间盘退变的影响 PVA术后早期组(<12个月)患者10例的随访时间为1~11个月,平均为3.5个月,邻近椎间盘共28块,其中发生退变加重的椎间盘为10块(10/28,35.71%);中远期组(≥12个月)患者61例的随访时间为12~60个月,平均为25个月,120块邻近椎间盘中,发生退变的椎间盘58块(58/120,48.33%),两组比较差异无统计学意义(χ2=1.456,P=0.228)。2例典型病例见图1。
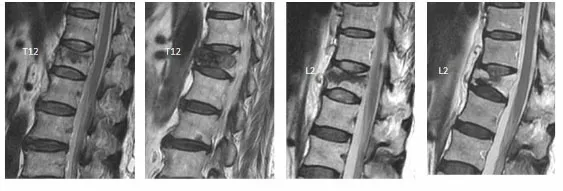
A B C D注:图A~图B,女性患者,58岁,T12椎体骨折行PKP术,术前MRI(图A)显示上位邻近椎间盘为Pfirrmann Ⅱ级,下位邻近椎间盘Pfirrmann Ⅱ级,术后12个月MRI(图B)显示上位邻近椎间盘发生退变加重(Pfirrmann Ⅳ级),下位邻近椎间盘及非邻近椎间盘未见明显退变加重(Pfirrmann Ⅱ级)。图C~图D,女性患者,72岁,L2椎体骨折行PKP术,术前MRI(图C)显示上位邻近椎间盘Pfirrmann Ⅱ级,下位邻近椎间盘Pfirrmann Ⅱ级,术后6个月MRI(图D)显示上位、下位邻近椎间盘发生退变加重,上位邻近椎间盘Pfirrmann Ⅲ级,下位邻近椎间盘Pfirrmann Ⅳ级。图1 2例典型病例
2.3 其他相关因素对邻近椎间盘退变的影响 手术方式、骨水泥注入量、骨水泥是否累及终板及骨水泥分布是否均匀、性别均与PVA术后邻近椎间盘退变无关(P>0.05),见表3。

表3 其他相关因素对邻近椎间盘退变的影响
3 讨论
随着人口老龄化,OVCF的发生率呈现逐年上升的趋势,PVA术是目前治疗OVCF的主要手段[3]。研究显示,PVA术后常发生邻近椎体骨折、骨水泥渗漏、肺动脉栓塞等并发症[5-6],但PVA术后对邻近椎间盘的影响如何?目前尚无明确定论。Qian J等[8]对行PVA治疗及保守治疗的OVCF患者进行前瞻性研究,发现PVA组骨折椎体上位邻近椎体间盘退变的发生率为52.6%,明显高于保守治疗组(29%),提示PVP和PKP术可加速骨折椎体邻近椎间盘的退变。张子方等[3]对124例行PVA治疗的OVCF患者进行研究,发现PVP和PKP术在早期(12~24个月)极可能加速伤椎相邻节段椎间盘退变,上位椎间盘尤为显著,随着时间的推移,退变更加明显,且PKP较PVP影响更显著。但König MA等[9]的研究则表明,即使经过很长时间,椎体后凸成形术对椎间盘退变也没有显著的影响。本研究结果显示,PVA术后邻近椎间盘退变的发生率是48.33%,明显高于对照组(非邻近椎间盘)的退变发生率20.66%,与Qian J等[8]、张子方等[3]研究结果一致,表明PVA术后会加速邻近椎间盘退变。此外,本研究亚组分析结果显示,PVA术后早期(<12个月)(平均随访时间3.5个月)邻近椎间盘退变的发生率为(35.71%),与中远期(≥12个月)(平均随访时间25个月)邻近椎间盘退变发生率(48.33%)无明显统计学差异,提示PVA术后可诱发邻近椎间盘退变加速,且在早期(<12个月)就会加速椎间盘退变。
椎间盘最重要的功能之一体现在能转移传导负荷,并为脊柱提供一定范围的活动度。关海山等[10]基于健康成年男性T12-L1-L2节段的CT图像,利用Marc软件建立L1椎体OVCF的有限元模型,在椎体内注入骨水泥,发现楔形骨折使重力弯矩和竖脊肌力增大,造成椎体和椎间盘承载明显增加,进而加速椎间盘的退变。Baroud G等[11]及 Wijayathunga VN等[12]研究骨水泥强化术后终板形态的变化,骨水泥在治疗椎体内起着“支柱”作用,减少椎体终板内陷,增加邻近椎间盘髓核的压力;而长期高应力作用会影响椎间盘软骨细胞的代谢水平,加速椎间盘的退变[13]。
椎间盘的营养主要通过椎体软骨终板及髓核的微小血管供应[14-15]。现在常用的骨水泥主要成分是聚甲基丙烯酸甲酯(polymethyl methacrylate,PMMA),由甲基丙烯酸甲酯聚合体和具有细胞毒性的甲基丙烯酸甲酯单体构成,当灌注PMMA后,粉剂与液体混合会发生聚合反应,引起高能热量释放,将周围活组织细胞大量杀死,导致终板血供受损,进而影响椎间盘的营养供应,导致椎间盘退变的加速。
既往文献提示椎体压缩性骨折有可能导致终板的损伤、骨折,而且椎体压缩程度越大终板损伤的可能性越大,经PVA术后邻近椎间盘骨水泥渗漏的可能性越大[5,16]。蔡金辉等[5]研究127例179个接受PVA的手术椎体中,63例67个椎体发生了骨水泥椎间盘渗漏,渗漏率为21.41%;Churojana A等[17]回顾性分析了行PVP治疗的148个椎体,有30个椎体出现了椎间盘渗漏,渗漏率为20.2%。从解剖结构角度来说,椎间盘是相对密闭的结构,骨水泥渗入椎间盘后,使其内力学特点发生改变,而且骨水泥对髓核细胞造成一定程度的热损伤[8,18],对椎体终板血供起到阻断作用,进而使椎间盘退变加速。本文未将骨水泥渗漏入椎间盘者包括在研究范围内,因为本文以T2WI正中矢状位来判断椎间盘退变等级,椎间盘退变可导致信号减低,而骨水泥渗漏亦为低信号,因而会影响结果的判定。本研究结果表明:骨水泥椎间盘渗漏不是引起PVA术后邻近椎间盘的退变加速的唯一因素。
本研究存在一定的局限性,本研究中的患者均为老年人,椎间盘的退变较明显,对于术前椎间盘评级为Ⅳ及Ⅳ级以上者未能纳入分析。另外Pfirrmann分级为主观判断,未能对椎间盘退变进行精确的定量分析,采用量化的MRI参数(如DWI、T1ρ、T2map等)对椎间盘退变情况进行更深入研究是今后研究的方向。
综上所述,PVA术可加速邻近椎间盘的退变,且于术后早期(<12月)即可引起邻近椎间盘退变,但不会加速非邻近椎间盘退变。

