中西医结合治疗支气管哮喘急性发作期疗效观察
陈秀萍
(湖北省武汉市江夏区中医医院,湖北 武汉 430200)
支气管哮喘表现为咳嗽、喘憋、胸闷。中医认为哮喘的原因与内伏痰饮、外感、情志、饮食、气候等密切相关,病情持续发展会对肺、脾、肾造成损害[1]。本研究用中西医结合方法治疗支气管哮喘急性发作期疗效较好,报道如下。
1 临床资料
共70例,均为2017年8月至2018年8月我院收治的支气管哮喘患者,随机分为两组各35例。观察组男18例,女17例;年龄26~73岁,平均(54.35±3.19)岁;病程2~16年,平均(8.34±0.69)年;急性发作期病程2~6天,平均(3.01±0.53)天;轻度12例,中度23例。对照组男19例,女16例;年龄28~70岁,平均(54.98±3.25)岁,病程2~14年,平均(7.16±1.22)年;急性发作期病程1~5天,平均(2.18±0.82)天;轻度15例,中度20例。两组基线资料比较差异无统计学意义(P>0.05),具有可比性。
诊断标准:符合支气管哮喘防治指南[2]中关于支气管哮喘的西医诊断标准。①伴反复发作性喘息、呼吸困难、胸闷或咳嗽等症状,主要与接触变应原、病毒感染、运动或其他刺激物有关;②发作时双肺听诊可闻及散在或弥漫性、以呼气期为主的哮鸣音;③典型病症经治疗缓解或自行缓解;④排除可导致喘息或呼吸困难的其他疾病;⑤无典型临床表现者应至少具备以下1项试验阳性结果:a.支气管激发试验或运动试验阳性;b.支气管舒张试验阳性;c.最大呼气流量日内变异率或昼夜波动率不低于20%。符合①~③且④、⑤中1项即可确诊为支气管哮喘。急性发作期分级为轻度、中度、重度、危重。
符合《中医内科常见病诊疗指南》[3]中关于支气管哮喘寒哮型的中医诊断标准。主症:气喘,喉中哮鸣有声,胸膈满闷;痰液稀白、面色晦滞。次症:a.咳嗽、恶寒身痛;b.渴喜热饮或口不渴饮;c.小便清长。舌脉象:舌质淡或淡红,苔白或薄白,脉弦细或弦紧。具备主症及次症中的任何2项或以上者,结合舌脉象即可确诊。
纳入标准:符合中、西医诊断标准,属于急性发作期,年龄18~75岁,治疗前1个月未接受过其他治疗措施,病情属轻中度。
排除标准:风哮、热哮、虚哮、瘀哮及喘脱危症等其他证型,支气管哮喘缓解期,对本次研究使用药物过敏,合并出现严重心脑血管疾病,合并出现其他呼吸道或者肺部疾病,精神疾病或者功能障碍无法配合本次研究[4-5]。
2 治疗方法
两组均用西医常规治疗。给予控制性氧疗,多索茶碱[安士制药(中山)有限公司,国药准字H20052247]0.2mg加0.9%氯化钠注射液250mL静脉滴注,每天1次;茶碱缓释片(广州迈特兴华制药厂有限公司,国药准字H44023791)100mg,口服,每天2次;舒利迭(葛兰素史克制药有限公司,批准文号H20150324)50/250μg,雾化吸入,每天2次。胸片或血象提示感染者选用敏感抗生素治疗。
观察组加用小青龙汤加减治疗。药用干姜、半夏、白芍、炙麻黄、桂枝、僵蚕、地龙各10g,炙甘草6g,五味子、细辛各5g。合并气虚者加白术、炙黄芪、人参各10g,合并咳痰严重者加陈皮、茯苓各10g,咳黄色黏痰者加瓜蒌15g、鱼腥草10g、川贝母10g。原方减去细辛、干姜,外感症状缓解但仍出现咳嗽者加用桑白皮、桔梗各10g,合并喉咙水鸣声音者加用射干、紫菀、款冬花各10g。加水200mL,煎取药汁105mL,每天1剂,分3次服用,每次35mL,每次于饭前空腹口服。
两组均治疗2周。
3 观察指标
中医症状气喘、胸闷、咳嗽、咳痰、哮鸣音变化情况。气喘、胸闷、咳嗽、咳痰、哮鸣音的症状评分为无0分,轻3分,中6分,重9分。①气喘:无为无发生;轻为偶有发生,程度轻,不影响休息或活动;中为感觉较频繁,但不影响睡眠,动则喘息明显;重为静坐感觉明显,不能平卧,影响睡眠或活动。②咳嗽:无为无发生;轻为白天间断咳嗽,程度轻微;中为咳嗽频繁,但不影响睡眠;重为昼夜咳嗽频繁或阵咳,影响休息或睡眠。③咳痰:无为无发生;轻为少量,昼夜咯痰10~50mL,或夜间及清晨咯痰5~25 mL;中为量较多,昼夜咯痰51~100mL,或夜间及清晨咯痰26~50mL;重为量多,昼夜咯痰100mL,或夜间及清晨咯痰50mL。④胸闷:无为无发生;轻为偶有发生,程度轻,不影响休息或活动;中为感觉较频繁,但不影响睡眠;重为感觉明显,不能平卧,影响睡眠或活动。⑤哮鸣音(嘱受检者微张口,稍做深呼吸,注意每个部位听诊1~2个呼吸周期,由肺尖开始,自上而下,从外向内,从左向右,由前胸到侧胸及背部,左右对称部位进行对比听诊):无为无发生;轻为偶闻,或在咳嗽、深呼吸后出现;中为散在;重为满布。
用SP-10肺功能仪测定治疗前后的第1秒钟用力呼气容积(FEV1)、FEV1占肺活量比值(FEV1/FVC)、最大呼气流速(PEF),采用峰流速检测仪测定PEF昼夜变异率。观察两组治疗期间不良反应发生情况。
用SPSS20.0软件处理分析。计数资料以(%)表示、用χ2检验,计量资料以(±s)表示、用t检验,P<0.05为差异有统计学意义。
4 疗效标准
临床控制:主要症状基本消失,肺部听诊无哮鸣音或轻度哮鸣音,哮喘偶有发作,可自行缓解无需用药,FEV1或PEF较治疗前升高35%以上,或治疗后FEV1(或PEF)不低于80%预计值,PEF昼夜波动率小于20%。显效:主要症状明显减轻,肺部哮鸣音明显减小,FEV1或PEF较治疗前升高25%~35%,或治疗后FEV1(或PEF)达到预计值的60%~79%,PEF昼夜波动率小于20%。有效:主要症状有所好转,肺部哮鸣音减轻,FEV1或PEF较治疗前升高15%~24%。无效:主要症状及肺部哮鸣音无改变或加重,FEV1或PEF较治疗前无改善。
5 治疗结果
两组临床疗效比较见表1。
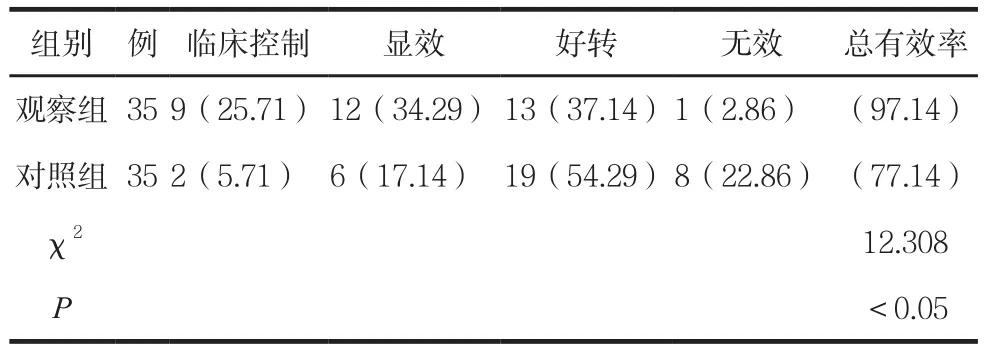
表1 两组临床临床疗效比较 例(%)
两组治疗前后肺功能指标比较见表2。
表2 两组治疗前后肺功能指标比较 (±s)

表2 两组治疗前后肺功能指标比较 (±s)
组别 例 FEV1(L) FEV1/FVC(%) PEF(L/s)治疗前 治疗后 治疗前 治疗后 治疗前 治疗后观察组 35 1.43±0.36 2.88±0.50 40.76±5.38 65.95±7.20 3.03±0.42 3.96±0.36对照组 35 1.45±0.35 2.26±0.46 40.80±5.42 52.69±6.61 3.05±0.45 3.50±0.42 t 0.026 4.308 0.042 3.908 0.203 4.160 P>0.05 <0.05 >0.05 <0.05 >0.05 <0.05
两组不良反应比较。观察组恶心1例,不良反应发生率2.86%;对照组恶心、呕吐5例,头晕2例,不良反应发生率20.00%。不良反应发生率观察组低于对照组(χ2=5.081,P<0.05)。
6 讨 论
支气管哮喘是临床常见疾病,急性发作多发于秋冬季,多见于中老年。临床主要通过止咳平喘、消炎等药物治疗。
支气管哮喘属中医“哮证”范畴。由于外邪侵袭、寒饮内停引起痰阻、肺管不通,临床多见疾病类型为支气管哮喘寒哮型,中医认为治疗上应注重养肺温肺。小青龙汤加减方中干姜温中散寒、温肺化饮,治疗寒饮喘咳;半夏消痰涎、去胸中痰气,下肺气;炙麻黄疏肺郁,宣泄气机,散寒;桂枝散寒解表;僵蚕化痰散结,祛风定惊;地龙清热止痉、平喘,治疗肺热喘咳;炙甘草益气复脉;五味子生津止渴,治疗喘咳燥寒、风寒咳嗽;细辛散寒祛风、温肺化饮、通窍。诸药合用,具有舒张平滑肌痉挛、抗菌以及化痰的效果,可以有效改善咳嗽、喘憋等临床症状[7]。现代药理研究证明,炙麻黄中有生物碱、挥发油等多种成分,能发挥抗过敏、兴奋中枢神经、抗病毒等多种作用。麻黄中的麻黄鞣酸也有抗炎、抗病毒、抗过敏的作用。白芍对平滑肌痉挛具有抑制或者解痉作用,可抗炎、抗菌、促巨噬细胞吞噬功能。
综上所述,中西医结合治疗支气管哮喘急性发作期可改善临床症状,降低复发率,且安全性较好。

