187例介入性产前诊断双胎的染色体核型和染色体微阵列结果分析
胡晶晶,蔡婵慧,张忆聪,李 星,许 玲,刘 渊,李显筝
(广东省妇幼保健院医学遗传中心,广东广州 511442)
随着二孩政策的放开、促排卵药的运用以及辅助生殖技术的不断进步,我国双胎妊娠的发生率逐年提高。双胎妊娠作为一种特殊的高危妊娠,其出生缺陷率、死亡率、流产率、早产率、染色体异常和其特有的母胎并发症发生率均较单胎妊娠要高[1]。据原国家卫生和计划生育委员会公益性行业项目10家参加单位的统计结果显示,双胎的出生缺陷率约为6.3%[2]。同时,双胎妊娠较单胎妊娠的产前筛查和产前诊断的准确性差,其咨询难度也更大。在检测染色体异常的方法中,目前染色体G显带核型分析仍然是金标准,染色体微阵列分析(CMA)能够在全基因组水平检测染色体不平衡的拷贝数变异(CNV),尤其是对于检测染色体组微小缺失、重复等不平衡性重排具有突出优势[3-4]。本文拟将在本院近3年来进行介入性产前诊断双胎的染色体和染色体微阵列结果进行回顾性分析和总结。
1 资料与方法
1.1一般资料 2015年4月至2017年12月在本院医学遗传中心进行介入性产前诊断的双胎孕妇187例(374个胎儿),孕妇年龄16~49岁,平均32岁。术前孕妇均已签署知情同意书。按孕妇不同孕周选择不同的穿刺手术,其中孕11~14周行绒毛穿刺术14例(28个胎儿),孕16~25周行羊膜腔穿刺术153例(306个胎儿)和孕25~31周脐血穿刺术20例(40个胎儿),并分别将获得的绒毛、羊水和脐血共计374个胎儿样本进行染色体G显带和染色体微阵列分析。按介入性指征统计,因单纯高龄(≥35岁)、唐筛高风险或者高龄合并唐筛高风险而进行介入性产前诊断双胎孕妇25例;因NIPT高风险而进行介入性产前诊断双胎孕妇10例;因超声发现胎儿结构异常(包括双胎和双胎之一结构畸形和软指标异常)而进行介入性产前诊断双胎孕妇140例;因父母双方之一染色体异常而进行介入性产前诊断双胎孕妇7例;因不良生育史而进行介入性产前诊断双胎孕妇5例。按妊娠方式统计,自然妊娠77例,孕妇平均年龄31岁;辅助妊娠97例,孕妇平均年龄33岁;另13例妊娠方式未记录。按胎儿绒毛膜性统计,双绒毛膜双羊膜囊双胎(DCDA)145例,单绒毛膜双羊膜囊双胎(MCDA)40例,绒毛膜性不详2例,每个胎儿均分别取样。
1.2方法
1.2.1染色体G显带分析 将B超引导下穿刺获得的绒毛(20~30 mg)、羊水(20 mL)和脐带血(1 mL)用于体外培养,其中绒毛和羊水为原位培养,脐血直接接种入3瓶培养基悬浮培养。经收获、吉姆萨染色制片。在显微镜下,绒毛和羊水计数15~20个克隆,每个克隆分析1~2个核型;脐带血计数20个核型,至少分析5个核型,如有嵌合则增加计数至100个核型。结果依据人类细胞基因组学国际命名体系(ISCN 2013)对染色体核型进行命名。绒毛和羊水的G显带分辨率为350~420条带,脐带血G显带分辨率为550条带[5-7]。
1.2.2CMA 将B超引导下穿刺获得的绒毛(50~100 μg)、羊水(5 mL)和脐带血(0.3 mL)用于提取基因组DNA。使用美国Affymatrix公司的CytoScan 750k芯片,按照该公司提供的标准化操作流程完成全部检测(DNA的提取、酶切、连接、PCR、PCR产物纯化、定量、片段化、标记、杂交、洗涤、染色和扫描),得到数据后经ChAS3.1.0.15软件进行结果分析,最终结果判读参照OMIM、UCSC、ISCA、DGV、DECIPHER等数据库。
2 结 果
2.1染色体G显带分析结果 187例双胎孕妇的胎儿染色体G显带分析结果中,正常核型155例,多态性核型6例,异常核型26例,除多态性核型外的异常率为13.90%(26/187),其中双胎之一胎核型异常21例(80.77%,21/26),双胎核型均异常5例(19.23%,5/26)。
374个胎儿染色体G显带分析结果共检出335个正常核型胎儿,8个多态性核型胎儿,31个异常核型胎儿,除多态性核型外的异常率为8.29%(31/374)。
异常核型中以染色体数目异常最多见,有19个,占异常核型的61.29%(19/31);嵌合体4个(12.90%,4/31);结构异常10个,占异常核型的32.26%(10/31),胎儿异常核型分类见表1。具体核型结果见表2。
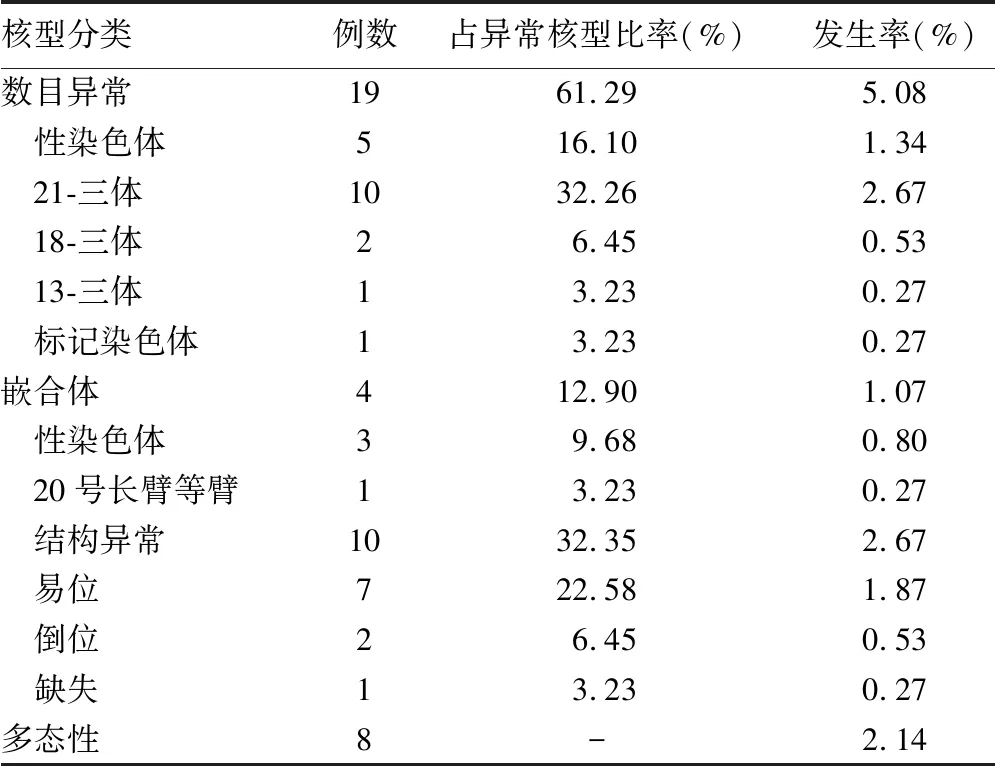
表1 31个异常核型胎儿的核型分类
注:“-”表示无数据
2.2187例双胎孕妇的胎儿CMA结果中,共计异常有31例,异常率16.58%。31例异常结果中发现数目异常16例,嵌合体异常3例,结构异常12例。
374个胎儿CMA结果中,共计有36个异常,异常率9.63%(36/374)。36个异常结果中发现数目异常18个(50%,18/36),嵌合体遗产3个(8.33%,3/36),结构异常15个(41.67%,15/36)。15个CMA结构异常胎儿中发现杂合性缺失2个;微缺失或微重复13个,其中有7例是致病性拷贝数变异(pCNV ),5例为临床意义不明CNVs,1例为良性CNVs。胎儿MA异常结果分类见表3。在染色体核型正常的343个胎儿中,共检出CMA异常胎儿11个,额外检出率为3.21%(11/343)。
联合两种检测方法结果,374个胎儿中共检测出异常胎儿42个,总异常率11.23%(42/374),其中染色体G显带和CMA均异常胎儿25个占6.68%(25/374),染色体G显带异常而CMA正常胎儿6个占1.60%(6/374),染色体G显带正常而CMA异常胎儿11个占2.94%(11/374)。具体异常染色体G显带和CMA见表2。

表2 胎儿异常染色体G显带和CMA结果

续表2 胎儿异常染色体G显带和CMA结果

表3 36个胎儿CMA异常结果分类
3 讨 论
目前,双胎妊娠的非整倍体异常还没有最佳的筛查方案。据文献报道,唐氏综合征在双胎妊娠孕中期血清学筛查的检出率为45%,其假阳性率为10%[8],因此,不建议对双胎妊娠进行单独的血清学筛查。近年来,随着NIPT在产前筛查中的广泛应用,NIPT在双胎妊娠产前筛查中的应用效果虽然明显优于传统血清学筛查,但其检出率也仅可达到93.7%[9]。因此,对于有指征的双胎孕妇进行介入性产前诊断显得非常重要。
本研究成功对有指征的184例双胎孕妇进行介入性穿刺手术共取得374个胎儿样本。在374个胎儿中,染色体G显带核型分析的异常率为8.29%(31/374),CMA的异常率为9.63%(36/374),在染色体核型正常的343个胎儿中,共检出CMA异常胎儿11个,额外检出率为3.21%(11/343)。据现有文献报道,CMA对染色体核型正常的产前样本检测的额外检出率达到0.8%~5.5%[10-13]。尽管如此,相对于G显带核型分析技术,CMA也有其不足:(1)不能检测平衡易位、倒位等平衡性染色体重排异常;(2)不能检测出四倍体和低比例嵌合,对于异常细胞≥30%的嵌合体检测结果比较可靠[4]。(3)不能检测出探针未覆盖的染色体区域异常,如异染色质区和随体区域。在本研究中,有7例11个胎儿(病例3、19、22、24、25、26、27)的G显带核型结果异常而CMA未检出明确异常。可见,两种方法可以相辅相成,以各自的优点弥补对方的缺点,提高胎儿染色体异常的检出率。
本研究中共检测出2例2个胎儿(病例4胎A和病例31胎A)的LOH,其是否有致病性还有待进一步研究。在本研究中,还检测出13个胎儿有CNV,其中包括1个部分单体和部分三体胎儿(病例3胎A)、7个微重复和5个微缺失胎儿;在13个有CNV的胎儿中,7个是pCNV,5个为临床意义不明CNVs,1个为良性CNVs。对于7个pCNV胎儿的遗传咨询,需向孕妇及家属充分告知胎儿不良结局的可能。而对于5个为临床意义不明CNVs胎儿的遗传咨询,由于目前还缺少相关数据的支持,也应该向孕妇及家属充分告知该检测结果的局限性,最好建议胎儿父母双方做染色体微阵列检测以明确该CNVs是否遗传自父母双方之一,这对胎儿预后的判断会有非常重要的帮助。
本研究中,发现两例(病例18和22)单绒毛膜双胎两个胎儿的染色体核型不一致。其中病例18胎A核型结果为45,X,CMA结果为arr(1-22)×2,(X)×1,胎B核型结果为46,XX,CMA结果为arr(1-22,X)×2;病例22胎A核型结果为mos 46,XY,i(20)(q10)[14]/46,XY[14],CMA结果为arr(1-22)×2,(X,Y)×1,胎B核型结果为46,XY,CMA结果为arr(1-22)×2,(X,Y)×1。理论上,单绒毛膜双胎两个胎儿由一个受精卵发育而来,遗传物质应该相同,但事实上并非如此。目前国内外均有报道单绒毛膜双胎两个胎儿染色体不一致[14-15]。这种不一致的情况可以是性染色体非整倍体异常,也可以是常染色体非整倍体异常,其中以特纳综合征最常见。这种不一致的异常可以是单纯的非整倍体异常,也可以是嵌合型的非整倍体异常。有报道,单卵双胎出现一胎染色体(基因)异常的概率约为10%,远高于双卵双胎和单胎妊娠 (1%~2%) 。其发生机制可能为合子在分裂前即处于染色体嵌合状态、受精卵在分裂为双胎时其中一胎发生染色体不分离、合子分裂后基因突变、X染色体失活偏离、基因组印记改变、 基因的甲基化或组蛋白修饰[16],但其确切机制还需要深入的研究。
4 结 论
由于双胎妊娠的产前筛查较单胎的产前筛查准确性低,双胎妊娠又由于其自身的特殊性,其发生出生缺陷的风险较单胎妊娠高且复杂,产前诊断和遗传咨询难度也更大。因此,对于有指征的双胎,应更严格地进行介入性产前诊断,最好是在进行染色体核型分析的同时进行CMA检测,利用两种方法的优点相互弥补对方的缺点,尽可能地提高染色体异常的检出率,减少出生缺陷的发生。

