三维测量分析肩峰前缘骨赘对肩峰形态的影响
曾一鸣 王燎 徐辰 张凯 张峻
肩峰撞击是肩关节疼痛最常见的原因之一,并可导致肩袖损伤。这种肩痛的根本原因是肩袖肌腱退行性变化还是肩峰前缘骨赘碰撞仍然存在争议。许多研究仍不能否认外在机械碰撞是肩袖退变性损伤及肩关节疼痛的主要原因之一。肩峰前缘骨赘已被报道与肩峰撞击及其导致的肩袖损伤有关[1-2]。并被认为是由于喙肩韧带收缩牵拉所形成[3-4]。而肩峰前缘骨赘在钩状肩峰中发生率较其他类型肩峰更高[5-6]。因此肩峰前缘骨赘可能与肩峰形态改变及肩峰撞击、肩袖损伤存在一定的关系,手术前、后对患者肩峰前缘骨赘评估有益于肩关节疾病的诊断、治疗策略及康复指导方案的制定。
本研究对接受肩关节镜手术患者手术前、后肩峰前缘骨赘及肩峰形态进行三维形态学研究,探讨以下问题:(1)不同肩峰类型及肩袖损伤程度是否与肩峰前缘骨赘形态有关;(2)肩峰前缘骨赘大小是否与年龄相关;(3)肩峰成形术后肩峰前缘骨赘形态变化能否改变肩峰形态,是否与术后肩关节功能恢复有关。
对象与方法
一、研究对象
选取上海交通大学附属第九人民医院骨科运动医学组2016 年10 月至2018 年5 月进行肩关节镜手术患者129 例。所有患者在关节镜下均行肩峰成形术,手术前、后常规拍摄标准肩关节前后位、标准冈上肌出口位X 线片及肩关节CT 薄层平扫。
二、纳入及排除标准
1.纳入标准:(1)术前、术中诊断为肩峰撞击征者;(2)各种原因导致的肩关节黏连及肩峰下滑囊炎者;(3)肩袖损伤者。
2.排除标准:(1)既往有肩关节手术史、骨折、感染、肿瘤;(2)肩锁关节炎者、进展性盂肱关节炎者;(3)术中发现有盂唇损伤者。
三、研究方法
CT 扫描数据读取、肩关节三维模型建立及数据测量由独立的2 位低年资骨科医师完成。术前肩峰形态分型确定及术中肩袖损伤程度确定由高年资手术医师确定。数据测量医师对样本详情完全不知晓,最终结果取2 位医师测量结果的平均值。
1.肩峰形态分型、手术过程及肩袖损伤程度标准:1986 年Bigliani 将肩峰形态分为3 型,Ⅰ型为扁平状,Ⅱ型为弧状,Ⅲ型为钩状。所有接受手术患者术前依据标准冈上肌出口位X 线片将肩峰形态分为Ⅰ型、Ⅱ型和Ⅲ型3 组。所有手术均由高年资副主任医师1 人完成,患者常规采取侧卧位,标准后方及前方入路观察盂肱关节。后方入路探至肩峰下间隙,标准外侧入路建立,刨削肩峰下滑囊后观察到肩袖损伤的大小和部位。所有患者常规行肩峰成形术,如有肩袖损伤,采用单排固定缝合方法。肩袖损伤程度的依据术前磁共振成像(magnetic resonance imaging,MRI)及镜下进行判别,分为肩袖完全损伤、肩袖部分损伤及无肩袖损伤3 组。肩袖完全损伤定义为肩袖全层损伤。Ellman 将肩袖部分撕裂分为3 类,即滑囊侧部分撕裂、肌腱间部分撕裂和关节侧部分撕裂。每一类根据撕裂深度分为3度:Ⅰ度<3 mm,Ⅱ度3~6 mm,Ⅲ度>6 mm 或超过肌腱厚度50%[7]。镜下观察到上述任一损伤类型定义为肩袖部分损伤。肩袖全层损伤及Ⅲ度肩袖部分损伤常规进行肩袖修补或缝合固定术。
2. CT 扫描图像处理及三维模型建立:手术前、后肩关节扫描采用最新飞利浦64 排多层螺旋CT,扫描层厚0.625 mm。将医学数字成像和通信标准(digital imaging and communications in medicine,DICOM)图像数据导入Medraw 三维模型建立软件,选取层厚较薄且层数较多的序列进行三维重建;设置阈值分割范围为180~220 HU,得到骨性结构的三维模型;使用手绘功能修补HU 值较低的骨性结构并使用修建和种子填充功能,将肱骨、锁骨、喙突等结构进行区分,重建得到用于测量的三维模型。
3.模型三维坐标系建立、肩峰前缘骨赘及肩峰形态测量:用软件算法模拟整个关节盂三维结构的中心点A,肩胛骨最内缘点B,肩胛最下角点C。由A 点、B 点及C点形成肩胛骨正位平面,以A 点为原点向内外方向、上下方向及前后方向分别形成X 轴、Y 轴及Z 轴[8](图1)。

图1 关节盂三维结构
肩峰倾斜角(acromial slope angle,ASA)及肩峰形态均在肩胛骨标准侧位三维模型上测量。与肩峰前缘骨赘相关的肩峰形态指标选取ASD 及肩峰弧高度(acromial curvature height,ACH)。ASA 定义为肩胛骨侧位上肩峰弧中点分别与肩峰前缘、后缘连线形成的夹角。ACH 定义为肩峰弧中点至肩峰前后缘连线的最大距离[9](图2)。
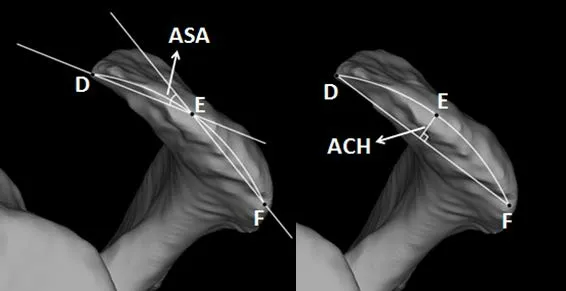
图2 根据三维坐标系调整至肩胛骨标准侧面观
肩峰前缘骨赘距离(acromial spur distance,ASD)是肩峰真正前缘再向前方延伸的距离。在肩关节CT 平面上标记出肩峰真正前缘以及肩峰前缘骨赘,在三维模型上测量相应点之间的距离(图3)。按上述同样的方法得出经肩关节镜术后肩峰前缘骨赘距离及肩峰形态参数(图4)。
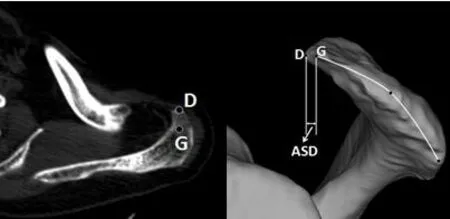
图3 肩关节CT 扫描
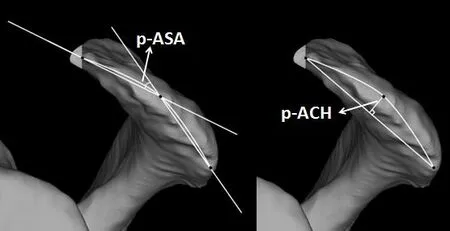
图4 肩关节镜术后肩峰形态测量
4.术后肩关节功能评分:所有肩关节镜肩袖修补的患者术后6 个月在门诊接受肩关节功能评分检查。评分采用Constant 肩关节评分系统和美国加州大学(University of California at Los angeles,UCLA)肩关节评分系统。
四、统计学分析
采用SPSS13.0 软件进行数据处理。Kappa 系数用于评估测量的可靠性[10]。年龄、ASA、ACH 及ASD 和不同肩峰类型组间,不同肩袖损伤程度组间的关系采用单因素方差分析(One-way ANOVA)及Pearson 相关系数。手术前、后各参数及肩关节功能评分比较采用Mann-Whitney U 检验。P<0.05 为差异有统计学意义。
结 果
一、肩峰形态类型与年龄及肩袖损伤程度
研究对象的年龄、肩峰形态分型及肩袖损伤程度结果见表1。
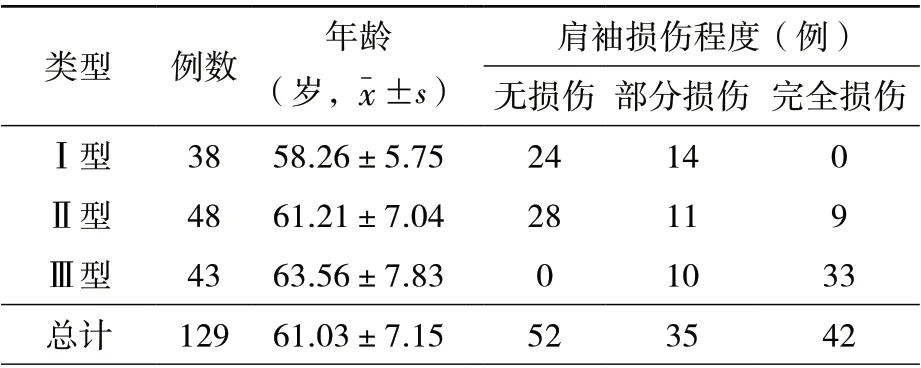
表1 肩峰形态类型与年龄及肩袖损伤程度
二、肩峰形态测量的可信度
结果表明测量者内及测量者间测量的ASD、ASA、和ACH 具有很好的一致性,有较高的可信度。见表2。
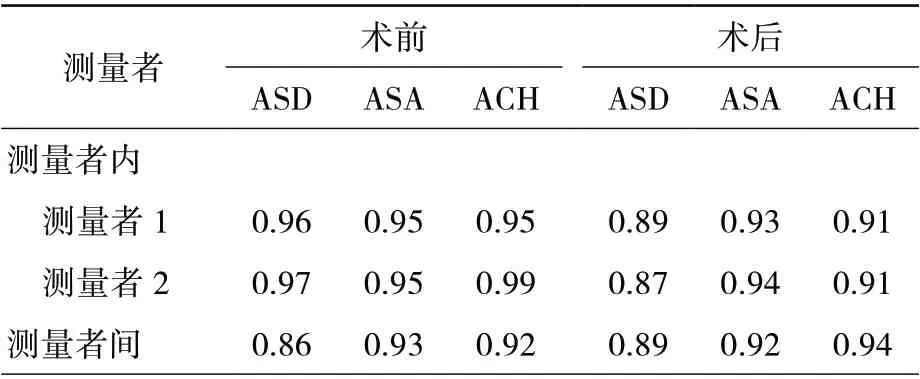
表2 不同测量者测量ASD、ASA、ACH 的可信度(kappa 值)
三、不同肩袖损伤程度与ASD、ASA 和ACH 的关系
不同肩袖损伤程度ASD、ASA 及ACH 的测量结果见表3。
表3 不同肩袖损伤程度ASD、ASA、ACH 的测量结果(±s)
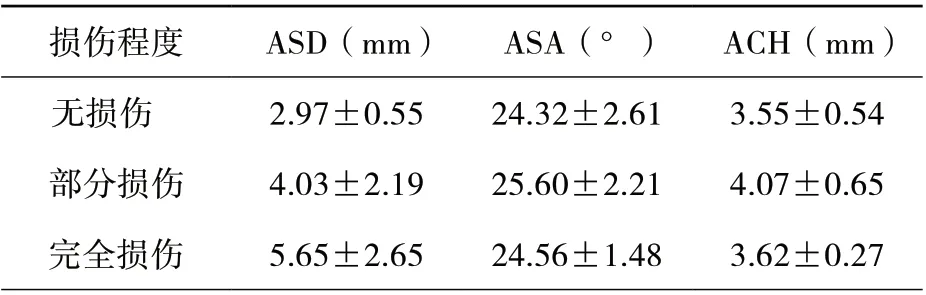
表3 不同肩袖损伤程度ASD、ASA、ACH 的测量结果(±s)
注:ASD 为肩峰前缘骨赘距离;ASA 为肩峰倾斜角;ACH 为肩峰弧高度
损伤程度 ASD(mm) ASA(°) ACH(mm) 无损伤 2.97±0.55 24.32±2.61 3.55±0.54部分损伤 4.03±2.19 25.60±2.21 4.07±0.65完全损伤 5.65±2.65 24.56±1.48 3.62±0.27
四、不同肩峰类型与年龄的关系
ASD 与年龄存在显著的正相关关系,P=0.014。而ASA、ACH 与年龄无相关性,P>0.05。年龄在不同肩峰类型组间的差异有统计学意义,见图5。
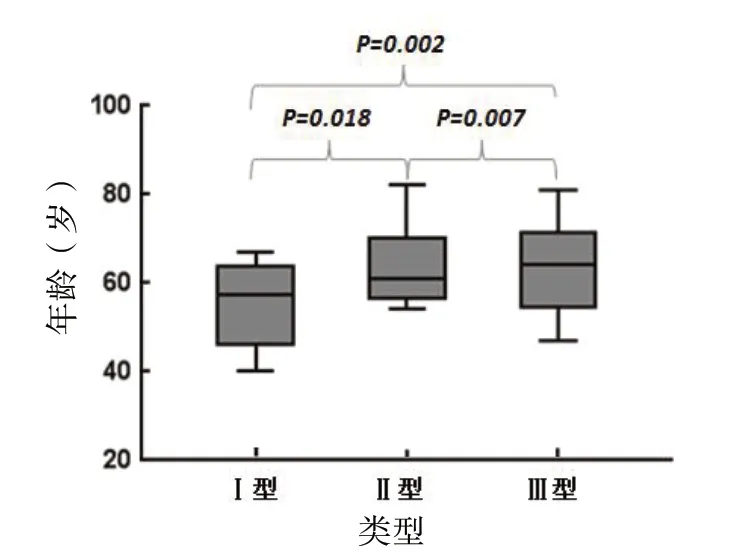
图5 不同肩峰形态类型间年龄差异
五、不同肩峰类型及不同肩袖损伤程度与ASD的关系
ASA 与ACH 在不同肩峰类型及不同肩袖损伤程度间的差异均无统计学意义(P>0.05),而ASD 体现出一定的差异,见图6 和图7。
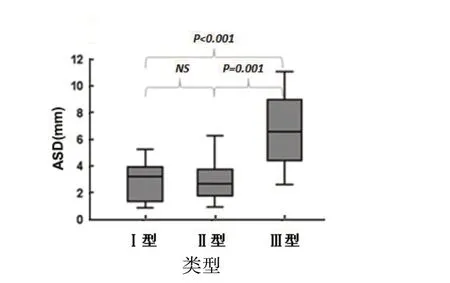
图6 不同肩峰类型ASD 差异
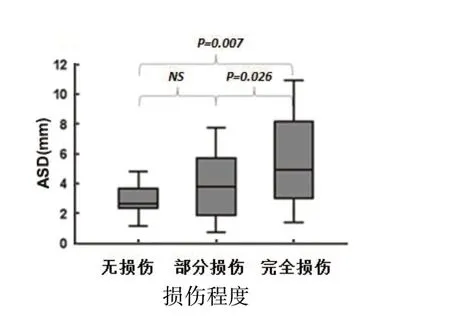
图7 不同肩袖损伤程度ASD 差异
六、不同肩峰形态类型手术前后ASD、ASA 和ACH 比较
肩关节镜术中肩峰成形显著减小ASD,P<0.001。然而ASD 减小并没有使Ⅰ型和Ⅱ型肩峰组手术前、后ASA 及ACH 体现出显著的差异,而在Ⅲ型肩峰组则表现出显著的差异,P 值分别为0.012及0.038,见表4。
表4 不同肩峰形态类型手术前后ASD、ASA、ACH 比较(±s)
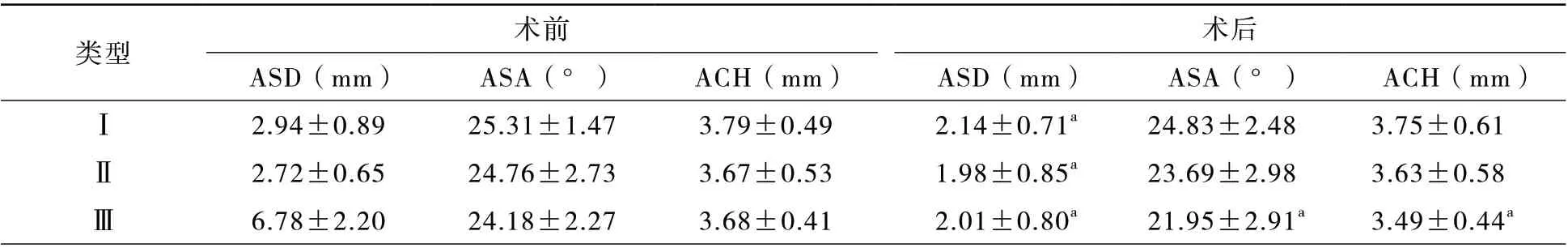
表4 不同肩峰形态类型手术前后ASD、ASA、ACH 比较(±s)
注:ASD 为肩峰前缘骨赘距离;ASA 为肩峰倾斜角;ACH 为肩峰弧高度;与术前比较,aP<0.05
类型 术前 术后ASD(mm) ASA(°) ACH(mm) ASD(mm) ASA(°) ACH(mm)Ⅰ2.94±0.89 25.31±1.47 3.79±0.49 2.14±0.71a 24.83±2.48 3.75±0.61Ⅱ2.72±0.65 24.76±2.73 3.67±0.53 1.98±0.85a 23.69±2.98 3.63±0.58Ⅲ6.78±2.20 24.18±2.27 3.68±0.41 2.01±0.80a 21.95±2.91a 3.49±0.44a
七、肩关节功能评分
术后3 个月Constant 肩关节功能评分平均为(92.21±4.11)分,UCLA 肩关节功能评分平均为(30.96±2.54)分,手术前、后ASD 变化差异无统计学意义(P=0.427)。
讨 论
Neer[11]在1972 年第一次描述了肩峰撞击征,认为肩峰前下方增生的骨赘撞击是引起肩袖损伤的主要因素,作者记录骨赘的位置并建议行肩峰前缘成形以扩大肩峰下间隙及减小肩袖组织压力。至今为止,肩峰前缘各种形状骨赘的形成机制及与肩袖损伤的关系仍然存在不确定性,越来越多的学者认为骨赘是一种随着年龄增大后产生的退变表现。目前许多研究显示肩峰前缘骨赘为肩关节疼痛的原因之一,骨赘不仅减小了肩峰下间隙,还可能激惹肩袖组织导致肩峰下滑囊炎引起疼痛[12-14]。本研究致力于探究肩峰前缘骨赘在不同年龄、不同肩峰类型及不同肩袖损伤程度之间的差异和关系,揭示骨赘的成因及意义。同时手术前、后评估肩峰前缘骨赘及肩峰形态可了解引起患者症状的病理结构并筛选出哪些患者能在肩关节镜手术中受益,因为这种骨赘不仅是引起肩峰撞击及肩袖损伤的外在因素,更重要的是它为镜下肩峰成形的直接对象,故本研究有着重要的意义。
传统的肩峰形态分类是基于肩胛骨矢状面二维平片肩峰下表面形态分析。许多肩峰形态研究仍大多采用肩胛骨侧位、冈上肌出口位X 线片及MRI 影像,虽然一些学者改良了冈上肌出口位拍摄角度以便最大程度显示肩峰前缘骨赘情况,但难以获得统一标准的出口位片仍然是肩峰形态评估的瓶颈[15-16]。传统X 线片评估肩峰形态应包括肩关节前后位、腋位及冈上肌出口位。但许多学者认为仅仅从冈上肌出口位评估肩峰形态是不充分的。Alraddadi 等[17]测量尸体肩峰前缘骨赘三维形态,认为骨赘增加肩峰弧度并能改变肩峰形态。国外对于肩峰前缘骨赘的三维形态研究仍然较少。国内刘海鹏等[18]通过三维测量头顶肩峰距、肱骨头相对高度、肩峰喙突距和结节肩峰距等指标评价肩峰下减压术的疗效。连建强等[19]通过尸体测量国人喙突解剖形态指导行Latarjet 术时喙突的截骨量。殷钦等[20]通过X 线片及MRI 测量肩肱距,分析其与肩袖撕裂的关系。但国内目前未检索到三维测量分析肩峰前缘骨赘形态的报道。因此本研究采用数字化三维建模的方法对肩峰前缘骨赘及肩峰形态进行测量分析,弥补国内对于这方面的研究空白并提供肩峰形态学参数以供参考。
本研究129 例患者中,Ⅰ型、Ⅱ型、Ⅲ型肩峰组间的年龄逐渐增大,两两之间差异有统计学意义。同时ASD 与年龄存在显著的正相关关系,P=0.014,但ASA、ACH 与年龄没有显著相关性,P>0.05。肩峰形态变化与年龄之间的关系仍存在争议,一些研究认为前缘骨赘形成的Ⅲ型钩状肩峰是随着年龄增大后退变的表现[12,21],Ogawa 等[1]的研究表明肩峰前缘骨赘从20 岁开始出现,随着年纪的增大逐渐增大。而另一些研究认为肩峰形态变化与年龄并无显著相关性[22-23]。本研究表明,年龄仍然是预测肩峰形态及前缘骨赘的一个重要指标,此结果与Mahakkanukrauh 等[24]和Oh 等[25]研究一致。因此肩峰前缘骨赘可能与其他关节退变形成的骨赘类似,是一种老年性退行性表现。
我们研究中术前Ⅲ型肩峰组的ASD 显著大于Ⅰ型和Ⅱ型肩峰组,但差异无统计学意义。Alraddadi 等[17]在尸体上测量ASD 平均为6 mm,而本研究测量的结果为4.14 mm,除了人种差异外,可能与将肩峰三维模型调整至标准的测量位置有关。我们发现在ASD增大的Ⅲ型肩峰组中,在镜下均观察到肩袖损伤,且完全损伤者显著高于Ⅰ型和Ⅱ型肩峰组,占到所有肩袖完全损伤的78%。Hamid[26]与Toivonen 等[27]已报道肩袖损伤者有着较高的肩峰前缘骨赘发生率及较大的骨赘形态。因此ASD 增大在Ⅲ型钩状肩峰中发生率较高,且能显著导致肩袖完全损伤的发生。Balke 等[22]、Toivonen 等[27]和Tuite 等[28]均报道了Ⅲ型钩状肩峰有着更大的ASA,并认为ASA 增大与肩峰撞击及肩袖损伤有关。本研究ASA 平均为24.73°,与上述研究25°~27°相近,ACH 平均3.71 mm,较Alraddadi 的6 mm 小。我们没有发现ASA 及ACH 在不同肩峰形态类型及不同肩袖损伤程度组中有显著差异,此结果与Bigliani 等[29]的相似。但上述肩峰骨赘及形态研究多采取X 线片或MRI 影像,角度测量时有些包括肩峰前缘骨赘而有些不包括,同时二维测量并不能很好地反映骨赘内侧缘对测量结果的影像,因此差异较大。为了进一步探讨肩峰前缘骨赘的影响,我们比较肩关节镜术前术后不同肩峰类型上述肩峰形态的差异。
本研究中镜下行肩峰成形手术后ASD 明显减小,但值得注意的是无论是哪型肩峰,术后仍存在2 mm 左右ASD。这可能包含两个原因,一是术中肩峰成形未完全消除肩峰前缘的骨赘,由于我们的研究是三维模型测量,这可能与术中未对骨赘的内侧缘进行充分成形有关;二是此2 mm“骨赘”本为肩峰先天性的形态特征,已有研究认为钩状肩峰是在此基础上后天发展而成[30-31]。我们根据术中反复验证倾向于支持第二种观点。术后ASD 减小使得ASA及ACH 均较术前减小,但仅在Ⅲ型肩峰组内表现出显著性差异,与患者术后随访肩关节功能没有关系。因此我们认为仅Ⅲ型肩峰中的钩状肩峰前缘骨赘能改变肩峰原有形态,造成肩峰ASA 及ACH 增大,可能导致肩峰撞击及肩袖损伤的风险增大。商培洋等认为肩袖全层损伤合并肩关节粘连患者镜下同时行肩袖修补缝合与黏连松解有较好的疗效,但研究未涉及是否同时行肩峰成形术,也未阐述肩峰类型与肩袖全层损伤的关系[32]。因此结合我们的研究结果,我们建议Ⅲ型肩峰患者无论是否合并其他损伤,在镜下手术时应常规行肩峰成形术并特别注意肩峰前缘骨赘的位置以确保恢复肩峰正常形态,而对于Ⅰ型及Ⅱ型肩峰患者镜下应酌情选择行肩峰成形术。

