治疗前中性粒细胞与淋巴细胞比值对局部晚期鼻咽癌预后预测作用的研究*
周媛媛,罗展雄,李 旌,于 斌,李中华,王磊黎,贺婵娟,石丰榕
(广西壮族自治区柳州市人民医院肿瘤放疗科 545006)
鼻咽癌是一种具有显著地域差异的恶性肿瘤,我国华南地区、东南亚等地为全球高发区,严重影响人群健康。由于鼻咽癌原发部位较隐蔽,发现时多为局部晚期。放疗是鼻咽癌的主要治疗手段,远处转移仍为鼻咽癌治疗失败的主要原因。目前针对转移高危人群的确定仍存在困难,系统化疗的不良反应明显,且影响患者生活质量。近年来,许多学者认识到炎性反应在肿瘤发生、发展的不同阶段起着重要作用[1-2]。在炎性细胞中,中性粒细胞可调节自身免疫系统,同时促进肿瘤的发生、发展;而淋巴细胞负责调节特异性免疫反应。中性粒细胞计数升高提示与恶性肿瘤不良预后相关,淋巴细胞计数则反映了机体抗肿瘤能力。因此,中性粒细胞与淋巴细胞比值(the neutrophil-to-lymphocyte ratio,NLR)可在一定程度上反映恶性肿瘤的预后。本研究探讨外周血NLR在局部晚期鼻咽癌中的预后预测价值,旨在为制订个体化治疗策略及评估预后提供参考依据,现报道如下。
1 资料与方法
1.1一般资料 收集2009年9月至2015年12月在本院住院的250例局部晚期鼻咽癌患者。纳入标准:(1)病理诊断为鼻咽癌;(2)放疗前经鼻咽+颈部磁共振成像(MRI)、胸部X线片、腹部B超、骨发射型计算机断层扫描仪(ECT)等明确分期为Ⅲ~Ⅳb期[第7版国际抗癌联盟(UICC)/美国肿瘤联合会(AJCC)分期];(3)首次接受放疗。排除标准:(1)合并其他恶性肿瘤;(2)未完成根治性放疗;(3)缺少完整的实验室检查;(4)治疗前14 d内使用造血因子、糖皮质激素等;(5)合并急性感染、严重贫血、严重心肺疾病等放疗禁忌证。250例患者中男174例(69.6%),女76例(30.4%),平均年龄(48.13±10.95)岁,病理类型均为未分化型非角化性癌,鼻咽部病灶平均放疗剂量(70.76±5.00)Gy,所有患者均接受诱导化疗+同步放化疗。
1.2方法
1.2.1放疗 采用直线加速器6~8 MV高能X射线放疗。放疗技术采用二维放疗、三维适形放疗、调强适形放疗,其中8例接受二维放疗,46例接受三维适形放疗,196例接受调强适形放疗。二维适形放疗采用低熔点铅块及面颈联合野等中心技术,照射范围包括颅底、鼻咽及颈部,先采用面颈联合野及下颈切线野,部分加鼻前野放疗至36 Gy,后采用双耳前野加颈前切线野放疗至66~70 Gy。三维适形放疗中鼻咽GTVnx处方剂量为68~70 Gy,GTVnd为66~72 Gy,CTV1为GTVnx外扩0.5~1.0 cm,包括鼻咽黏膜下0.5 cm,处方剂量为60 Gy,CTV2为CTV1外扩0.5~1.0 cm,同时包括颈部淋巴结引流区及颅底诸孔等需要预防照射的区域,其处方剂量为50 Gy。调强适形放疗靶区定义与三维适形放疗一致,GTVnx剂量64.30~74.66 Gy,GTVnd剂量64.00~70.00 Gy,CTV1剂量64.00 Gy,CTV2剂量54.00 Gy。1.80~2.26 Gy/次,1次/天,5次/周,6~7周完成。
1.2.2化疗 诱导化疗方案为顺铂+氟尿嘧啶(第1天顺铂75 mg/m2静脉滴注,第1~5天氟尿嘧啶500 mg/m2静脉滴注,21 d为1个周期)、多西他赛+顺铂方案(第1天多西他赛75 mg/m2静脉滴注,第1天顺铂75 mg/m2静脉滴注,21 d为1个周期),共1~2个周期;同步化疗方案均为顺铂(40 mg/m2,每周1次)单药方案同步化疗,共3~5个周期。
1.2.3观察指标 主要研究的变量为治疗前、后NLR,纳入研究的其他变量包括性别、年龄、TNM分期、放疗技术、放疗剂量、有无局部复发、有无远处转移、总生存(OS)时间、无局部复发生存(LRFS)时间、无远处转移生存(DMFS)时间等。OS定义为首次治疗开始至死亡或末次随访时间;LRFS定义为首次治疗开始至确诊局部复发的时间;DMFS定义为首次治疗开始至确诊远处转移的时间。
1.2.4随访 治疗后随访包括病史采集、体格检查、实验室检查、鼻咽镜、鼻咽+颈部MRI、胸部X线片、腹部B超等。2年内每2~3个月随访1次,3~5年内每6个月随访1次,此后每年随访1次。随访截至2018年11月14日,随访时间4~107个月,中位随访时间54个月。至随访截止时间,远处转移45例(18.0%),局部复发28例(11.2%);共死亡58例(23.2%),生存192例(76.8%)。

2 结果
2.1NLR临界值的确定 250例局部晚期鼻咽癌患者治疗前外周血平均NLR为2.50±1.43。根据治疗前NLR评估患者生存情况的ROC曲线。当约登指数最大为0.221时,NLR=2.19,以此为治疗前NLR的临界值,其评估本研究中局部晚期鼻咽癌放化疗后疗效的灵敏度为68.9%,特异度为53.2%,曲线下面积(AUC)为0.581(95%CI:0.494~0.669),见图1。以治疗前NLR=2.19为临界值,治疗前低NLR(NLR≤2.19)124例,治疗前高NLR(NLR>2.19)126例。
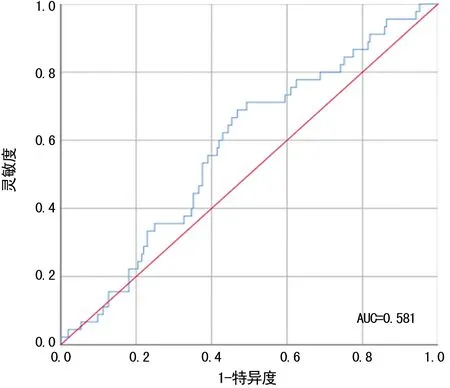
图1 治疗前NLR=2.19临界值评估局部晚期鼻咽癌患者放化疗后生存情况的ROC曲线
2.2治疗前高、低NLR与局部晚期鼻咽癌患者临床特征的关系 治疗前低NLR与治疗前高NLR患者在年龄、性别、T分期、N分期、临床分期、放疗技术等方面比较,差异均无统计学意义(P>0.05),见表1。

表1 两组局部晚期鼻咽癌患者的临床资料比较
2.3治疗前NLR预测局部晚期鼻咽癌患者预后的价值 随访时间4~107个月,中位随访时间54个月。 治疗前低NLR与高NLR的平均OS分别为(94.07±2.79)个月与(77.79±3.70)个月,两者比较差异有统计学意义(P=0.001);平均LRFS分别为(94.79±2.74)个月与(97.56±2.43)个月,两者比较差异无统计学意义(P=0.404);平均DMFS分别为(94.79±2.91)个月与(83.43±3.59)个月,两者比较差异有统计学意义(P=0.007),见图2。
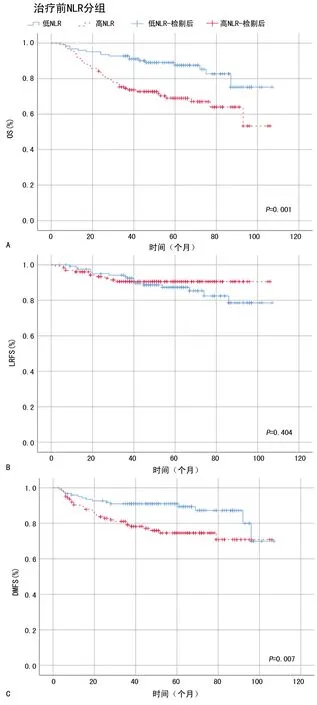
A:OS率;B:LRFS率;C:DMFS率
图2治疗前不同NLR患者的生存曲线比较
2.4影响放化疗后局部晚期鼻咽癌患者生存情况的因素 单因素分析结果显示,治疗前高NLR(P=0.007)、年龄大于或等于65岁(P=0.029)、临床分期为Ⅳb期(P=0.029)是影响局部晚期鼻咽癌远处转移的危险因素。局部晚期鼻咽癌中,治疗前低NLR与治疗前高NLR的DMFS率分别为87.9%与76.2%,差异有统计学意义(P=0.016)。
2.5Cox多因素分析结果 治疗前高NLR、临床分期为Ⅳb期是影响局部晚期鼻咽癌生存的独立危险因素(P<0.05)。治疗前高NLR的患者较治疗前低NLR的患者易出现远处转移(P<0.05),见表2。
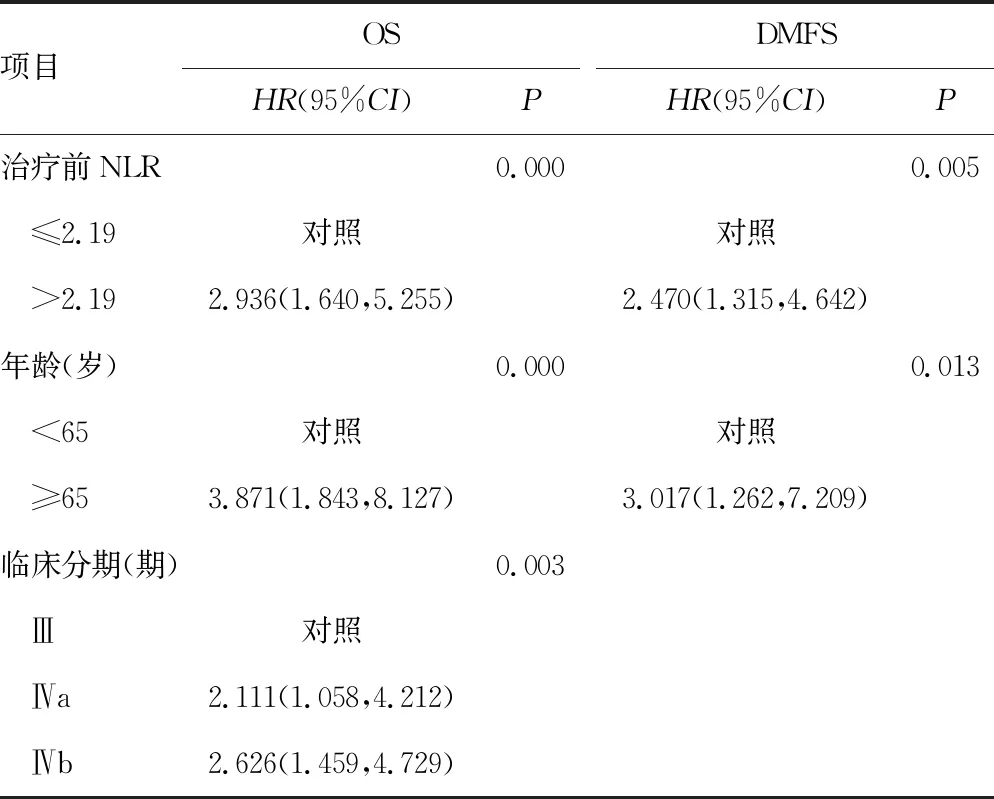
表2 生存影响因素的Cox多因素分析结果
2.6治疗前NLR与治疗后生存状况之间的关系 所有患者治疗前NLR的中位值为2.19,治疗前低NLR患者5年OS率为47.58%,治疗前高NLR患者为38.89%,两者比较差异无统计学意义(P=0.165);治疗前低NLR患者5年DMFS率为46.77%,治疗前高NLR患者为38.89%,两者比较差异无统计学意义(P=0.208);治疗前低NLR患者5年LRFS率为44.35%,治疗前高NLR患者为38.89%,两者比较差异无统计学意义(P=0.381)。
3 讨论
近年来,许多学者认识到,组织炎症及机体免疫状况与肿瘤的发生、发展、侵袭、转移相关,其可能的机制如下:(1)肿瘤的生长需要粒细胞介导的细胞因子的作用,如血管内皮生长因子、白细胞介素(IL)-18等;(2)肿瘤周围中性粒细胞增加可抑制自然杀伤细胞(NK细胞)及T淋巴细胞的抗肿瘤免疫反应;(3)淋巴细胞减少将减弱淋巴细胞介导的抗肿瘤细胞免疫反应。上述中性粒细胞与淋巴细胞的联合效应导致了NLR的升高,一系列系统性炎症可增加炎性细胞因子的反应,包括肿瘤坏死因子-α(TNF-α)、IL-1、IL-6及IL-8等,这些免疫调节因子将影响NK细胞、T淋巴细胞与抗原提呈细胞的功能及调节能力,从而促进血管生成、抑制抗肿瘤反应,最终导致肿瘤生长及进展[3-4]。
根据以上假说推断,NLR可以从整体反映肿瘤微环境,进而利用其预测肿瘤的预后及疗效。这一结论已在胃癌、膀胱癌、肺癌、结直肠癌等多项相关研究中得到证实[5-8]。MIYAMOTO等[9]研究认为,胃癌患者中,与术前低NLR比较,术前高NLR中位生存时间、中位无疾病生存时间等显著降低,且术前NLR升高为术后并发症的独立危险因素。
根据本研究结果,治疗前NLR的高低与局部晚期鼻咽癌远处转移及OS时间显著相关。多因素分析显示,治疗前NLR升高为Ⅲ~Ⅳb期鼻咽癌预后不良的独立预后因素,但该指标的升高与局部复发无显著相关性。鼻咽癌的预后通常较好,但同一分期的鼻咽癌患者却可能会有不同的转归,临床上常用的TNM分期主要是根据解剖学范围来确定的,而NLR则反映了机体炎症及免疫状态的整体情况。本研究结果提示NLR升高为鼻咽癌预后不良的因素,这可对TNM分期的不足进行补充。这一结论也与其他学者的研究结果一致[10-12]。
近期有研究提示,利用NLR可预测非小细胞肺癌接受纳武单抗的疗效[13],该研究结果显示,进展期非小细胞肺癌患者接受纳武单抗治疗后2周及4周时的NLR可有效预测治疗效果,认为NLR可对疗效进行预测从而指导临床治疗方案的制订。有学者利用基线NLR水平对转移性鼻咽癌的近期疗效进行预测,结果提示基线NLR不能预测化疗反应率[14]。而本研究是利用治疗前NLR水平对局部晚期鼻咽癌放化疗后的生存状况进行预测,了解放化疗效果,但研究结果认为治疗前NLR不能作为放化疗后生存状况的预测指标。恶性肿瘤的生存与多种因素相关,治疗前的免疫状态只是一方面,而治疗强度、病灶的放化疗敏感性、营养状况、治疗不良反应等均可影响生存,故NLR的作用仍需结合其他因素综合评价。
综上所述,治疗前NLR可预测Ⅲ~Ⅳb期鼻咽癌预后,对TNM分期所欠缺的预后价值进行补充,并制订个体化的治疗策略。

