UGT1A1基因突变对乙型肝炎慢加亚急性肝衰竭患者转归的影响
卓海燕 范金海 姚履枫 陈立 陈阮琴 李东良
[摘要] 目的 探討UGT1A1基因突变对乙型肝炎慢加亚急性肝衰竭患者(ACLF)转归的影响。方法 该研究以福建医科大学孟超肝胆医院2015年5月—2017年10月期间入院后确诊的246例乙型肝炎慢加亚急性肝衰竭(ACLF)患者为研究对象。采取前瞻性研究方法,对246例ACLF患者进行UGT1A1基因测序。根据测序结果分为突变组(n=195)和无突变组(n=51),比较两组之间临床特征的差异。正态分布的计量资料组间比较采用t检验;偏态分布的计量资料组间比较采用Mann-Whitney U检验。计数资料组间比较用χ2检验。组间的不同时间的胆红素、MELD评分的采用广义线性混合效应模型分析(GLMMs)。采用χ2检验分析组间的生存率差异。 结果 ①UGT1A1基因突变组与无突变患者基线临床特征基本相似,但突变组IBIL高于无突变组,差异有统计学意义(t=-1.976, P=0.05);②突变组与无突变组的TBIL、IBIL水平及MELD评分随时间变化差异有统计学意义(FTBIL=24.915,P=0.000;FIBIL=17.903,P=0.000;FMELD评分=8.179,P=0.000)。③突变组与无突变组患者生存率差异无统计学意义(P>0.05):慢性乙型肝炎基础上ACLF1期(100.00%vs 92.31%)(χ2=0.407,P=0.722)。慢性乙型肝炎基础上ACLF2期(76.92%vs76.47%)(χ2=0.973,P=0.643)。慢性乙型肝炎基础上ACLF3期(28.57% vs 31.58%)(χ2=0.022,P=0.639)。乙型肝炎肝硬化基础上ACLF1期(100.00% vs 66.67%)(χ2=0.444,P=0.750)。乙型肝炎肝硬化基础上ACLF2期(57.89% vs 70.13%)(χ2=1.043,P=0.307)。乙型肝炎肝硬化基础上ACLF3期(80.00% vs 62.50%)(χ2=1.976,P=0.469)。 结论 ①UGT1A1基因突变对乙型肝炎慢加亚急性肝衰竭患者的转归有一定影响,主要表现在胆红素代谢方面:突变组的胆红素上升的速度比无突变组快,消退较无突变组缓慢。②UGT1A1基因突变影响MELD评分,但对乙型肝炎慢加亚急性肝衰竭患者的生存率无明显影响。
[关键词] 尿苷二磷酸葡萄糖醛酸转移酶;UGT1A1基因突变;乙型肝炎;乙型肝炎肝硬化;慢加亚急性肝衰竭
[中图分类号] R4 [文献标识码] A [文章编号] 1674-0742(2019)09(a)-0017-05
[Abstract] Objective To investigate the effect of UGT1A1 gene mutation on the outcome of patients with chronic hepatitis B and acute acute liver failure (ACLF). Methods A total of 246 patients with hepatitis B chronic acute hepatic failure (ACLF) who were diagnosed after admission from May 2015 to October 2017 at Mengchao Hepatobiliary Hospital of Fujian Medical University were included in the study. A prospective study was conducted to sequence UGT1A1 genes in 246 patients with ACLF. According to the sequencing results, the mutation group (n=195) and the non-mutation group (n=51) were divided, and the differences in clinical characteristics between the two groups were compared. The t-test was used to compare the measurement data of the normal distribution; the Mann-Whitney U test was used to compare the measurement data of the skewed distribution. The chi-square test was used to compare the count data sets. The bilirubin and MELD scores at different times between groups were analyzed using generalized linear mixed-effects models (GLMMs). Chi-square test was used to analyze the difference in survival rates between groups. Results 1.The clinical features of the UGT1A1 gene mutation group were similar to those of the non-mutation group, but the IBIL of the mutation group was higher than that of the non-mutation group (t=-1.976, P=0.05). 2.The TBIL, IBIL levels and MELD scores over time of the mutation group and the non-mutation group were significantly different(FTBIL=24.915, P=0.000; FIBIL=17.903, P=0.000; FMELD score=8.179, P=0.000). 3.There was no significant difference in survival rate between the mutation group and the non-mutation group(P>0.05): chronic hepatitis B was based on ACLF1 stage (100.00% vs 92.31%)(χ2=0.407, P=0.722). Chronic hepatitis B was based on ACLF2(76.92% vs 76.47%)(χ2=0.973, P=0.643). Chronic hepatitis B was based on ACLF stage 3 (28.57% vs 31.58%)(χ2=0.022, P=0.639). Hepatitis B cirrhosis was based on ACLF1 (100.00% v 66.67%)(χ2=0.444, P=0.750). Hepatitis B cirrhosis was based on ACLF2 (57.89% vs 70.13%),(χ2=1.043, P=0.307). Hepatitis B cirrhosis was based on ACLF phase 3 (80.00% vs 62.50%)(χ2=1.976, P=0.469). Conclusion 1.UGT1A1 gene mutation has a certain effect on the outcome of patients with chronic hepatitis B and acute hepatic failure, mainly in the metabolism of bilirubin: the bilirubin in the mutant group rises faster than the non-mutant group, and the regression was slower than non-mutation group. 2.UGT1A1 gene mutation affects MELD score, but has no significant effect on the survival rate of patients with chronic hepatitis B and acute liver failure.
[Key words] Uridine diphosphate glucuronyltransferase; UGT1A1 gene mutation; Hepatitis B; Hepatitis B cirrhosis; Slow plus subacute liver failure
乙型肝炎慢加亚急性肝衰竭(acute-on-chronic liver failure,ACLF)是指由乙型肝炎病毒感染引起的严重肝脏损害,导致肝脏合成、解毒、排泄和生物转化等功能发生严重障碍,以凝血机制障碍和黄疸、肝性脑病、腹水等为主要表现的临床症候群。肝脏是胆红素代谢的主要场所,肝衰竭患者由于肝功能严重障碍,UGT酶合成减少及功能受损,必然会影响非间接型胆红素转化为直接胆红素,导致肝内胆汁淤积和高胆红素血症,而胆汁酸和胆红素在肝细胞内蓄积,其毒性作用又会加重肝细胞的损伤,甚至坏死,形成恶性循环,加重肝衰竭。该研究以福建医科大学孟超肝胆医院2015年5月—2017年10月期间入院后确诊的246例乙型肝炎慢加亚急性肝衰竭(ACLF)患者为研究对象,通过基因测序方法探讨UGT1A1基因突变对乙型肝炎慢加亚急性肝衰竭的影响,报道如下。
1 对象与方法
1.1 研究对象
该研究整群选取福建医科大学孟超肝胆医院入院后确诊的246例乙型肝炎慢加亚急性肝衰竭(ACLF)患者为研究对象。采取前瞻性队列研究方法,通过基因测序,探讨UGT1A1对乙型肝炎慢加亚急性肝衰竭(ACLF)的转归的影响。诊断标准:参照2012年中华医学会感染病学分会和中华医学会肝病学分会制定的《肝衰竭诊疗指南》[1] 。排除:药物、毒物、酒精等所致肝损伤、其他急性嗜肝病毒、非嗜肝病毒感染、其他遗传代谢性疾病、胆道梗阻性疾病、重大创伤及手术、烧伤、急性冠脉综合征、心源性休克的患者。 该次所有研究经过患者或家属知情同意。
1.2 研究方法
(1)收集患者的一般资料:性别、年龄、籍贯、种族。实验室指标:血液生化指标(ALB、TBIL、DBIL、IBIL、ALT、 AST、GGT、ALP、CHE、Cr)、凝血相关指标(PTA、INR)、HBV血清标志物(HBsAg 、HBe-Ab、HBe-Ag、HBc-Ab)及HBV DNA载量。计算终末期肝病模型(Moldel for End-stage Liver Disease,MELD)评分,计算公式:9.6×LN(CR/88.4)+3.8×LN(TBIL/17.1)+11.2×LN(INR)+6.4。
(2)UGT1A1基因检测:①基因组DNA提取及PCR扩增:参照Tiangen试剂盒说明,取乙型肝炎慢加亚急性肝衰竭(ACLF)患者外周静脉血200 μL提取基因组DNA,基因组DNA模板行PCR扩增。反应体系包括:基因组DNA 30 ng,上下游引物(表1)各0.5 μL(10 pmo1),dNTP 2 μL(2.5 mmo1),rTaq酶1 μL(日本TaKaRa公司),补充双蒸水至20 μL,混匀后于PCR热循环仪(ABI 9700)进行扩增反应,反应条件如下:95℃預变性5 min,95℃变性30 s,56℃退火30 s,72℃延伸1 min,循环35次,72℃再延伸10 min。②PCR产物纯化、测序及序列分析:PCR产物经1.5%琼脂糖凝胶电泳鉴定,纯化后送至铂尚生物技术(上海)有限公司分别对扩增引物测序。结果采用DNAStar软件子程序SeqMan分析。
(3)随访:随访患者的12周生存情况。
1.3 统计方法
采用SPSS 20.0 统计学软件进行数据分析。正态分布的计量资料以均数±标准差(x±s)表示,组间比较采用t 检验;偏态分布的计量资料以中位数和四分位数间距[M(P25 ~P75)]表示,组间比较采用Mann-WhitneyU检验。计数资料组间比较,采用χ2检验。组间的不同时间的TBIL、IBIL、MELD评分随时间变化差异的采用广义线性混合效应模型(GLMMs)分析,P<0.05为差异有统计学意义。
2 结果
2.1 一般资料
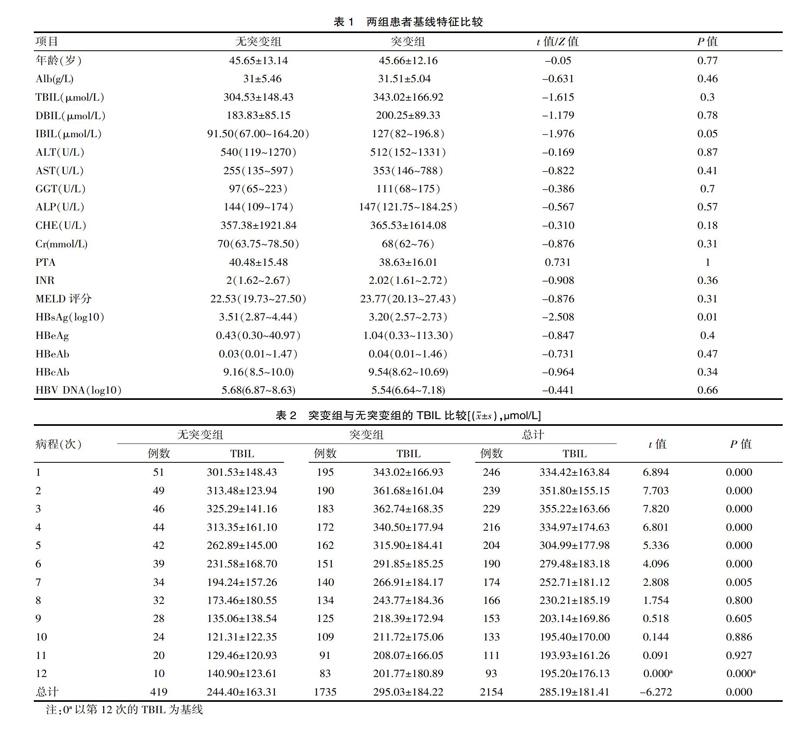
共纳入246例ACLF的患者,男 212例,女34 例,平均年龄(45.65±12.35)岁。无突变组男44例,女7例,突变组男168例,女27例,组间的男女比例差异有统计学意义(P<0.001),根据UGT1A1基因测序结果将其分为突变组(n=195)和无突变组(n=51),比较两组之间临床特征的差异,突变组的IBIL水平均较无突变组高,差异有统计学意义(t=-1.976,P=0.05)。ALB、TBIL、DBIL、ALT、AST、GGT、ALP、CHE、CR、PTA、INR、MELD评分突变组和无突变组差异无统计学意义(P>0.05)。见表1。
2.2 UGT1A1基因突变对乙型肝炎ACLF患者胆红素及MELD评分动态变化的影响
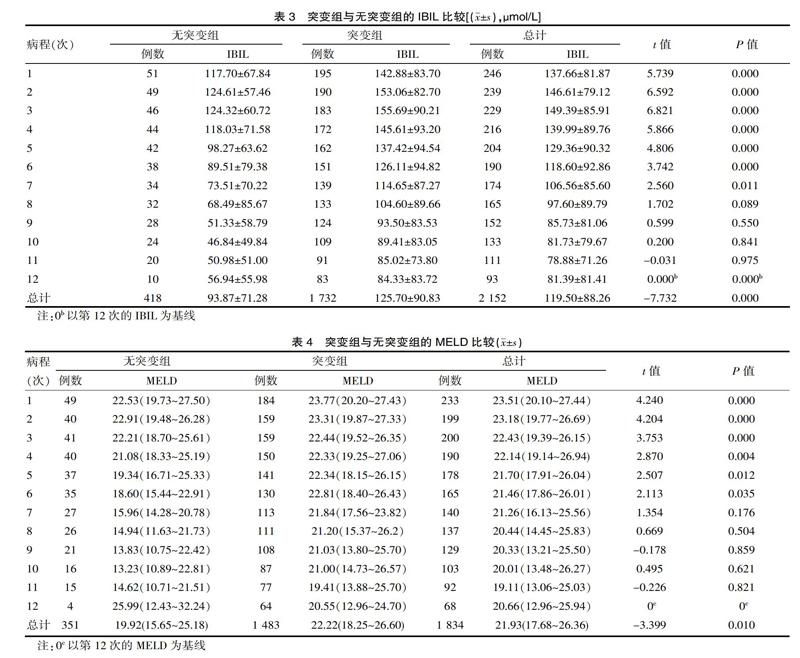
UGT1A1基因突变组与无突变组的TBIL、IBIL、MELD评分经GLMMs分析,组别和时间的无交互作用(FTBIL=0.349,P=0.974;FIBIL=0.137,P=1.000;FMELD评分=0.489, P= 0.911)。关于主效应,突变组的TBIL、IBIL水平及MELD评分较无突变组的高(FTBIL=39.334,P=0.000;FIBIL=59.781,P=0.000;FMELD评分=11.555,P=0.001),组间的TBIL、 IBIL水平及MELD评分随时间变化差异有统计学意义(FTBIL=24.915,P=0.000;FIBIL=17.903,P=0.000;FMELD评分=8.179,P=0.000),病程12次TBIL、IBIL水平的比较,突变组的前7次TBIL、IBIL水平的随时间下降较无突变组慢有统计学意义(tTBIL=-6.272,P<0.001;tIBIL=-7.732,P<0.001)。病程12次MELD评分的比较,前6次MELD评分的变化组间均差异有统计学意义(tMELD评分=-3.399,P=0.01<0.05)。见表2、表3、表4。
2.3 UGT1A1基因突变对乙型肝炎ACLF患者生存率的影响
根据慢性乙型肝炎、乙型肝炎肝硬化基础的肝衰竭及肝衰竭1、2、3期分为12组,基于同为慢性乙型肝炎(CHB)基础上的肝衰竭同一分期的是否发生UGT1A1基因突变比较生存率:慢性乙型肝炎基础上ACLF1期(100.00% vs 92.31%)(χ2=0.407,P=0.722)。慢性乙型肝炎基础上ACLF2期(76.92%vs76.47%)(χ2=0.973,P=0.643)。慢性乙型肝炎基础上ACLF3期(28.57%vs31.58%)(χ2=0.022,P=0.639)。乙型肝炎肝硬化(hepatitis B Cirrhosis,Cirrhosis)基础上ACLF1期(100.00% vs 66.67%)(χ2=0.444,P=0.750)。乙型肝炎肝硬化基礎上ACLF2期(57.89%vs70.13%)(χ2=1.043,P=0.307)。乙型肝炎肝硬化基础上ACLF3期(80.00% vs 62.50%)(χ2=1.976,P=0.469)。这6组的组间进行χ2检验,差异无统计学意义(P>0.05)。见表5。
3 讨论
UGT1A1基因位于2q37,由一个增强子、启动子和5个外显子组成,UGT1A1基因是编码肝脏中参与胆红素葡萄糖醛酸化反应唯一相关酶类。截止2018年9月The Human Gene Mutation Database的UGT1A1突变有146多种,突变位点在不同地区、不同种族及个体间有较大差异[2] 。UGT1A1基因突变不仅可影响胆红素代谢,而且对药物代谢(如:苯甲酸雌二醇、乙炔基雌二醇、甲苯磺丁脲、利福平[3]、对乙酰氨基酚、奥沙利铂[4]、非甾体类消炎药、他汀类药物、HIV蛋白酶抑制剂等)、新生儿黄疸、胆石症、肝移植术后高黄疸、肿瘤发生等均有影响。
该研究探讨UGT1A1基因突变对乙型肝炎慢加亚急性肝衰竭患者的胆红素影响,UGT1A1基因突变组[127(82~196.8)μmol/L]基线的IBIL高于无突变组[91.50(67.00~164.20)μmol/L],差异有统计学意义(t=-1.976, P=0.05);与相关研究团队[5]的研究的无突变组(野生型)的IBIL(8.1±3.3)μmol/L与UGT1A1*6组的IBIL(11.6±6.2)μmol/L、UGT1A1*28组的IBIL(10.3±4.2)μmol/L、UGT1A1*6-*28的IBIL(14.3±10.4)μmol/L,组间的差异有统计学意义(P<0.001)一致。但该研究的基线TBIL突变组(343.02±166.92)μmol/L与无突变组(304.53±148.43)μmol/L、DBIL突变组(200.25±89.33)μmol/L与无突变组(183.83±85.15)μmol/L差异无统计学意义(P>0.05),与相关学者的无突变组(野生型)的TBIL(13.0±4.9)μmol/L、DBIL(4.9±1.7)μmol/L与UGT1A1*6组的TBIL(17.8±8.6)μmol/L、DBIL(6.2±2.7)umol/L、UGT1A1*28组的TBIL(16.4±7.4)μmol/L、DBIL(6.1±3)μmol/L、UGT1A1*6-*28的TBIL(22.1±12.6)μmol/L、DBIL(7.7±2.8)μmol/L,组间差异无统计学意义(P>0.005)不一致,考虑不一致的原因为肝衰竭患者的胆红素明显升高掩盖了直接胆红素升高程度。该研究的肝衰竭患者病程中突变组与无突变组的TBIL、IBIL水平及MELD评分随时间变化差异有统计学意义(FTBIL=24.915,P=0.000;FIBIL=17.903,P=0.000;FMELD评分=8.179,P=0.000)。因相关学者未进行病程中胆红素变化分析研究,目前国内外无检索到类似的UGT1A1基因突变对胆红素变化关系的研究,故无法进行比较。MELD评分是目前常用的肝衰竭预后评估模型,MELD评分可用于急性肝衰竭、亚急性肝衰竭、慢加亚急性肝衰竭患者的预后评估分析[6-7],该研究中UGT1A1突变组较无突变组MELD评分高,但突变组的生存率与无突变组差异无统计学意义(P>0.001),此与李晓永等[8]的研究中MELD评分在HBV感染的慢加亚急性肝衰竭1年病死率的独立危险因素(OR=1.386,95% CI 1.072~2.043,P=0.018)不一致,考虑该研究对象是合并UGT1A1基因突变的HBV感染的慢加亚急性肝衰竭,此基因突变可影响胆红素代谢,升高血清胆红素,提高了MELD评分的数值,但UGT1A1突变对HBV感染的慢加亚急性肝衰竭的患者不是致死性突变,其与戚宇琪等[9]的报道相符,故合并UGT1A1基因是HBV感染的慢加亚急性肝衰竭的患者使用MELD评分预测预后可能存在偏差。
该研究不足之处未设正常人群对照组,无法探讨UGT1A1基因突变在乙型肝炎慢加亚急性肝衰竭患者发病中的作用及其机制,样本量相对偏少,影响统计效率。未进行UGT1A1酶活性检测,UGT1A1基因突变后还涉及该基因后续的转录、翻译及产物加工修饰等系列过程,如若能从UGT1A1基因不同突变位点导致酶活性不同程度下降进而导致乙型肝炎肝衰竭患者的黄疸不同程度升高、影响黄疸消退以及对肝衰竭预后影响,会更有说服力。
[参考文献]
[1] Liver Group,Chinese Society of Hepatolgy,CMA.Guideline fordiagnosis and treatment of liver failure(2012 version)[J].Chin Infect Dis, 2012,5(6):321-327.
[2] Sun, L,LiMan Zhang Liang et al. Differences in UGT1A1 gene mutations and pathological liver changes between Chinese patients with Gilbert syndrome and Crigler-Najjar syndrome type II[J]. Medicine (Baltimore),2017,96(45): e8620.
[3] Remco van Dijk, Andreas E, Kremer. Characterization and treatment of persistent hepatocellular secretory failure[J].Liver International,2015,35:1478-1488.
[4] Marano M,Serafinelli J. Eltrombopag-Induced Acute Liver Failure in a Pediatric Patient: A Pharmacokinetic and Pharmacogenetic Analysis[J].Therapeutic Drug Monitoring,2018,40(4):386-388.
[5] Luo L, An P,Jia X,et al.Genetically Regulated Bilirubin and Risk Of Non-alcoholic Fatty Liver Disease:A Mendelian Randomization Study[J].Frontiers in Genetics,2018,12(9):662.
[6] 杨文龙,孙水林.终末期肝病模型评分与Child-Tur-cotte-Pugh 分级对非生物型人工肝治疗乙型肝炎相关性肝衰竭患者预测价值的研究[J].中华危重症医学杂志: 电子版,2016,9(1):20-27.
[7] 陈岭岭,李谦.外周血NLR、PCT及MELD評分对慢加急(亚急)性肝衰竭近期预后的预测价值[J].天津医科大学学报,2017,23(2):151-154.
[8] 李晓永,尚华.HBV感染失代偿期肝硬化并发慢加亚急性肝衰竭患者临床特点及预后因素分析[J].疑难病杂志,2018, 17(11):1238-1241.
[9] 戚宇琪,郭晓霞.Gilbert综合征5例临床及遗传学分析[J].肝脏,2018,23(10):888-891.
(收稿日期:2019-06-05)

