婴儿体位评估工具对新生儿重症监护室低出生体重早产儿临床结局的影响研究
闫春梅 陈婷
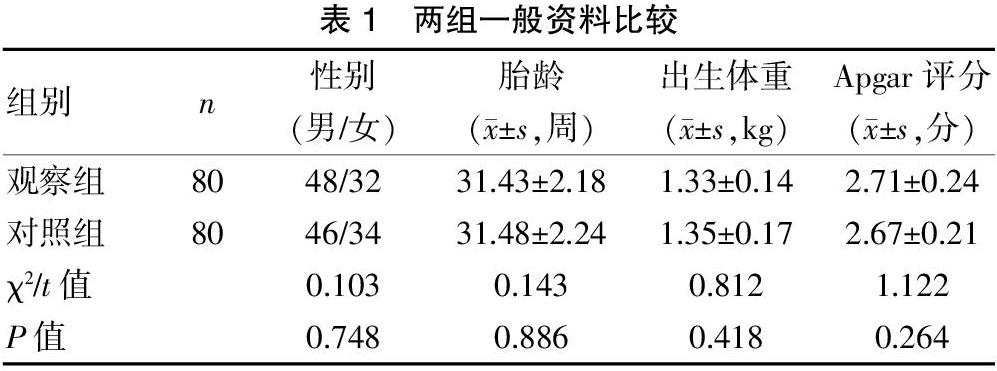
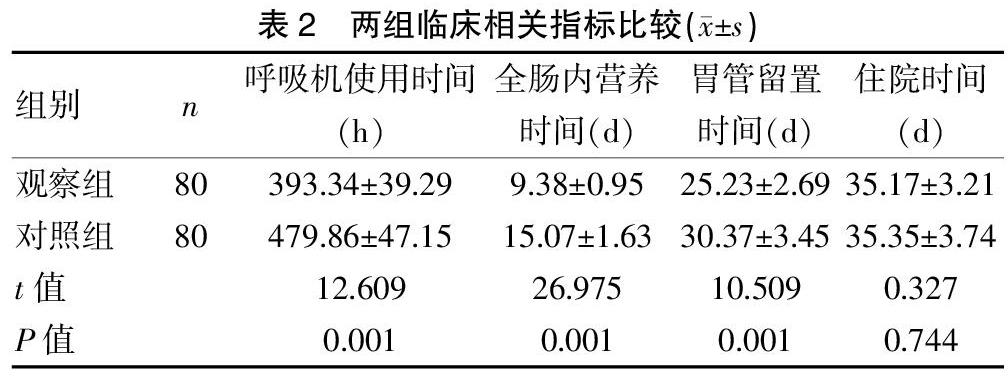
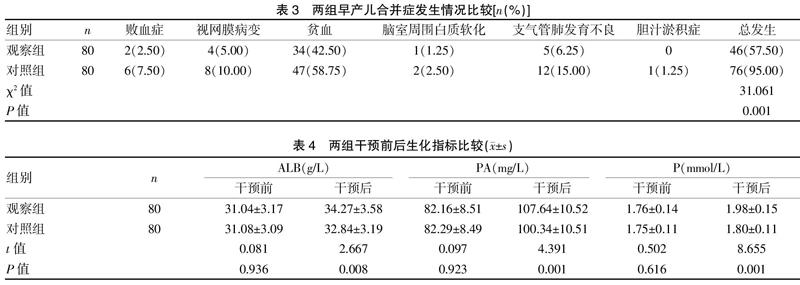
[摘要] 目的 探討婴儿体位评估工具对新生儿重症监护室(NICU)低出生体重早产儿(LBWP)临床结局的影响研究。 方法 将我院2018年3月~2019年3月收治的80例NICU LBWP患儿设为观察组,在鸟巢体位支持下,使用婴儿体位评估工具(IPAT)来指导摆位,另选取2017年1月~2018年1月收治的80例NICU LBWP患儿设为对照组,给予鸟巢作为体位支持。比较两组患者临床相关指标(呼吸机使用时间、全肠内营养时间、胃管留置时间、住院时间)、早产儿合并症发生情况(败血症、视网膜病变、贫血、脑室周围白质软化、支气管肺发育不良、胆汁淤积症)及ALB、PA、P等生化指标变化。 结果 两组住院时间比较,差异无统计学意义(P>0.05),与对照组相比,观察组在呼吸机使用时间、全肠内营养时间、胃管留置时间显著缩短(t=12.609、26.975、10.509,P<0.05),观察组合并症总发生率(57.50%)明显低于对照组(95.00%),差异有统计学意义(χ2=31.061,P<0.05),干预前两组ALB、PA、P比较,差异无统计学意义(P>0.05),干预后观察组ALB、PA、P均高于对照组,差异有统计学意义(t=2.667、4.391、8.655,P<0.05)。 结论 对NICU LBWP患儿采用婴儿体位评估工具进行体位管理后,可显著缩短呼吸机使用时间、全肠内营养时间、胃管留置时间,还可改善患儿营养状况,减少合并症的发生,值得应用与推广。
[关键词] 早产儿;婴儿体位评估工具;临床结局;新生儿重症监护室
[中图分类号] R71 [文献标识码] B [文章编号] 1673-9701(2020)35-0051-04
[Abstract] Objective To investigate the impacts of infant posture assessment tool on the clinical outcome of low birth weight premature(LBWP) infants in neonatal intensive care unit(NICU). Methods NICU LBWP infants admitted to our hospital from March 2018 to March 2019 were selected as the observation group(n=80), with the support of the bird's nest posture, the infant posture assessment tool(IPAT) was used to guide the placement. Meanwhile, NICU LBWP infants admitted to our hospital from January 2017 to January 2018 were selected as the control group(n=80), with the support of the bird's nest posture. Clinical related indexes(ventilator use time, total enteral nutrition time, gastric tube indwelling time, hospitalization time), complications of premature infants(septicemia, retinopathy, anemia, periventricular leukomalacia, bronchopulmonary dysplasia, cholestasis, etc.), albumin(ALB), pre-albumin(PA), blood phosphorus(P) and other biochemical indexes changes among different research objects were compared. Results There was no significant difference in hospitalization time between the two groups(P>0.05). Compared with the control group, the observation group was significantly shorter in ventilator use time, total enteral nutrition time and gastric tube indwelling time(t=12.609, 26.975, 10.509, P<0.05). The total incidence of complications was 57.50%, which was significantly lower than 95.00% in the control group, the difference was significant(χ2=31.061, P<0.05). There was no significant differences of ALB, PA and P in the research objects before intervention(P>0.05), while the ALB, PA and P in the observation group were all higher than those in the control group after intervention, the differences were significant (t=2.667, 4.391, 8.655, P<0.05). Conclusion The application of IPAT for posture management in NICU LBWP infants can significantly shorten the ventilator use time,total enteral nutrition time and gastric tube indwelling time,as well as improve the nutritional status of infants and reduce the incidences of complications. Therefore,this method is worthy of application and promotion.
[Key words] Premature infants; Infant position assessment tool; Clinical outcome; Neonatal intensive care unit
近年来,随着围产医学的发展,产科医疗水平不断提高,而产妇的社会心理、生理压力日益增加,早产低出生体重儿的比例不断上升,成为目前新生儿监护室收住的常见病种[1]。早产儿是指胎龄≤37周出生的新生儿,在我国早产儿的发生率为5%~10%[2]。资料显示[3],其病死率是足月儿的10倍。有研究结果表明,发育支持定位可促进其生长发育,减少呼吸暂停的发生,改善肺和胸壁呼吸同步,是一种安全有效的干预策略[4-5]。发育支持定位并不是一种标准化的干预措施,虽然在国外已广泛应用于对早产儿的照顾,但全球范围内所采用和实施的发育支持定位方法并不一致[6]。婴儿体位评估工具是一种教学参考和教育工具,然而,在婴儿体位评估工具指导下的发育支持定位对中国早产儿应用研究较少。本研究采用婴儿体位评估工具对新生儿重症监护室(Neonatal intensive care unit,NICU)低出生体重早产儿(Low birth weight premature infants,LBWP)临床结局的影响进行研究,现报道如下。
1 资料与方法
1.1 一般资料
本研究经本院医学伦理委员会批准,采用随机排列表法抽取我院2018年3月~2019年3月收治的80例NICU LBWP患儿设为观察组,另外采用随机数字表法随机选取2017年1月~2018年1月收治的80例NICU LBWP患儿设为对照组,均经过患儿家属知情同意,两组患儿基线资料比较,差异无统计学意义(P>0.05),具有可比性,见表1。纳入标准:(1)胎龄<34周;(2)NICU入院时间>2周;(3)出生体重<1.5 kg且病情稳定者[5]。排除标准:(1)患儿父母不愿意参与研究者;(2)有呕吐或胃液吸入者[6];(3)中途退出/转院者。
1.2 方法
对照组给予鸟巢作为体位支持,用柔软的全棉床单来制作鸟巢,使用前先消毒灭菌,将两张床单边缘一起向下卷好,制成周围高3~4 cm的椭圆形鸟巢,将鸟巢置恒温箱内,调节“鸟巢”内适宜温度。可依据早产儿的胎龄、体重调节鸟巢大小、温度等。将早产儿放入恒温箱内的鸟巢里。
观察组在鸟巢的支持下使用婴儿体位评估工具来指导体位摆位,婴儿体位评估工具包括肩部、手、髋部、下肢、头部和颈部6个指标,其理想体位为头部居中、肩部伸展、膝盖/脚踝及脚部对齐、髋部对准、柔韧的弯曲、手碰触到脸颊、颈部中立,头略向前弯曲10°。每个指标有3个等级,总分0~12分,以规范新生儿的最佳摆位方法。在患儿进入暖箱时进行婴儿体位评估,每班交接班时由两名责任护士进行评估,对于得分<10分者给予重新摆位,摆位时由大肌群开始,动作轻柔依次摆正髋-下肢-头-颈-肩-手。
1.3 观察指标
(1)比较两组患者呼吸机使用时间、全肠内营养时间、胃管留置时间、住院时间。(2)比较两组患者出生后败血症、视网膜病变、贫血、脑室周围白质软化、支气管肺发育不良、胆汁淤积症等早产儿合并症发生率。(3)比较两组患者干预前后间清蛋白(Albumin,ALB)、前白蛋白(Pre-albumin,PA)、血磷(Blood phosphorus,P)生化指标。在清晨空腹的状态下,抽取3 mL静脉血于促凝管中,室温下将其3000 rpm离心5 mL处理,使用罗氏COBA S8000全自动生化仪和配套试剂,严格遵照说明书步骤进行操作。
1.4 统计学处理
采用SPSS19.0统计学软件对数据进行分析,计数资料以[n(%)]表示,采用χ2检验,计量资料以均数±标准差(x±s)表示,采用t检验,P<0.05为差异有统计学意义。
2 结果
2.1 两组临床相关指标比较
两组住院时间比较,差异无统计学意义(P>0.05);与对照组相比,观察组在呼吸机使用时间、全肠内营养时间、胃管留置时间显著缩短(P<0.05)。见表2。
2.2 两组早产儿合并症发生情况比较
观察组合并症总发生率(57.50%)明显低于对照组(95.00%),差异有统计学意义(χ2=31.061,P<0.05)。见表3。
2.3两组干预前后生化指标比较
干预前两组ALB、PA、P比较,差异无统计学意义(P>0.05);干预后观察组ALB、PA、P均高于对照组,差异有统计学意义(P<0.05)。见表4。
3 讨论
3.1 低出生体重早产儿特点
早产儿是指胎龄<37周,且出生体重<2.5 kg的新生儿。我国早产儿出生率约为7.76%,每年早产儿出生数量仅次于印度,全球第二[7]。早产儿出现的原因很多,最常见的是羊水污染、产妇感染、妊娠高血壓综合征等[8]。早产儿神经、视力、听力等各个器官发育均不完全,需要特殊的临床护理措施,否则会严重影响小儿今后的生长发育[9-10]。
LBWP患儿消化系统功能发育不完善,吸吮、吞咽不协调,胃排空能力差,易造成喂养不耐受。LBWP患儿常规护理必不可少,但也仅仅能帮助早产儿维持正常的生命活动稳步进行,对于因早产致低出生体重儿的负面影响,很难以常规护理消除[11-12]。早产儿由于其生理解剖特点,容易发生胃食管反流和呼吸暂停。以往常取俯卧位以促进胃排空,减少胃食管反流,但俯卧位会明显增加患儿窒息、婴儿猝死症等意外的发生。喂养的首要目标是在最短的时间内达到全肠内喂养,使其获得最佳的营养和生长,并避免喂养过快导致的不良反应。
3.2体位管理作用
体位管理是新生儿发育支持护理的重要组成部分,恰当的姿势可以保持肌肉的张力和生理的屈曲[13]。鸟巢护理为早产儿提供了母体子宫内的模拟环境,使早产儿身体呈蜷曲状,双手可触及面部,增加了安全感,使早产儿睡眠更好。身体蜷曲甚至能使早产儿吸吮手指或拳头,提高吸吮力,满足口腔满足感[14-15]。早产儿体温、热量聚集在鸟巢内不易散发,有利于维持体温恒定[16]。由于早产儿发育不成熟,无法控制身体运动,因此被动的鸟巢体位管理往往无法达到预期的生长发育程度[17]。
本研究结果显示,与对照组相比,观察组在呼吸机使用时间、全肠内营养时间、胃管留置时间上显著缩短(P<0.05);观察组合并症总发生率(57.50%)明显低于对照组(95.00%),差异有统计学意义(P<0.05);干预前两组ALB、PA、P比较,差异无统计学意义(P>0.05),干预后观察组ALB、PA、P均高于对照组,差异有统计学意义(P<0.05)。分析原因可能是婴儿体位评估工具是2010年由美国Mary等开发的一个以规范新生儿的最佳摆位方法[18]。本研究根据婴儿体位评估工具采取适合的体位管理,首先,经过摆位支持后,保持患儿头颈部中立,保持良好的屈曲位,有利于增强患儿的吸吮和吞咽协调能力,能早日拔除胃管,避免头颈过伸,有利于下颌肌肉群正常发育,不仅可以自我安慰,还便于吸吮,提高自行吃奶量,促进营养的增加,进而减少各种并发症的产生[19-20]。通过刺激口腔及迷走神经,增加胃泌素、胰岛素的分泌,缩短肠内营养时间,减少喂养不耐受的发生率,改善患儿营养。再结合鸟巢式环境为患儿提供与其在子宫内相似的体位和生存环境,可使其精神放松,在肢体上增加舒适和安全感。
综上所述,对NICU LBWP患儿采用婴儿体位评估工具进行体位管理后,能显著缩短呼吸机使用时间、全肠内营养时间、胃管留置时間,还能改善患儿营养状况,减少合并症的发生,可广泛应用于临床。
[参考文献]
[1] 张勇,李燕晖,梁静,等.低出生体重早产儿1岁内体格追赶生长的纵向研究[J].中国妇幼健康研究,2020,31(4):413-417.
[2] 桑田,王颖,王红梅, 等.极低/超低出生体重早产儿头颅超声检查与神经发育评估的关系[J].中华新生儿科杂志(中英文),2020,35(1):4-9.
[3] 李蕊,王晶,韩志英, 等.IPAT在NICU低出生体重早产儿发育支持中的应用效果[J].护理研究,2020,34(5):875-877.
[4] 卢庆晖,东方,张松青, 等.支气管肺发育不良极低出生体重早产儿生后4天内液体摄入量和中心静脉压特点分析[J].中华新生儿科杂志(中英文),2020,35(2):123-126.
[5] 冯周善,吴繁,陈耀勇,等.2008-2017年超低出生体重早产儿临床救治分析[J].中华新生儿科杂志(中英文),2019,34(4):269-274.
[6] 张德碧,杜逸亭,韩雪梅,等.早期胃肠外营养对早产儿低出生体重儿出院后生长发育的影响[J].标记免疫分析与临床,2019,26(3):511-515.
[7] 王静,陈平洋,罗开菊, 等.母乳喂养对极/超低出生体重早产儿近期临床结局的影响[J].中华围产医学杂志,2019,22(7):461-466.
[8] 丁文雯,向奕瑾,马佳莉, 等.极低出生体重早产儿校正月龄12个月内体格生长情况及影响因素分析[J].中华护理杂志,2019,54(1):52-57.
[9] 黄碧茵,郭青云,左雪梅,等.极低出生体重早产儿早期肠内喂养支持的临床随机对照研究[J].上海医学,2019, 42(5):278-282.
[10] 陈晓春,郑芝蕾,陈琼,等.极低出生体重早产儿纯母乳喂养的价值研究[J].护士进修杂志,2018,33(9):783-785,799.
[11] 张吉甜,沈清清.早期微量喂养深度水解蛋白配方奶对极低出生体质量儿生长发育的影响[J].护理实践与研究,2019,16(12):121-122.
[12] 张万龙,曲雪琪,刘美岑,等.北京市通州区早产儿0~12月龄生长发育情况分析[J].中国生育健康杂志,2019, 30(6):510-515.
[13] 张沥文,陈凌,田鹏,等.不同喂养方式对早产儿胃促生长素、瘦素和生长发育的影响[J].中国医学前沿杂志(电子版),2020,12(4):35-38.
[14] 董慧芳,王银娟,范旭方,等.双胎发育不均衡早产儿早期并发症及纠正年龄12月内神经系统预后分析[J].中国儿童保健杂志,2020,28(3):308-311.
[15] 马素红.不同喂养方式对早产儿和低出生体重儿出院后生长发育和内环境的影响[J].中国临床医生杂志,2017,45(7):111-113.
[16] Juan Li,Bo Yu,Wei Wang,et al.Does intact umbilical cord milking increase infection rates in preterm infants with premature prolonged rupture of membranes?[J].The Journal of Maternal-Fetal & Neonatal Medicine,2020, 33(2):184-190.
[17] Hanna Müller,Tobias Storbeck,David Katzer,et al.Neurological outcome at 24 months corrected age of prematurely born infants after preterm premature rupture of membranes(PPROM) of at least 7 days:A two-center experience in Germany[J].The Journal of Maternal-Fetal & Neonatal Medicine,2020,33(8):1315-1320.
[18] Daniela Morniroli,Angelica Dessì,Maria Lorella Giannì,et al. Is the body composition development in premature infants associated with a distinctive nuclear magnetic resonance metabolomic profiling of urine?[J].The Journal of Maternal-Fetal & Neonatal Medicine,2019,32(14):2310-2318.
[19] Rita P Verma,Shaeequa Dasnadi,Yuan Zhao,et al.Complications associated with the current sequential pharmacological management of early postnatal hypotension in extremely premature infants[J].Baylor University Medical Center Proceedings,2019,32(3):355-360.
[20] Joel Ledbetter,Lance Brannman,Sally W Wade,et al. Healthcare resource utilization and costs in the 12 months following hospitalization for respiratory syncytial virus or unspecified bronchiolitis among infants[J].Journal of Medical Economics,2020,23(2):139-147.
(收稿日期:2020-07-06)

