入院糖化血红蛋白水平对行经皮冠状动脉介入治疗的无糖尿病病史患者远期预后的影响
王欢欢,贾斯达,刘越,许晶晶,高展,宋莹,唐晓芳,蒋萍,赵雪燕,宋雷,张茵,陈珏,杨跃进,高润霖,乔树宾,徐波,袁晋青,高立建
冠心病是血糖代谢异常患者主要死亡原因[1]。2 型糖尿病患者罹患冠心病风险是非糖尿病患者两倍[2]。对于已达到糖尿病诊断标准却未诊断和治疗的患者,其不良心血管事件风险则更高[3]。许多患者在发展成糖尿病之前经历了长时间的糖代谢异常[4-5],包括糖耐量异常和空腹血糖受损,统称为糖尿病前期[1]。近期研究表明,糖耐量异常和空腹血糖受损亦是冠心病的独立危险因素,并且增加心血管死亡风险[6-10]。
2010 年,美国糖尿病协会(ADA)指南推荐应用糖化血红蛋白(HbA1C)水平≥6.5%诊断糖尿病,HbA1C 5.7%~6.4%为糖尿病前期[11]。我国目前尚未推荐单一应用HbA1C 进行糖代谢异常的诊断。由于HbA1C 能反映长期血糖代谢的情况,代表既往2~3个月的血糖水平,不受应激和近期饮食影响,且无需患者处于空腹状态,易于临床广泛应用。HbA1C在糖尿病和非糖尿病人群中均具有预测价值,与患者短期及远期预后相关[12]。然而不同的研究结论仍不一致[13]。目前,有关国人HbA1C 水平对于经皮冠状动脉介入治疗(PCI)后患者远期预后的研究较少,尤其缺乏大样本、长期随访的研究报告。本研究旨在通过对单中心、大样本,接受PCI 且无糖尿病病史的患者2 年长期随访结果分析,探讨入院HbA1C 水平对PCI 后无糖尿病病史患者远期预后的影响,为临床决策提供参考。
1 资料与方法
研究对象:连续纳入自2013 年1 月至12 月在我院行PCI 的无糖尿病病史的冠心病患者6 944 例。依据ADA 指南推荐的诊断标准[10]根据入院HbA1C水平分为三组:HbA1C<5.7%组、HbA1C 5.7%~6.4%组和HbA1C ≥6.5%组。
PCI 围术期治疗:按常规方法置入支架[14]。急诊PCI 手术适应证为发病时间在12 h 以内,以及发病超过12 h 但仍有无法缓解的胸痛症状或心电图ST段持续性增高的急性心肌梗死;手术禁忌证包括对比剂过敏、严重肝肾功能不全、凝血功能障碍或血小板计数严重降低、感染、入路血管闭塞等。对于无禁忌证的患者,术前至少24 h 口服阿司匹林300 mg/d,同时氯吡格雷300 mg 负荷量,术中经动脉鞘管给予肝素100 U/kg,如果手术时间超过1 h 再追加1 000 U,血小板膜糖蛋白Ⅱb/Ⅲa 拮抗剂的应用根据临床和病变情况由术者决定。术后阿司匹林100 mg/d 和氯吡格雷75 mg/d 的双联抗血小板治疗推荐1 年。
资料收集:收集患者一般临床资料、实验室检查结果和PCI 资料。造影结果用定量冠状动脉测量(QCA)进行评价。患者均已签署知情同意书,且研究已通过医院伦理委员会(2013-449)审核。
临床事件定义:主要终点为主要不良心血管事件(MACE),包括死亡、再次心肌梗死和血运重建。次要终点为死亡、心肌梗死、再次血运重建和支架内血栓。心肌梗死诊断依据第三版心肌梗死全球定义[15]。再次血运重建为缺血症状或事件驱动的对任一病变进行的血运重建治疗,包括PCI 和冠状动脉旁路移植术(CABG)。支架内血栓按照学术研究协会(ARC)定义[16],包括确定和很可能的支架内血栓。
随访:在住院期间,出院1 个月、6 个月、1 年和2 年进行随访,包括门诊随访、电话随访和书信随访,主要记录MACE 等不良事件。
统计学方法:统计分析采用SPSS 22.0 版本进行。正态分布计量资料以均数±标准差描述,计数资料以例(%)表示。计量资料采用配对t检验,计数资料采用χ2检验。生存曲线采用Kaplan-Meier 生存分析。采用多因素Cox 回归分析不良事件,纳入的变量包括年龄、性别、陈旧性心肌梗死、既往PCI、既往CABG、高血压和高脂血症。P<0.05 为差异有统计学意义。
2 结果
2.1 三组患者临床基线资料以及介入治疗特点的比较(表1、2)
在6 944 例行PCI 的无糖尿病病史患者中,HbA1C<5.7% 组1 302 例(18.75%),HbA1C 5.7%~6.4%组4 344 例(62.56%),HbA1C ≥6.5%组1 298 例(18.69%)。
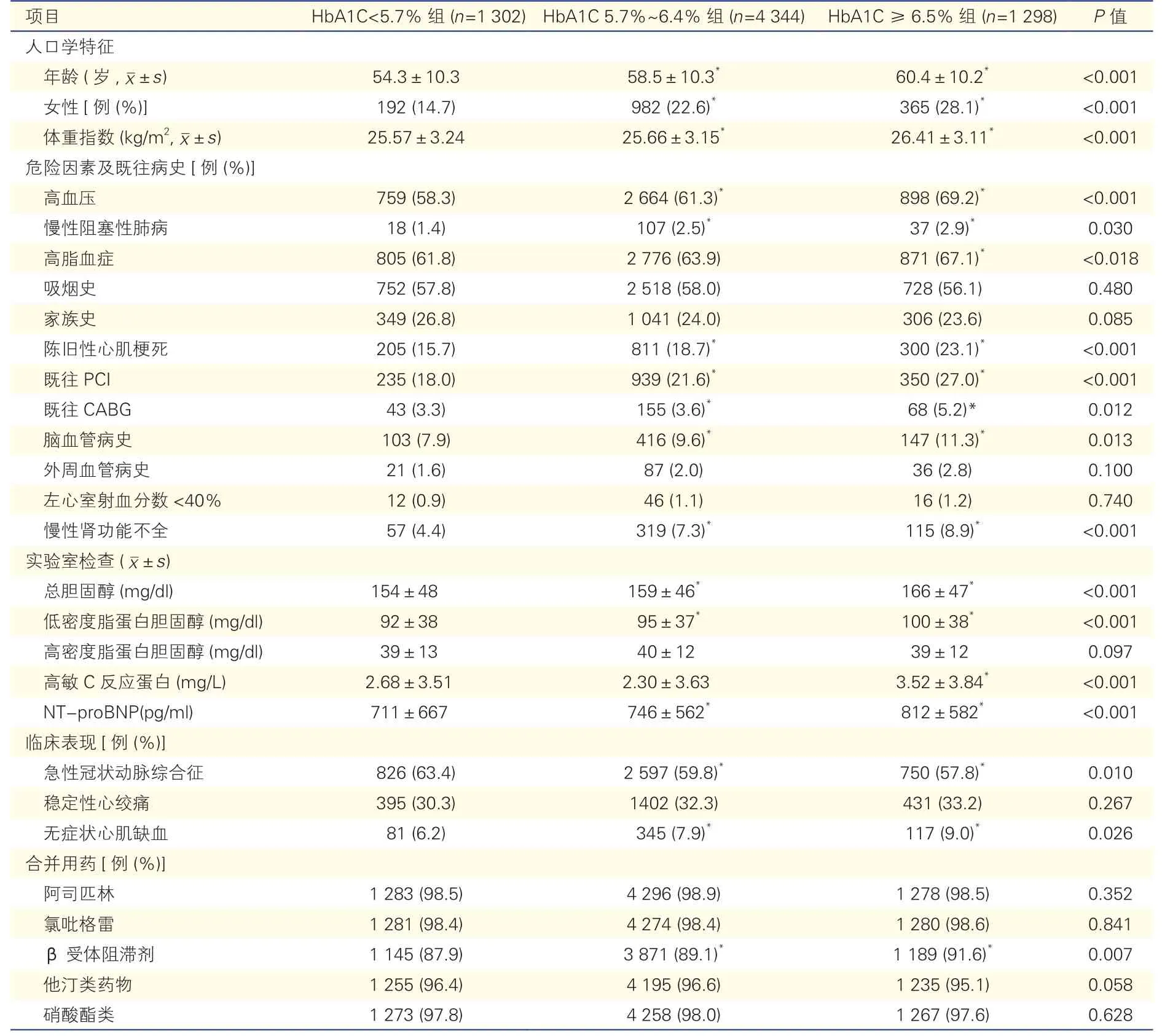
表1 三组患者基线资料比较
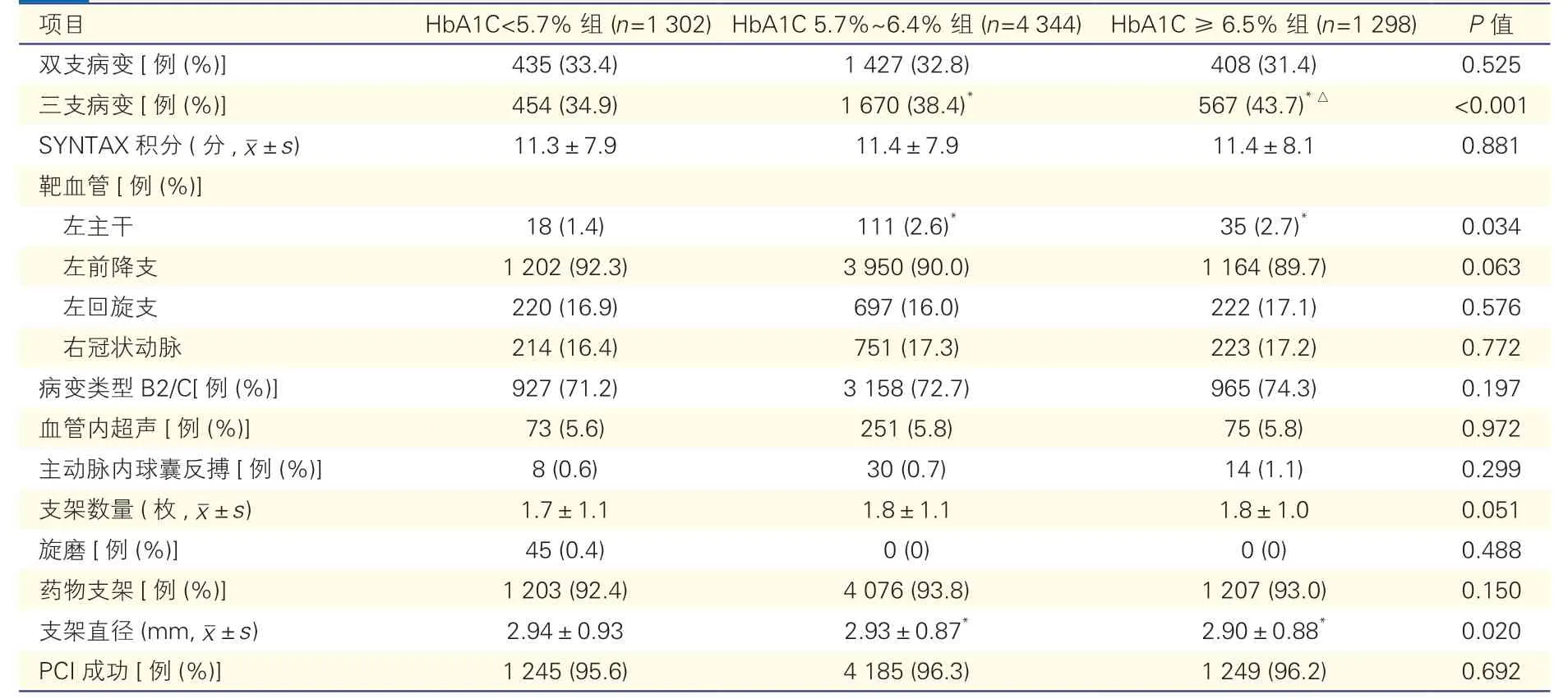
表2 三组患者冠状动脉造影及经皮冠状动脉介入治疗特点
临床基线方面:与HbA1C<5.7%组比,HbA1C 5.7%~6.4%组和HbA1C ≥6.5%组患者年龄更大、女性占比更多、体重指数更高,合并高血压、慢性阻塞性肺病、高脂血症、脑血管病史和慢性肾功能不全的患者比例更高,既往血运重建、陈旧性心肌梗死、无症状心肌缺血的患者比例更高,应用β 受体阻滞剂患者比例更高;但临床表现为急性冠状动脉综合征的患者比例更低(P均<0.05)。
实验室检查方面:HbA1C 5.7%~6.4% 组 和HbA1C ≥6.5%组的总胆固醇、低密度脂蛋白胆固醇、高敏C 反应蛋白(HbA1C 5.7%~6.4%组除外)和NTproBNP 水平均明显高于HbA1C<5.7%组(P均<0.05)。
PCI 方面:HbA1C ≥6.5%组三支病变的患者比例在三组中最高,HbA1C ≥6.5%组和HbA1C 5.7%~6.4%组行左主干病变介入治疗的患者比例明显高于HbA1C<5.7%组,HbA1C ≥6.5%组的支架直径更小(P均<0.05);而三组在SYNTAX 积分、病变类型、药物支架的应用比例和PCI 成功率方面差异均无统计学意义(P均>0.05)。
2.2 三组患者2 年随访临床预后比较(表3,图1)
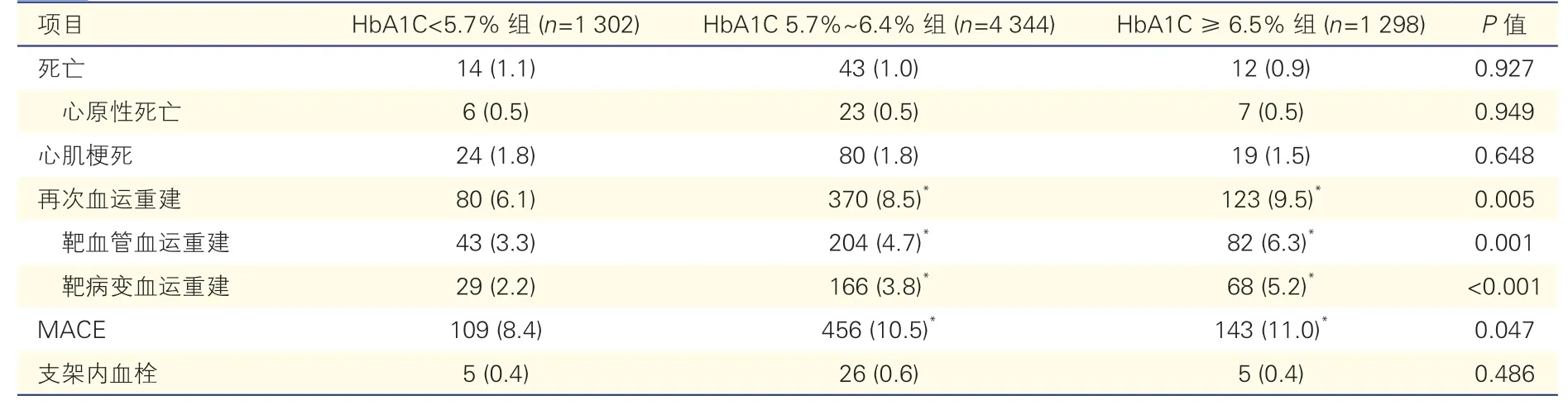
表3 三组患者2 年随访临床预后比较[例(%)]
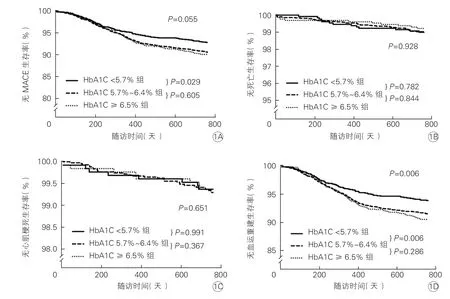
图1 三组患者无MACE 生存率(1A)、无死亡生存率(1B)、无心肌梗死生存率(1C)及无血运重建生存率(1D)2 年Kaplan-Meier 生存分析
6 901 例(99.4%)患者完成了2 年随访。随访结果显示,HbA1C ≥6.5%组和HbA1C 5.7%~6.4%组的MACE 发生率显著高于HbA1C<5.7%组(11.0%vs 10.5% vs 8.4%,P=0.047),再次血运重建发生率显著高于HbA1C<5.7%组(9.5% vs 8.5% vs 6.1%,P=0.005),死亡、心肌梗死及支架内血栓的发生率三组差异均无统计学意义(P均>0.05)。三组患者无MACE 生存率、无死亡生存率、无心肌梗死生存率及无血运重建生存率2 年Kaplan-Meier 生存分析显示同样的趋势。
2.3 临床事件的多因素Cox 回归分析(表4)
Cox 回归分析显示,HbA1C 5.7%~6.4% 组和HbA1C ≥6.5% 组发生MACE 的风险分别是HbA1C<5.7%组的1.262 倍(95%CI:1.022~1.559,P=0.031)和1.304 倍(95%CI:1.010~1.682,P=0.041)。独立终点事件中,HbA1C 5.7%~6.4%组和HbA1C ≥6.5% 组再次血运重建的风险分 别 是HbA1C <5.7% 组 的1.469 倍(95%CI:1.151~1.875,P=0.002)和1.655 倍(95%CI:1.242~2.206,P=0.001),其中HbA1C ≥6.5%组行靶血管血运重建和靶病变血运重建的风险分别是HbA1C<5.7% 组 的2.100 倍(95%CI:1.441~3.061,P<0.001)和2.572 倍(95%CI:1.652~4.006,P<0.001)。
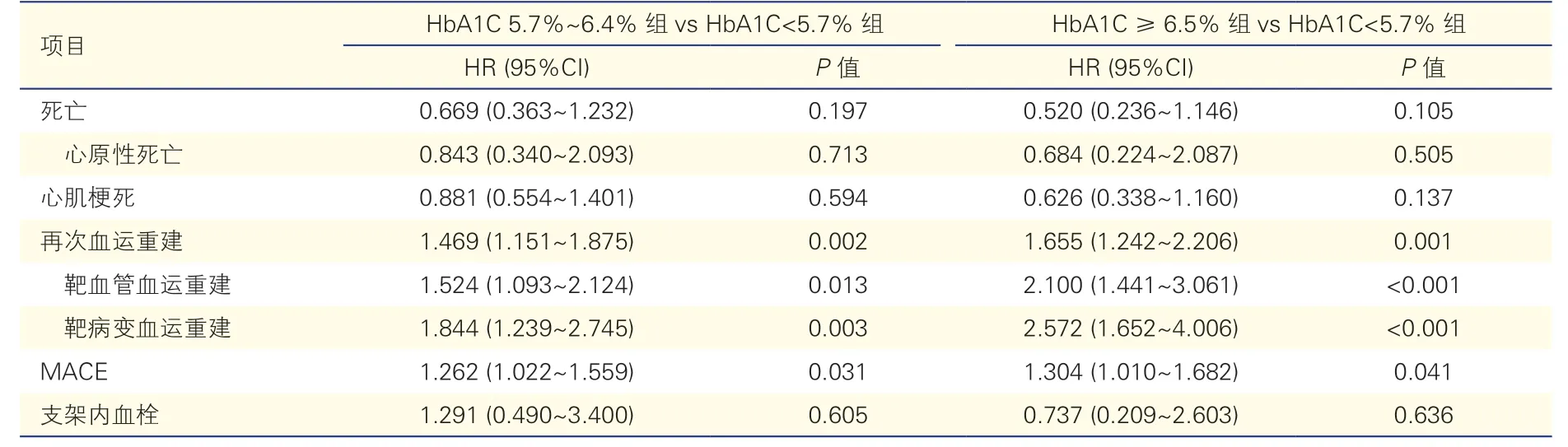
表4 临床事件的多因素Cox 回归分析
3 讨论
本研究为单中心、大样本、前瞻性、观察性队列研究,在6 944 例行PCI 无糖尿病病史的患者中,检测出HbA1C ≥6.5%的患者1 298 例(18.69%),HbA1C 5.7%~6.4%的患者4 344 例(62.56%)。2 年随访结果显示,HbA1C 5.7%~6.4%组和HbA1C ≥6.5%组的MACE 发生率显著高于HbA1C<5.7%组,其中以再次血运重建风险增高最为显著,HbA1C 升高是上述不良事件的独立危险因素。
近年来,多项临床研究均显示糖代谢异常且未经治疗的患者存在更高的心血管事件风险[17-18]。Tailakh 等[19]研究连续纳 入760 例 行PCI 的患者,其中既往有糖尿病病史者391 例(34%),HbA1C≥6.5%的患者221 例(19%),HbA1C<6.5%的患者539 例(47%),三组患者1 年主要不良心脑血管事件(MACCE)发生率分别为27.96%、19.5%和14.8%,多因素分析显示已知糖尿病和HbA1C ≥6.5%患者的MACCE 风险比无糖尿病病史患者分别高1.75 和1.4 倍。Aggarwald 等[20]对连续纳入的1 686 例行PCI 的急性ST 段抬高型心肌梗死(STEMI)患者进行分析,24%患者有已知糖 尿 病,HbA1C ≥6.5% 的患者占7%,HbA1C 5.7%~6.4% 患者占38.7%;HbA1C ≥6.5% 患者住院期间及3 年的死亡率明显高于其余患者。新近发表的BIO-RESORT 研究[3],共纳入988 例否认有糖尿病病史并置入药物洗脱支架的患者,应用口服葡萄糖耐量试验(OGTT)和HbA1C 检测糖代谢异常,结果显示,无论哪种检测方法,糖代谢异常患者1 年随访期间MACE 的发生率均明显高于血糖正常患者,且糖代谢异常是MACE 的独立危险因素。上述研究结果表明,HbA1C>5.7%患者心血管事件发生率均明显高于血糖正常患者,预后更差。然而,Shin 等[21]得出不同的研究结论,该项研究纳入2 470 例STEMI 行PCI 的非糖尿病患者,其中59.5%的患者HbA1C ≥5.7%,随访1 年结果显示:HbA1C ≥5.7%患者MACE 发生率较HbA1C<5.7%患者差异无统计学意义。因此,糖代谢异常对PCI预后的影响仍存在不同的研究结论。唐男男等[22]的研究纳入了1 952 例STEMI 患者,HbA1C ≥6.5%的患者128 例,HbA1C 5.7%~6.4%患者783 例,随访2 年结果显示:糖代谢异常患者的MACE 发生率显著高于血糖正常者,但该研究纳入的STEMI 患者并非全部进行血运重建,这对结果有一定的影响,而且仅纳入了STEMI 患者,并未纳入全部行PCI 的冠心病患者。目前,国内应用HbA1C 筛查糖代谢异常与PCI 后患者远期预后关系的研究较少且样本量很小,尤其缺乏大样本、长期随访的研究结果。
本研究中三组患者MACE 发生率差异有统计学意义,主要是由于HbA1C 升高患者再次血运重建发生率明显升高所致,其可能的机制如下:(1)胰岛素抵抗和高血糖均可导致内皮功能紊乱,影响血管舒张和血小板功能,促进泡沫细胞及支架内新生动脉粥样硬化的形成与发展[23-24];(2)高血糖诱导细胞因子与炎症因子的表达,诱导促进再狭窄的生长因子的生成、平滑肌细胞增殖和细胞外基质产生,最终导致内膜增生和再狭窄[25];(3)在血管成形术引起的动脉损伤部位,特别是在再狭窄病变中,糖代谢异常患者的内膜增生更严重[26]。
本研究是国内较大规模应用HbA1C 在冠心病行PCI 的人群中来筛查糖代谢异常以及观察不同的HbA1C 水平对远期临床预后影响的研究。2013 年应用ADA 诊断标准对我国18 岁以上居民的调查报告显示[27]:糖尿病患者占10.9%,其中仅4.0%的患者既往被诊断为糖尿病,而其余6.9%的患者从未进行诊治,糖尿病前期(HbA1C 5.7%~6.4%)的患者高达35.7%;糖尿病患者中仅36.5%的患者自知病情,仅32.2%的患者进行相应的降糖治疗,在接受降糖治疗的患者中,仅49.2%的患者血糖控制较好。中国是目前世界上患有糖尿病人数最多的国家,由于肥胖和超重人数的不断增加,糖代谢异常的人数仍会持续上升[28]。因此,着力加强对糖代谢异常的筛查,对于高血糖与心血管疾病防治具有重要意义。
本研究局限性:(1)本研究为单中心观察性研究,虽然规模较大,但不能反映总体PCI 人群中糖代谢异常患者的发病率;(2)未应用OGTT 进行同期检测,虽然荟萃分析[29]显示,与OGTT 相比,中国人群HbA1C 从5.7%至6.4%的切点均有较高的筛查糖尿病的敏感度与特异度,但是否可应用HbA1C代替OGTT 在国人中进行糖代谢筛查仍有待进一步研究论证;(3)随访时并无患者HbA1C 水平变化的数据,糖代谢异常患者是否进行生活方式的干预和药物治疗以及血糖控制水平等数据,这可能对长期预后的结果有一定影响。
结论:(1)行PCI 的无糖尿病病史的冠心病患者中,HbA1C 升高患者在2 年随访期MACE 发生率显著高于HbA1C 正常者;(2)HbA1C 升高是MACE的独立危险因素;(3)在行PCI 的无糖尿病病史患者中,常规应用HbA1C 来识别有事件风险的患者具有重要价值。
利益冲突:所有作者均声明不存在利益冲突

