关节镜下肩关节松解术治疗冻结肩的术后疗效与患者术前病程的相关性分析
徐得贵 包瑞 郭昊 许灿 杨梁
冻结肩是一种临床常见的肩关节疾病,以无明显诱因出现的肩关节疼痛伴主、被动活动范围受限为特征。发病率为 2%~5%,40~60 岁的女性是患冻结肩的高危人群[1-2],糖尿病患者中的发病率可高达 30%[3],年龄>45 岁的 1 型糖尿病患者更是高达59%[4]。冻结肩起病隐匿,但出现明显症状的患者往往无法独立完成正常日常生活和工作,从而寻求干预治疗。治疗上,通常首选理疗、口服药物、关节腔内药物注射等非手术治疗,非手术治疗无效后可选择采取麻醉下手法松解、关节镜下肩关节松解等手术治疗[1]。目前众多研究已证实关节镜下肩关节松解术治疗冻结肩的有效性和安全性[5]。而手术时机的选择方面,目前暂无定论,通常选择在 3~6 个月非手术治疗无效后[2,5]。本研究旨在探讨关节镜下肩关节松解术治疗冻结肩的术后疗效与患者术前病程长短的相关性,明确最佳手术干预时机,以期指导临床治疗决策。
资料与方法
一、纳入标准与排除标准
1. 纳入标准:( 1 ) 2015 年 9 月至 2017 年 11 月,在我院收治的冻结肩患者;( 2 ) 由同一术者完成手术者;( 3 ) 有完整影像学资料者;( 4 ) 无手术禁忌证,同意手术治疗;( 5 ) 随访时间 ≥ 1 年者。
2. 排除标准:( 1 ) 患肩手术史;( 2 ) 肩关节不稳,伴或不伴盂唇撕裂、骨性缺损;( 3 ) 部分或完全肩袖撕裂;( 4 ) 患侧肩关节感染、钙化性肌腱炎或明显的骨性关节炎;( 5 ) 随访资料不完整或随访时间<1 年者。
二、一般资料
本研究共纳入 34 例,男 12 例,女 22 例;左肩20 例,右肩 14 例;年龄:39~67 岁,平均 54 岁;病程:2 周~15 个月,平均 5 个月;随访 12~37 个月,平均 25 个月。所有患者常规行肩关节正位和出口位 X 线片以及 MRI 等影像学检查以排除肩关节骨性关节炎、肩袖损伤及肩关节不稳等其它肩关节疾病,其中喙肱增厚、肩袖间隙脂肪填充、肩袖间隙强化、腋囊强化、下盂肱韧带高信号及下盂肱韧带高信号增厚等 6 个 MRI 征象可指导冻结肩的诊断,并完善血糖、甲状腺功能及肿瘤标志物等实验室检查以了解有无相关危险因素。
三、手术方法
手术在全身麻醉附加斜方肌肌间沟麻醉下进行,术中进行控制性降压以提高术中视野的清晰度,收缩压控制于 90~100 mm Hg。患者取健侧卧位,将患肢于外展 45°、前屈 30° 位悬吊牵引,牵引重量为 5 kg,常规消毒铺单。关节镜通过标准肩关节后方入路进入关节腔内,充分探查关节内结构,排除其它病变,确定诊断。随后建立标准肩关节前方关节镜入路,以前方入路为操作入路,刨削器及射频汽化刀切除肩袖间隙及前方关节腔内广泛增生的炎性滑膜,依次松解肩袖间隙、盂肱上韧带、喙肱韧带、前方关节囊、盂肱中韧带、肩胛下肌肌腱周围和下方关节囊以及盂肱下韧带的前半部分 ( 图1a~d )。为避免损伤腋神经,沿盂唇下缘 1 cm 以内进行松解下方关节囊的操作。接着将关节镜从肩关节前方入路置入作为观察入路,而以后方关节镜入路为操作入路,依次松解后方、下方关节囊和盂肱下韧带的后半部分,并清理后方关节腔内的炎性滑膜 ( 图 1e~f )。然后用钝头穿刺器从后方入路朝向肩峰前外侧角插入建立肩峰下通道,关节镜从后入路置入肩峰下间隙后,穿刺针定位下建立标准肩关节外侧入路,清理肩峰下炎性滑囊及增生滑膜,并探查肩峰下间隙狭窄程度、肩峰下表面有无增生骨赘等,如存在肩峰撞击的镜下表现,则予以肩峰成形 ( 图 1g~h )。最后检查肩关节的各方向活动度,如存在残余活动受限,行辅助手法松解。
四、术后处理
患者术后常规口服非甾体类抗炎药以减轻术后疼痛,效果不佳者加服或肌注弱阿片类药物。术后 1 天,在医师指导行患肩各方向的被动活动和周围肌肉的等长收缩练习,每天 2 次,每次各方向活动 30 次。术后 3 周进行主动活动的康复锻炼。术后7 周行肩关节各个活动平面的抗阻训练。
五、疗效评估方法
术前、术后随访常规记录患者患肩各方向活动度,包括前屈、外展、内旋、外旋,为方便内旋角度的比较,将肩关节内旋到达的高度进行赋分:内旋高度达大转子水平为 0 分;臀部水平为 2 分;骶髂关节水平为 4 分;L3椎体水平为 6 分;T12椎体水平为 8 分;T7椎体水平为 10 分。疼痛视觉模拟评分( visual analogue scale,VAS ) 用于评估患者术前和术后随访肩关节的疼痛程度。肩关节功能评分 ( constantmurley,C-M )、美国加州大学洛杉矶分校肩关节功能评分 ( University of califonia,los angeles,UCLA )、美国肩肘外科医师协会肩关节功能评分 ( American shoulder and elbow surgeons,ASES ) 等评分系统用于评估患者术前及术后随访患肩功能情况。
六、统计学处理
采用 IBM SPSS 25 软件包进行统计学分析,对计量资料进行正态分布性检验,符合正态分布的资料采用±s表示,而非正态分布的计量资料以中位数( 四分位间距 ) 表示。前者术前与术后结果比较采用配对t检验,后者采用配对 Wilcoxon 秩和检验。肩关节功能评分为非正态分布的计量资料,其与术前病程的相关性分析采用 Spearman 相关性分析。统计学检验水准 α=0.05,即P<0.05 为差异有统计学意义。

图1 手术方法图 a:右侧冻结肩关节镜探查下表现;b:松解肩袖间隙内结构;c:松解前方关节囊和盂肱中韧带;d:松解下方关节囊及盂肱下韧带前半部分;e:松解后方关节囊;f:松解下方关节囊及盂肱下韧带后半部分;g:肩峰下减压;h:肩峰成形Fig.1 Surgical procedures a: The right frozen shoulder; b: Release the structure in the rotator interval; c: Release the anterior joint capsule and the middle glenohumeral ligament; d: Release the inferior capsule and the anterior section of the inferior glenohumeral ligament; e: Release the posterior capsule; f: Release the inferior capsule and the posterior section of the inferior glenohumeral ligament; g: Subacromial decompression; h:Arthroscopic acromioplasty
结 果
一、基本资料
本研究共纳入 34 例 ( 表1 )。术后无切口及关节感染、肩袖损伤、血管神经损伤、肩关节不稳等并发症。33 例获得满意的术后疗效,其中 2 例存在轻度活动受限,但不影响患者日常生活,患者对术后疗效满意。另外 1 例 ( 2.94% ) 男性糖尿病患者存在轻度疼痛和肩关节活动受限等症状,对术后疗效不满意。
二、术前和末次随访的临床评估资料比较
患者术前、末次随访的肩关节主动活动度( range of motion,ROM ) 见表2。术前及末次随访的肩关节主动前屈、外展、内旋及外旋等活动差异均有统计学意义 (P<0.001 )。
VAS 评分:术前 9.00 ( 7.75~9.25 ) 分,末次随访0 ( 0~1 ) 分,差异有统计学意义 (P<0.05 ) ( 图2a )。
UCLA 肩关节功能评分:术前 12.00 ( 10.00~15.00 ) 分,末次随访 35.00 ( 30.75~35.00 ) 分,差异有统计学意义 (P<0.05 ) ( 图 2b )。
C-M 肩关节功能评分:术前 29.50 ( 25.00~36.00 ) 分,末次随访 96.00 ( 84.75~98.00 ) 分,差异有统计学意义 (P<0.05 ) ( 图 2c )。
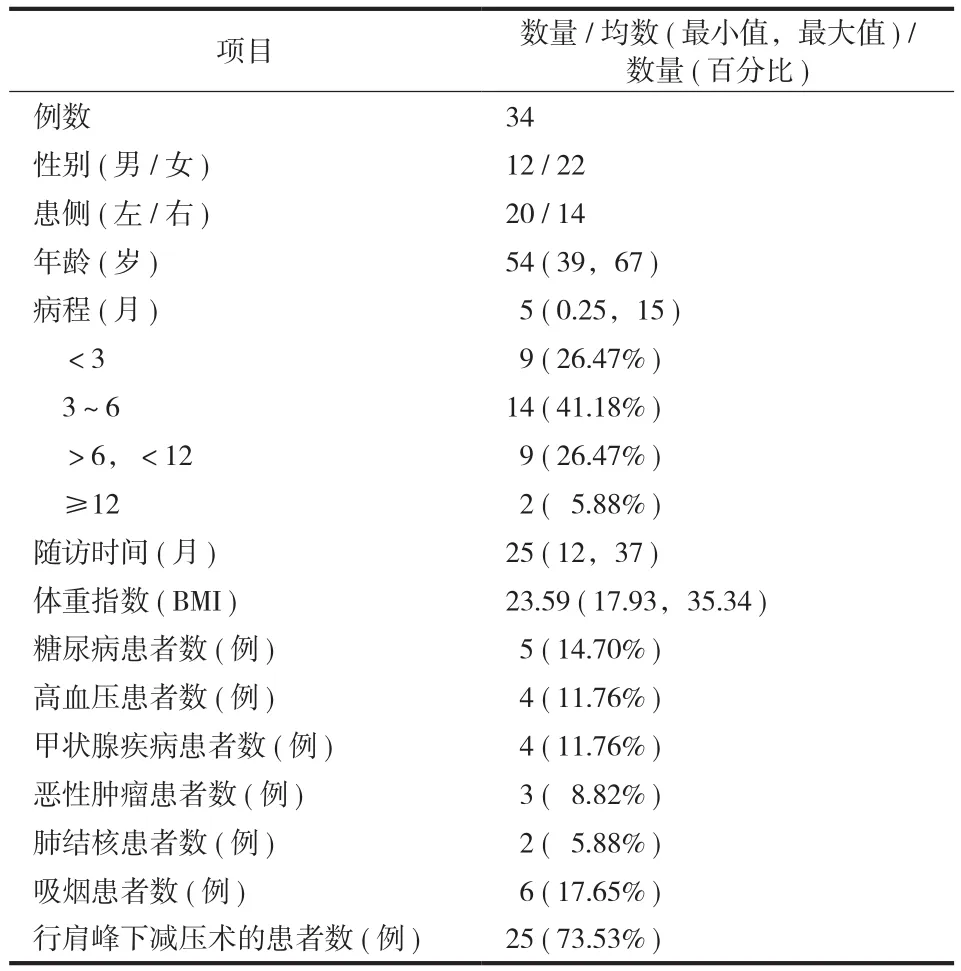
表1 患者基线特征Tab.1 Baseline demographic and clinical characteristics
ASES 肩关节功能评分:术前 18.33 ( 16.25~33.33 ) 分、末次随访 95.00 ( 88.33~98.33 ) 分,差异有统计学意义 (P<0.05 ) ( 图 2d )。
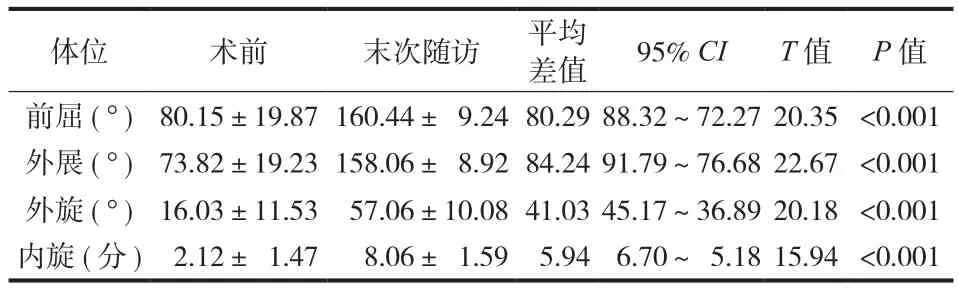
表2 术前及术后末次随访的患侧肩关节主动 ROMTab.2 Active ROM of the affected shoulder pre-operation and at the final follow-up
三、术前各肩关节功能评分与病程的相关性分析
术前 C-M 肩关节功能评分与病程的散点图见图 3a,相关系数r=-0.014,无明显相关性 (P=0.9372 );术前 UCLA 肩关节功能评分与病程的散点图见图 3b,相关系数r=-0.000077,二者无显著相关 (P=1.000 );术前 ASES 肩关节功能评分与病程的散点图见图 3c,相关系数r=-0.0586,也无显著相关 (P=0.7421 )。上述结果提示术前患者肩关节功能与病程长短无显著相关性。
四、末次随访各肩关节功能评分与病程的相关性分析
末次随访 C-M 肩关节功能评分与病程的散点图见图 4a,相关系数r=-0.502,存在明显的相关性(P=0.0025 );末次随访 UCLA 肩关节功能评分与病程的散点图见图 4b,相关系数r=-0.443,二者呈显著相关 (P=0.0086 );末次随访 ASES 肩关节功能评分与病程的散点图见图 4c,相关系数r=-0.538,同样存在相关性 (P=0.0010 )。上述结果提示术后患者肩关节功能与术前病程均呈明显的负相关。
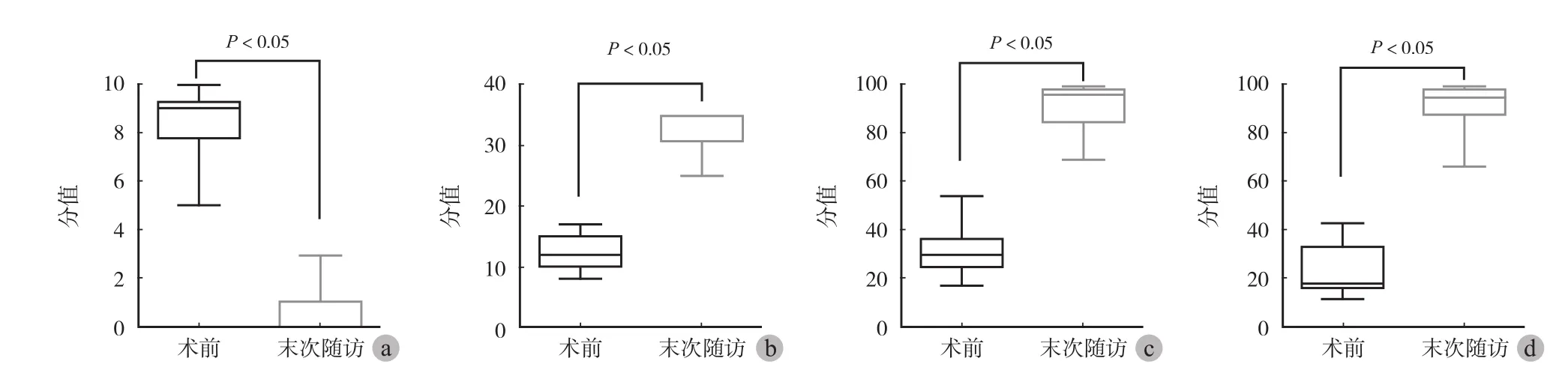
图2 患肩术前及末次随访的疼痛评分和功能评分 a:VAS 评分;b:UCLA 肩关节功能评分;c:Constant-Murley 肩关节功能评分;d:ASES 肩关节功能评分Fig.2 Pain scores and functional scores of the affected shoulder pre-operation and at the final follow-up a: visual analogue scale ( VAS ); b:University of califonia, los angeles ( UCLA ); c: Constant-Murley ( C-M ); d: American shoulder and elbow surgeons ( ASES )
五、末次随访各肩关节功能评分与病程的线性回归分析
末次随访 UCLA 肩关节功能评分与病程的散点图见图 5a,线形回归方程:y=-0.5046x+35.50,拟合指数R2=0.357,其线性关系有统计学意义 (P=0.0002 )。末次随访 C-M 肩关节功能评分与病程的线形回归分析图见图 5b,线形回归方程:y=-1.555x+100.1,拟合指数R2=0.393,呈显著线性关系 (P<0.0001 )。末次随访 ASES 肩关节功能评分与病程的散点图见图 5c,线形回归方程:y=-1.382x+99.42,拟合指数R2=0.388,差异有统计学意义 (P<0.0001 )。上述结果提示术后患者肩关节功能与术前病程均呈显著线性负相关。
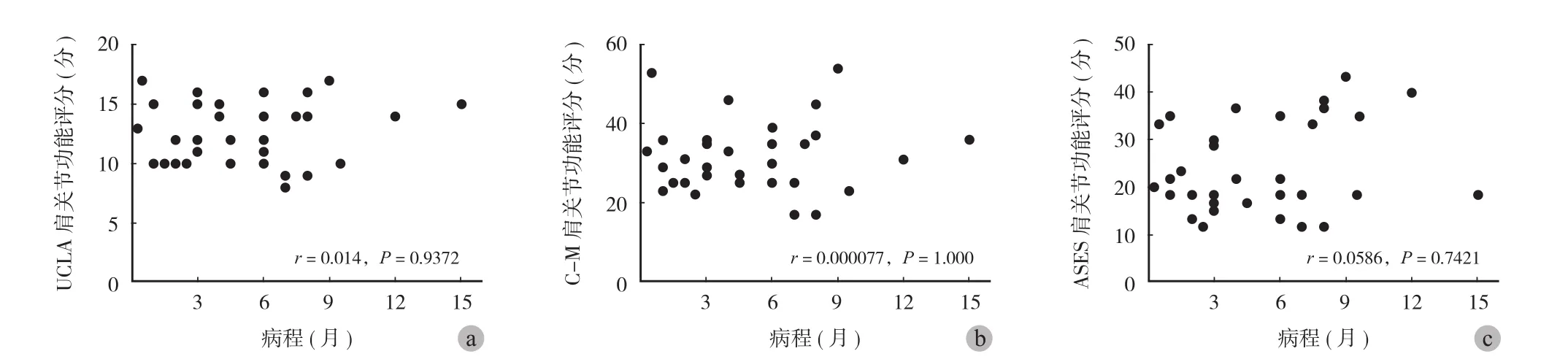
图3 术前不同肩关节功能评分与病程的散点图Fig.3 Scatter plot of different shoulder function scores and courses pre-operation
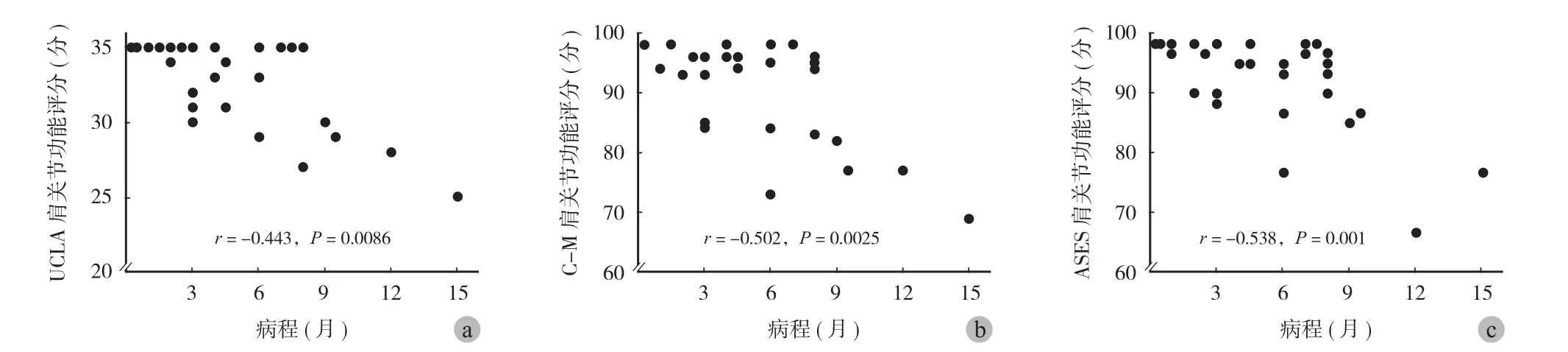
图4 末次随访不同肩关节功能评分与术前病程的散点图Fig.4 Scatter plot of different shoulder function scores at the final follow-up and preoperative courses

图5 末次随访不同肩关节功能评分与病程的线性回归分析图Fig.5 Linear regression analysis of different shoulder function scores and courses at the final follow-up
讨 论
1934 年,Codman 首次提出“冻结肩”的概念[2]。Nevasier 发现冻结肩最主要的病理改变是肩关节囊的局部粘连、挛缩和增厚,手术松解关节囊使得 10 例恢复了肩关节活动,遂称之为“粘连性肩关节囊炎 ( Adhesive Capsulitis of the Shoulder )”[6]。2011 年,美国肩肘外科医师协会将冻结肩定义为:“一种主、被动功能活动受限的肩关节疾病,且X 线片结果无特异性表现”。还将其分为原发和继发两类,其中继发性冻结肩的病因分为系统性、内因性、外因性三种[7]。2014 年,ISAK-OS 上肢委员会提出“凝肩 ( Stiff Shoulder )”的概念,不再推荐使用“粘连性肩关节囊炎”,同时将“凝肩”分为冻结肩 ( 原发性凝肩 ) 和继发性凝肩[8]。
临床通常认为冻结肩是一种自限性疾病,病程长约 1~3 年,根据其临床表现可分为三期:疼痛期、冻结期、恢复期[9]。然而,约 20%~50% 冻结肩患者的疼痛和功能障碍会不同程度地持续存在[10-11]。Wong 等[12]的系统回顾表明,目前暂无可靠的证据支持冻结肩自限性观点 ( 患者可以自行完全恢复 ),而且与既往冻结肩的临床症状可以在晚期恢复的观点不同;该系统回顾还发现,患者肩关节功能活动可在早期获得有限的改善,残留的症状往往会持续很长一段时间。Favejee 等[13]和 Kelley 等[14]均认为冻结肩的自限性观点会误导患者拒绝积极、有效地治疗,从而让患者遭受长时间的疼痛和功能障碍的折磨。不同程度的肩关节疼痛和主、被动活动受限严重影响患者的日常生活、工作、运动及睡眠[15]。此外,Toprak 等[16]的研究表明冻结肩患者存在不同程度心理上的焦虑。因此,临床工作者应该重新认识冻结肩的自然病程,正确引导患者的疾病治疗观念,对冻结肩作出及时干预,从而尽快减轻患者的痛苦并恢复肩关节的功能。
减轻疼痛、改善活动及恢复功能是冻结肩治疗主要的目的。通常早期多以口服止痛药、通常早期多以口服止痛药、关节内注射糖皮质激素及物理治疗等非手术为主。但并不是所有患者都可以通过非手术治疗获得满意的疗效。Simmonds 等[17]的研究发现,71% 的患者经过非手术治疗后 3 年依旧没有完全恢复正常状态,并且 43% 患者存在持续的肩关节疼痛。Griggs 等[18]报道了 75 例冻结肩患者非手术治疗后 22 个月的结果:10% 的患者存在休息时肩关节疼痛,27% 的患者存在活动时中度肩关节疼痛,10% 的患者对治疗效果不满意,7% 患者接受手术治疗。笔者认为非手术治疗针对冻结肩早期的炎症反应阶段有较好的疗效,而针对显著活动受限阶段,因为非手术治疗无法充分消除关节囊韧带复合体的粘连和挛缩,故而疗效较差。所以,针对以活动受限为主要症状的患者应推荐选择采用积极的手术干预。
麻醉下手法松解术作为冻结肩的治疗方式,其疗效目前存在一定的争议。而 Kivimäki 等[19]发表的多中心随机对照研究表明,以康复锻炼为对照,麻醉下手法松解术在术后患者的疼痛缓解和工作恢复方面并没有优势。同样,Jacobs 等[20]和 Mun 等[21]两位学者报道的前瞻性随机对照研究也表明:手法松解与关节内药物注射、关节造影下扩张术等非手术治疗相比,术后疗效并无显著差异。此外,麻醉下手法松解术的并发症 ( 如骨折、肩袖损伤等 ) 不容忽视[22]。在笔者看来,麻醉下手法松解术虽然术后即刻明显恢复关节活动度,但无法精确消除病变组织并充分控制后期的继发炎症反应,所以术后短期内会继续引发局部组织的粘连和挛缩,从而无法长时间改善症状。
1986 年,Ogilvie-Harris 等[23]首次报道在关节镜下手术治疗冻结肩。近年来,关节镜手术技术飞速发展并普及,肩关节镜手术因其微创、精准等优点而受到学者的广泛关注。相对于麻醉下手法松解术,因为关节镜下肩关节松解术可以进一步充分探查关节内病变、可以直视下更精确的松解病变部位、同时可以规避骨折等并发症,所以越来越多的临床医生选择关节镜技术来治疗冻结肩,其安全、有效、精准及快速的治疗效果也得到了广泛的认可。Smith 等[24]研究表明,50% 患者术后 1 周疼痛症状明显缓解,术后 6 周则达到 80%,平均缓解时间是术后 16 天。Le Lievre 等[25]对 43 例接受关节镜下肩关节松解术治疗的冻结肩患者进行了长达 7 年的随访,术后患者的疼痛及活动受限早期便得到明显改善,治疗效果在随访期间保持长久。本组患者末次随访 C-M 肩关节功能评分由术前的 29.50 提高至 96.00;末次随访 UCLA 肩关节功能评分由术前的12.00 提高至 35.00;末次随访 ASES 肩关节功能评分由术前的 18.33 提高至 95.00,本组 34 例,术后30 例获得满意的疗效,满意率达 97%,结果提示关节镜下肩关节松解术是治疗冻结肩的有效手段之一。本组 1 例男性糖尿病患者术后末次随访依旧存在持续的轻度疼痛和活动受限,考虑与患者合并糖尿病及性别有关。研究表明,男性冻结肩患者预后较女性差。而 Mehta 等[26]发现关节镜下肩关节松解术治疗的冻结肩患者中,合并糖尿病的患者术后疗效较非糖尿病患者差。
关节镜下肩关节囊松解的范围目前依旧存在争议,常规松解部位是肩袖间隙和喙肱韧带。除此之外,部分学者还推荐额外松解前方、下方、后方关节囊,甚至全部关节囊。Moon 等[27]比较了 16 例全关节囊松解和 19 例单纯前方关节囊松解患者术后的VAS 评分、肩关节 ROM 和 Constant 功能评分。结果显示,全关节囊松解者术后即刻的内旋活动较单纯前方关节囊松解者有显著增加,但术后 1 天患者疼痛,前者明显重于后者,且术后 6 个月各项结果并无差异。Chen 等[28]的前瞻性随机对照研究结果显示,与单纯前方关节囊松解相比,松解后关节囊在术后 3 个月内能获得更好的疼痛缓解、Constant 肩关节功能评分和活动度,而在术后 6 个月二者并无显著差异。Snow 等[29]的回顾性病例对照研究表明,24 个月的随访期内,松解后关节囊在改善肩关节ROM 和功能评分方面并没有明显获益。
冻结肩的主要病理改变是关节内滑膜组织的炎症反应和关节囊韧带复合体的纤维化性粘连和挛缩。肩袖间隙内关节囊、盂肱及喙肱韧带等的挛缩、增厚,会引起肩关节的外旋和屈曲受限;盂肱中韧带、肩胛下肌及前方关节囊的相互粘连会加重患肩外旋活动障碍;下方关节囊和盂肱下韧带的挛缩、粘连将引起肩关节的外展、前屈受限,并进一步加重内旋和外旋活动障碍;而后方关节囊的受累,则会引起肩关节体侧和外展位的内旋受限[8]。临床工作中发现,大部分来医院寻求治疗的患者,往往存在肩关节综合性受限,即有明显的内旋受限。鉴于冻结肩患者活动受限的解剖学机制,选择常规松解喙肱韧带,前、下及后方关节囊,上、中、下盂肱韧带,不常规松解肩胛下肌及肱二头肌长头腱。本组患者平均随访 2 年的结果显示,患者前屈、外展、外旋活动度分别恢复到 ( 160.44±9.24 ) °、 ( 158.06±8.92 ) °、 ( 57.06±10.08 ) °,内旋活动也恢复到 T12水平,均达到正常水平。该结果证实 270° 范围的松解可达到良好的恢复效果。此外,本研究发现患者术前病程长短与术前肩关节功能并无显著相关性,该结果可能与冻结肩的自然病程有关,就冻结肩的自然病程而言,患者早期肩关节疼痛及活动受限较轻,中期症状明显加重,晚期症状部分缓解。
冻结肩的手术适应证是经 3~6 个月非手术治疗仍无效者[5],有关手术时机的选择,目前并无定论,并且相关研究较少,尤其是关节镜下肩关节松解术的的干预时机。Flannery 等[30]报道了病程对与手法松解术后疗效的影响,其结果显示早期 ( 病程<9 个月 ) 手法松解治疗原发性冻结肩,术后末次牛津肩关节功能评分显著优于晚期 ( 病程>9 个月 )治疗。而 Thomas 等[31]却发现病程长短与手法松解术后末次牛津肩关节功能评分没有显著相关性。芬兰学者 Vastamaki 等[32]通过对比病程范围在 6~9 个月与病程在<6 和>9 个月两组患者术后末次随访结果,发现前者术后疼痛评分、肩关节外展和外旋活动及简单肩关节评分显著优于后者,而术后 Constant评分无显著差异。Thomas 等阴性结果可能跟患者的选择以及手术方法有关,其纳入的研究对象中存在活动受限不明显的早期冻结肩患者,而手法松解主要适用于明显活动受限的冻结期患者,对于早期( 疼痛期 ) 的冻结肩患者,其活动受限程度较轻,主要表现为滑膜和关节囊的炎症反应引起的疼痛。
印度学者 Sabat 和 Kumar 对 16 例早期冻结肩患者行关节镜下肩关节松解治疗,患者平均病程 4.5( 3~6 ) 个月,所有患者均于术后平均 4.5 个月回归工作,术后 1 年均获得满意的疗效[33]。提示早期采用关节镜下肩关节松解治疗的冻结肩同样可以获得良好的术后疗效。国内王海明等[34]的研究结果与其相似:冻结肩早期 ( Neviaser 1、2 期 ) 行关节镜下肩关节松解术治疗可以获得良好的治疗效果,且术后 1 年的随访结果优于非手术治疗。本研究结果显示,患者平均病程 5 ( 0.25~15 ) 个月,术后平均25 个月随访的 C-M、UCLA 及 ASES 等肩关节功能评分与术前病程均呈显著线性负相关,即关节镜下肩关节松解术治疗冻结肩的术后疗效随术前病程延长而降低。因此对冻结肩患者建议保守治疗效果不显著时,应尽早行关节镜下肩关节松解术,以期获得更好的疗效。
关节镜下肩关节松解术是治疗冻结肩有效方法,且患者术前肩关节功能与病程长短无显著相关性,而术后疗效与患者术前病程间存在明显的线性负相关,即患者病程越长术后效果越差。

