绝经后骨质疏松B细胞、T细胞亚群、免疫调控因子与骨密度相关性研究
毛未贤 张萌萌 马倩倩 高远 宋世凯 尹纪伟
1.吉林省一汽总医院,吉林 长春 130011 2.《中国骨质疏松杂志》社,北京 100102
女性绝经后由于卵巢功能低下,导致骨量快速丢失,骨吸收大于骨形成,引起骨质疏松。近年研究[1-2]表明,骨骼系统与免疫系统存在相互交叉、相互作用,绝经后骨质疏松由于雌激素水平下降,可通过直接或间接作用调节T淋巴细胞、B淋巴细胞分泌免疫调控因子,影响骨吸收与骨形成。成骨细胞、破骨细胞与淋巴细胞有共同的起源,在骨重建过程中T淋巴细胞、B淋巴细胞及免疫调控因子协同作用,调节骨代谢。本研究将对绝经后骨质疏松组与非骨质疏松组的B细胞(CD3-/CD19+)、T细胞亚群(调节性T细胞CD3+/CD4+/CD25+)所占比例进行研究,确定不同人群免疫细胞变化的特点。分析绝经后骨质疏松患者免疫调控因子(TNF-α、TGF-β、IL-17)的特征性改变及其与骨密度(bone mineral density, BMD)的相关性。
1 资料和方法
1.1 资料
1.1.1研究对象:从吉林省一汽总医院门诊及住院患者中筛选50~70岁绝经后女性300名,平均年龄(63.4±7.2)岁。排除患有严重肝、肾疾病、糖尿病、甲状旁腺机能亢进、甲状旁腺机能减退、甲亢、甲减、肿瘤及放化疗患者;排除患有子宫肌瘤、接受过卵巢手术者及长期服用糖皮质激素治疗者;排除半年内应用影响雌激素水平药物者。记录受试者一般情况,采用美国Hologic Discovery WA型骨密度仪检测BMD。按照WHO关于骨质疏松的诊断标准,骨密度低于同性别峰值骨量值2.5标准差即诊断为骨质疏松。根据BMD检测结果,将受试者分为绝经后骨质疏松组[187例,(64.9±7.6)岁]和绝经后非骨质疏松组[113例,(61.4±8.5)岁]。
1.1.2实验仪器与试剂:美国Hologic Discovery WA型骨密度仪,美国贝克曼Navios 流式细胞仪,美国Thermo公司全自动酶标免疫分析仪;荧光标记单克隆抗体CD3-PerCP-Cyanine5.5、CD4-FITC、CD25-PE、白细胞分化抗原CD19-APC检测试剂,均购自安捷伦生物(杭州)有限公司;TNF-α、TGF-β1、IL-17 ELISA酶联免疫试剂盒购自联科生物。
1.2 方法
1.2.1检测骨密度:采用美国Hologic Discovery WA型骨密度仪检测受试者腰椎正位(L1~4)BMD,每次开机后均用模体校正,测量误差小于0.5%。
1.2.2采血:抽取受试者外周静脉血10 mL,其中5 mL用EDTA或肝素抗凝,用于B细胞、T细胞亚群分析,5 mL促凝血当日离心分离血清,-20 ℃冻存,用于免疫调控因子检测。
1.2.3流式细胞仪分析淋巴细胞亚群:利用流式细胞仪对2日内抽取的外周抗凝血进行CD3+/CD4+/CD25+调节性T细胞、CD3-/CD19+ B细胞分析。
1.2.4免疫调控因子检测:采用美国Thermo公司全自动酶标免疫分析仪测定血清免疫调控因子TNF-α、TGF-β1、IL-17水平。
1.3 统计学处理
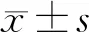
2 结果
2.1 绝经后骨质疏松组与非骨质疏松组BMD检测结果
绝经后骨质疏松组与非骨质疏松组BMD差异显著,结果有统计学意义。见表1。
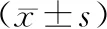
表1 绝经后骨质疏松组与非骨质疏松组BMD检测结果
2.2 绝经后骨质疏松组与非骨质疏松组淋巴细胞亚群检测结果分析
绝经后骨质疏松组外周血T淋巴细胞(CD3+)、辅助性T淋巴细胞(CD3+ CD4+)百分比与绝经后非骨质疏松组比较差异无统计学意义(P>0.05)。绝经后骨质疏松组外周血B淋巴细胞(CD3-/CD19+)百分比低于非骨质疏松组,但差异无统计学意义(P>0.05)。见表2。
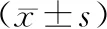
表2 骨质疏松组与非骨质疏松组T细胞与B细胞(CD3-/CD19+)分析
2.3 绝经后骨质疏松组与非骨质疏松组调节性T淋巴细胞(CD3+/CD4+/CD25+)亚群检测结果分析
绝经后骨质疏松组调节性T淋巴细胞亚群占CD4+T淋巴细胞的比例为(6.23 ±2.76)%,非骨质疏松组调节性T细胞亚群占CD4+T淋巴细胞的比例为(8.63 ±3.19)%,与骨质疏松组比较差异有统计学意义(P<0.05)。见表3。
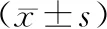
表3 骨质疏松组与非骨质疏松组调节性T细胞(CD3+/CD4+/CD25+)亚群分析
2.4 绝经后骨质疏松组与非骨质疏松组免疫调控因子(TNF-α、TGF-β1、IL-17)检测结果比较
结果显示,骨质疏松组血清TNF-α水平高于非骨质疏松组,差异有统计学意义(P<0.05);骨质疏松组血清TGF-β1水平低于非骨质疏松组,差异有统计学意义(P<0.05);骨质疏松组血清IL-17水平高于非骨质疏松组,差异有统计学意义(P<0.05)。TNF-α与腰椎(L1~4)BMD呈负相关(P<0.05),TGF-β1与腰椎(L1~4)BMD呈正相关(P<0.05)、IL-17与腰椎(L1~4)BMD呈负相关(P<0.05)。见表4、表5。
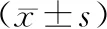
表4 绝经后骨质疏松组与非骨质疏松组免疫调控因子(TNF-α、TGF-β1、IL-17)检测结果比较

表5 骨质疏松组、非骨质疏松组TNF-α、TGF-β1、IL-17与腰椎(L1~4)BMD的相关性分析
3 讨论
调节性T细胞(regulatory T cell,Treg)是T淋巴细胞的一个亚群,是表达IL-2可溶性受体α链(CD25)CD4+T细胞的一类细胞亚群[3],在维持机体免疫平衡、介导机体免疫耐受等方面具有重要的调控作用,在抑制绝经后骨质疏松演变进程中发挥重要调节作用[4-6]。CD3+/CD4+/CD25+调节性T细胞在骨代谢中对破骨细胞起着负调控的作用,能够抑制破骨细胞的形成与分化,降低破骨细胞的活性。目前认为CD3+/CD4+/CD25+调节性T细胞对破骨细胞的抑制作用主要通过两条途径实现:一是细胞间直接接触途径,二是免疫调控因子依赖途径。
免疫系统和骨骼系统共享很多调节因子,如肿瘤坏死因子-α(tumor necrosis factor-α,TNF-α)、转化生长因子-β(TGF-β)、白细胞介素17 (interleukin-17,IL-17)等,其中TNF-α、IL-17等在破骨细胞的增殖、分化、活化过程中发挥着正调控的作用[7]。TNF-α 是十分重要的破骨细胞激活因子,可直接促进破骨细胞前体细胞的有丝分裂及破骨祖细胞的分化[8],刺激前祖细胞产生新的破骨细胞;也可介导基质细胞和成骨细胞分泌参与破骨细胞分化所必需的“下游”细胞因子,如M-CSF、IL-6、IL-11、RANKL等,间接促进破骨祖细胞的增殖[9]。此外,TNF-α对成熟破骨细胞的骨吸收功能也有促进作用,TNF-α可间接激活成熟的破骨细胞形成骨吸收陷窝,增强破骨细胞骨吸收功能,抑制破骨细胞凋亡[10]。IL-17是促进骨吸收的细胞因子,IL-17能直接刺激破骨细胞分化,抑制成骨细胞分化,抑制骨基质矿化,增加成骨细胞分泌RANKL[11],抑制骨保护素(osteoprotegerin,OPG)的分泌,使RANKL /OPG 比值增大,促进破骨细胞的生成[12]。TGF-β抑制破骨细胞骨吸收,调节骨吸收区新骨的形成。TGF-β参与骨与软骨的形成,对骨组织修复具有重要的的调节作用。TGFβ通过强大的骨形成和骨修复作用,可增加骨密度。
B淋巴细胞一方面通过分泌TGF-β来诱导破骨细胞的凋亡,另一方面是OPG的主要来源,可在T细胞刺激下,提高骨微环境中OPG水平,来抑制破骨细胞的形成[13-14],对骨破坏具有保护作用。
T细胞及B 细胞通过影响破骨细胞分化增殖,在骨质疏松发病机制中发挥重要作用。至今,对于绝经后骨质疏松患者T细胞亚群和B细胞亚群所占比例和免疫调控因子的研究甚少。本研究探讨了T细胞亚群(调节性T细胞CD3+/CD4+/CD25+)和B细胞(CD3-/CD19+)与免疫调控因子(TNF-α、TGF-β、IL-17)协同作用对骨质疏松发生、发展的影响。结果显示,绝经后骨质疏松组调节性T淋巴细胞亚群占CD4+T淋巴细胞的比例低于非骨质疏松组(P<0.05),绝经后骨质疏松症女性调节性T淋巴细胞亚群有着明显变化。说明调节性T细胞在在绝经后骨质疏松的发生、发展过程中具有重要调节作用。绝经后骨质疏松组外周血B淋巴细胞(CD3-/CD19+)百分比低于非骨质疏松组女性,但差异无统计学意义(P>0.05)。绝经后骨质疏松症患者血清免疫调控因子(TNF-α、TGF-β、IL-17)水平与非骨质疏松女性差异明显。绝经后骨质疏松组血清TNF-α、IL-17水平高于非骨质疏松组(P<0.05),TNF-α、IL-17与腰椎(L1~4)BMD呈负相关(P<0.05);骨质疏松组血清TGF-β1水平低于非骨质疏松组(P<0.05),TGF-β1与腰椎(L1~4)BMD呈正相关(P<0.05)。
Bozec等[15]研究了调节性T细胞在骨重建与骨相关疾病(如骨质疏松症或炎性骨丢失)中的作用及其调节破骨细胞形成的分子机制。发现Treg细胞可以通过分泌细胞因子TGF-β、IL-10、IL-4等来调节破骨细胞生成。Treg细胞也可通过细胞毒性T淋巴细胞抗原(CTLA-4)调节破骨细胞的分化,在体外和体内诱导破骨细胞凋亡,抑制破骨细胞的分化。徐玉善等[16]分析了绝经后骨质疏松患者的免疫系统变化,发现绝经后骨质疏松症女性的T淋巴细胞、B淋巴细胞有着明显变化,骨质疏松组T淋巴细胞较对照组减少,B淋巴细胞升高。SC等[17]调查发现由于雌激素分泌的减少,参与免疫反应的T、B淋巴细胞存活延长,其分泌的肿瘤坏死因子TNFα增多,直接或间接的作用于成骨和破骨细胞,刺激破骨细胞的形成和活化,导致骨形成和骨吸收之间的动态平衡失调,最终导致骨质疏松。江艳等[18]对不同年龄组雄性SD 大鼠调节性T 细胞的研究表明,Treg细胞占CD4+T细胞百分比与骨密度呈正相关,随Treg数量百分比增高,骨吸收减少,骨密度值升高。研究[19]表明,调节性T细胞对雌激素的反应性更强,雌激素可以上调Treg 亚群比例。Pacifici R等[20]观察到卵巢切除小鼠的T细胞缺陷能够拮抗骨量的流失;而Lee等[21]发现卵巢切除小鼠的T细胞缺陷并不能阻止皮质骨的骨量流失,提示T 细胞在骨重建过程中的作用错综复杂。
Onal等[22]的研究发现B细胞在正常骨重建过程中发挥的作用很少,但在雌激素水平下降时,可抑制破骨细胞的分化。Breuil等[23]观察绝经后骨质疏松患者B 淋巴细胞数目较正常对照组减少,并与骨密度负相关。Li等[24]发现T 淋巴细胞在卵巢切除后活化,其表达的共刺激分子配体CD40 L 与B 淋巴细胞表面CD40 结合,从而促进B 淋巴细胞对OPG 的产生。如果T 淋巴细胞缺陷,或无CD40 和CD40 L 的表达,小鼠将表现OPG 减少,诱发骨质疏松,表明T、B 淋巴细胞可相互作用、相互影响,从而在骨代谢调节中发挥重要作用。
IL-17主要由辅助T细胞17(Th17)分泌。IL-17 诱导破骨细胞前体、基质细胞和成骨细胞的RANKL 表达,从而促进破骨细胞分化与生成[25]。CJ等[26]研究发现IL-17 参与了绝经后骨质疏松的发病机制,抑制IL-17或其受体能减少骨量的丢失。Tyagi等[27]的研究证明,雌激素缺乏诱导IL-17生成,刺激破骨细胞的分化,在预先使用雌激素(E2) 处理后被逆转,认为雌激素缺乏诱导IL-17生成是骨质疏松的一个新的候选发病机制。Talaat等[28]的研究说明Th17 细胞和其细胞因子链 IL-6、IL-17、IL-23 升高,调节性T细胞(Treg 细胞)和其细胞因子链IL-10、TGF-β降低,对骨质疏松的发生、发展具有重要作用。
当雌激素缺乏时,TNF-α促进OC 前体细胞的增殖分化和成熟OC 的活性,抑制OB 的形成和成熟OB 的功能,增强骨吸收,在绝经后骨质疏松症发展中发挥重要作用。有研究[29]表明,TNF-α在绝经后骨质疏松症患者中显著上调,TNF-α可通过激活NF-κB促进RNAKL诱导的体外破骨细胞形成。有学者[30]经研究发现,绝经后骨质疏松患者和绝经后骨量减少者血清TNF-α和IL-6水平均明显高于正常者,差异有显著性。提示TNF-α和IL-6可作用于破骨细胞,刺激骨吸收作用。Zhu S等[31]对TNF-α基因敲除小鼠预防骨质流失与骨代谢调节机制中的作用研究显示,TNF-α基因的敲除可显著上调成骨细胞相关基因(Runx2和Col1a1)的mRNA表达,并下调破骨细胞相关mRNA抗酒石酸酸性磷酸酶(TRACP)、基质金属蛋白酶9(MMP-9)和组织蛋白酶K(CTSK)的表达。
TGF-β促进成骨细胞增殖、分化,Selvamurugan等[32]研究发现TGF-β信号传导途径是促进成骨细胞分化,刺激骨形成的重要途径。邓盎等[33]研究雌激素受体β基因沉默对人成骨细胞TGFβ1表达的影响,结果提示雌激素受体β可能通过调控TGFβ1和骨形态发生蛋白 2 的表达在骨代谢中发挥作用。Tian等[34]的研究指出TGF-β对于骨重建和骨骼修复是最重要的。TGF-β能刺激前成骨细胞增殖,提高细胞外基质合成,促进骨重建。
本研究对绝经后骨质疏松与非骨质疏松人群的B细胞(CD3-/CD19+)、调节性T细胞(CD3+/CD4+/CD25+)亚群的分析显示,绝经后骨质疏松女性调节性T淋巴细胞亚群有着明显变化,调节性T淋巴细胞亚群占CD4+T淋巴细胞的比例低于非骨质疏松女性,外周血B淋巴细胞(CD3-/CD19+)百分比低于非骨质疏松组女性,血清免疫调控因子(TNF-α、TGF-β、IL-17)水平与非骨质疏松女性相比,差异显著。T淋巴细胞、B 淋巴细胞与免疫调控因子协同作用,通过影响破骨细胞、成骨细胞分化、增殖,调节骨重建,骨质疏松与机体免疫系统密切关联。

