经脐单孔腹腔镜胆囊切除术对胆囊结石患者疗效及其炎症水平的影响
薛金晶 张德龙 于鑫

[摘要] 目的 經脐单孔腹腔镜胆囊切除术对胆囊结石患者疗效及其炎症水平的影响。 方法 2016年10月至2019年10月间于本院治疗的胆囊结石患者80例,按照随机数字表法分为对照组和观察组,每组各40例。对照组行LC治疗,观察组行TUSPLC治疗。观察两组患者手术情况、术后疼痛、胃肠道恢复、血清炎症因子水平、免疫功能及血管内皮功能指标情况。 结果 观察组手术时间长于对照组,差异有统计学意义(P<0.05),两组患者术中出血量及住院时间比较,差异无统计学意义(P>0.05);观察组患者肛门排气时间、肠鸣音时间、进食时间、排便时间均明显短于对照组(P<0.05),观察组术后6 h VAS评分及术后止痛药使用率均低于对照组(P<0.05),术后24 h两组患者VAS评分比较,差异无统计学意义(P>0.05);术后两组患者血清淀粉酶、ICAM-1、MPO及IL-1水平较术前升高(P<0.05),观察组升高幅度低于对照组(P<0.05);两组患者术后血清ET、NO、CD3+及IgM水平均低于术前(P<0.05);术前及术后两组患者血管内皮功能及免疫指标比较,差异无统计学意义(P>0.05)。 结论 TUSPLC对胆囊结石患者疗效理想,可有效降低患者术后炎症因子水平,且患者术后疼痛程度小、胃肠功能恢复快。
[关键词] 胆囊结石;经脐单孔腹腔镜胆囊切除术;免疫功能;血管内皮功能
[Abstract] Objective The effect of transumbilical single port laparoscopic cholecystectomy on the curative effect and inflammation level of patients with gallstone. Methods A total of 80 patients with gallstone treated in our hospital from October 2016 to October 2019 were divided into the control group for LC treatment and the observation group for TUSPLC treatment using random number table. The surgery condition,postoperative pain,gastrointestinal recovery,serum inflammatory factor content, immune function and changes in vascular endothelial function indicators were observed in both groups. Results The surgery time in the observation group was longer than that in the control group, with significant difference(P<0.05). There was no significant difference in the group amount of intraoperative blood loss and hospitalization stay between the two groups(P>0.05). The time of anal exhaust, time resuming bowel sounds, eating time, defecation time in the observation group were all shorter than those in the control group(P<0.05), 6 h postoperative VAS score and the utilization rate of analgesic postoperatively in the observation group were all lower than those in the control group(P<0.05). There was no significant difference in VAS score between the two groups at 24 h postoperatively(P>0.05). The levels of serum amylase, ET, ICAM-1, MPO and IL-1 between the two groups after surgery were increased more obviously than those before the surgery, and the increase in the observation group were lower than those in the control group(P<0.05). The levels of serum ET, NO, CD3+ and IgM between the two groups after surgery were lower than those before surgery(P<0.05). There was no significant difference in vascular endothelial function and immune indexes between the two groups before and after surgery (P>0.05). Conclusion TUSPLC has an ideal curative effect on patients with gallstone. It can effectively reduce the content of postoperative inflammatory factors, with less postoperative pain and fast gastrointestinal recovery.
[Key words] Gallstone; Transumbilical single port laparoscopic cholecystectomy; Immunologic function; Vascular endothelial function
胆结石是临床常见外科疾病,为胆道系统出现结石,其病因包括基因遗传、体质肥胖、餐后零食、不吃早餐及运动较少等,尤其是目前人们生活水平不断提高,饮食结构发生了较大变化,导致胆结石的发病率逐年升高[1-2]。肝内胆管、肝外胆管及胆囊等位置均可存在胆结石,同时有报道称,临床15%~18%胆囊结石者合并胆总管结石[3-4]。临床对于胆囊结石疗法较多,而胆囊结石治疗金标准为腹腔镜胆囊切除术(Laparoscopic cholecystectomy,LC),但单一LC手术对胆囊结石患者病情缓解不够彻底,经脐单孔腹腔镜胆囊切除术(Transumbilical single-port laparoscopic cholecystectomy,TUSPLC)为传统LC手术基础上采用最先进微创技术,患者在手术时治疗设备可经脐单孔进入到腹腔内,使用脐带的皱襞遮挡手术切口,具有美容效果好、患者创伤小等优势。目前,临床关于TUSPLC患者术后血清炎症水平与血管内皮功能研究较少,因此,本研究旨在探讨经脐单孔腹腔镜胆囊切除术对胆囊结石患者疗效与炎症水平的影响,现报道如下。
1 资料与方法
1.1一般资料
选取2016年10月至2019年10月于本院治疗的胆囊结石患者80例。纳入标准[5]:①结合临床表征、CT及B超等确诊为胆囊结石者;②无黄疸病史,良性胆囊病变者;③耐受手术,有手术指征,近期无急性发作者;④患者或家属知情并签署同意书;⑤本研究经医院医学伦理委员会批准者。排除标准[6]:①合并胆囊恶性病变指征者;②合并全身感染性疾病者;③处于哺乳或妊娠期者;④合并免疫系统、凝血功能障碍者;⑤有上腹部手术史者;⑥胆囊结石颈部嵌顿者。采用随机数字表法分为对照组和观察组,每组各40例,两组患者临床资料比较,差异无统计学意义(P>0.05),具有可比性。见表1。
1.2 方法
两组患者术前8 h禁水禁食,手术前30 min予100 mg苯巴比妥(重庆药友制药有限公司,批准文号:国药准字H50021536,生产批号:20160908,规格:1 mL∶0.1 g)、0.5 mg阿托品(上海禾丰制药公司,批准文号:国药准字H31021057,生产批号:20160604,规格:10 mg×10支×2 mL)肌内注射。
1.2.1 对照组行LC治疗 患者仰卧位置,全麻,患者右锁骨中线肋缘下1 cm、剑突下2 cm及脐下缘2 cm分别行切口穿刺,建立气腹;入腹部十二指肠韧带游离,解剖胆囊前后三角,胆囊动脉和胆囊管显露、夹闭,剥离胆囊,切口缝合。
1.2.2 观察组行TSHLC治疗 依据患者脐部形状做3 cm左右的弧形切口,直视下逐层切开腹壁,建立气腹,腹内压10~12 mmHg(1 mmHg=0.133 kPa),CO2流量40 L/min;而后行10 mm通道作为观察孔,置入腹腔镜;右侧5 mm作為副操作孔,左侧5 mm作为主操作孔,使3个孔为“品”形。腹腔探查,患者可进行手术后采取头高脚低30°体位,同时朝左侧15°~30°倾斜,牵引钳置入右侧通道内,弯曲电钩置入左侧通道内,先将后三角和胆总管外侧解剖,再解剖前三角和胆总管前外侧壁,胆囊动脉和胆囊管游离,分别远近端夹闭并切断,胆囊剥离,对患者创面止血。取出胆囊后气腹解除,切口缝合,皮肤采用创可贴对拢。两组患者术抗感染治疗。
1.3观察指标及评价标准
(1)观察患者手术情况:包括术中出血量、手术时间及住院时间。(2)术后6 h、24 h采用视觉模拟评分法(Visual analog scale,VAS)[7]评估患者疼痛情况,0分为无痛,10分为最痛,得分越高则疼痛越严重。(3)术后胃肠功能恢复情况:包括肛门排气时间、肠鸣音恢复时间、进食时间和排便时间。(4)手术前后采集患者空腹静脉血,观察指标如下:①血清炎症指标。采用酶联免疫吸附法(Enzyme-linked immunosorbent assay,ELISA)法[8]检测血清炎症指标,包括淀粉酶、白细胞介素-1(Interleukin-1,IL-1)、髓过氧化物酶(Myeloperoxidase,MPO)、细胞间黏附分子-1(Intercellular adhesion molecule-1,ICAM-1);②血管内皮功能指标。硝酸还原酶法[9]检测一氧化氮(Nitric oxide,NO)含量,放射免疫法[10]检测内皮素(Endothelin,ET)含量;③免疫指标。采用免疫比浊法[11]检测免疫球蛋白M(Immunoglobulin M,IgM)含量,流式细胞仪检测CD3+水平。
1.4 统计学分析
采用SPSS 19.0统计学软件进行数据分析,计量资料以(x±s)表示,采用t检验,计数资料以[n(%)]表示,采用χ2检验,P<0.05为差异有统计学意义。
2 结果
2.1 两组患者手术情况比较
观察组手术时间长于对照组,差异有统计学意义(P<0.05),两组患者术中出血量及住院时间比较,差异无统计学意义(P>0.05)。见表2。
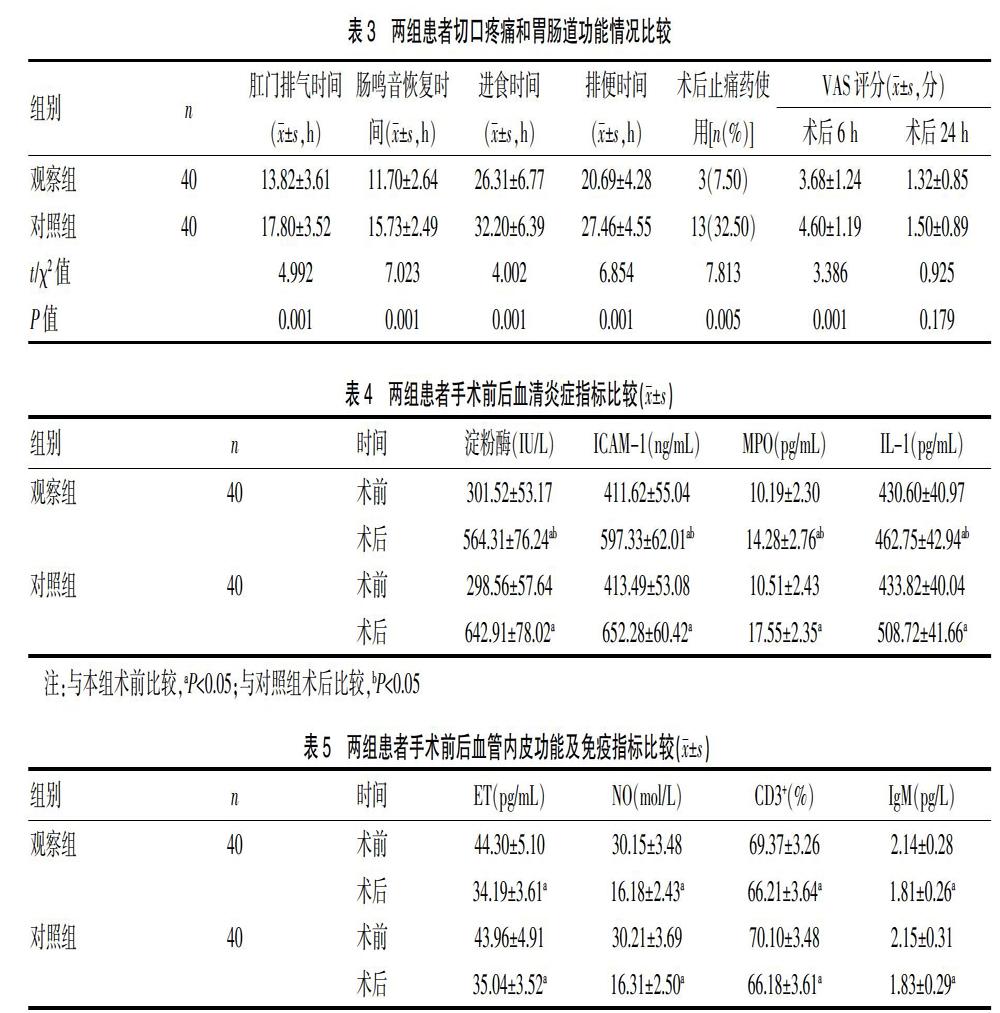
2.2两组患者切口疼痛和胃肠道功能情况比较
观察组患者肛门排气时间、肠鸣音恢复时间、进食时间、排便时间均明显短于对照组,观察组术后6 hVAS评分及术后止痛药使用率均明显低于对照组,差异有统计学意义(P<0.05),术后24 h两组患者VAS评分比较,差异无统计学意义(P>0.05)。见表3。
2.3两组患者手术前后血清炎症指标比较
术后两组患者血清淀粉酶、ICAM-1、MPO及IL-1水平较术前升高,差异有统计学意义(P<0.05),观察组升高幅度低于对照组,差异有统计学意义(P<0.05)。见表4。
2.4 两组患者手术前后血管内皮功能及免疫指标比较
两组患者术后血清ET、NO、CD3+及IgM水平均低于术前,差异有统计学意义(P<0.05);术前及术后两组患者血管内皮功能及免疫指标比较,差异无统计学意义(P>0.05)。见表5。
2.5两组患者并发症发生情况比较
术后观察组患者并发症总发生率为5.00%,对照组并发症总发生率为10.00%,组间比较差异无统计学意义(P>0.05)。见表6。
3 讨论
现代外科医师在关注患者疗效的同时,对患者创伤和术后瘢痕的美观也比较重视,TUSPLC由二孔法及三孔法腹腔镜手术进展而来,对患者切口小、受损程度轻,且切口在脐部隐匿性和美观性更好。传统腹腔镜胆囊切除术为临床胆囊疾病治疗的标准术式,临床应用需建立3~4个小直径的操作孔于患者腹部,手术器械置入后能够完成手术,具有并發症低、术后恢复快和创伤小等优势,但对于周围组织严重粘连、胆囊三角水肿者行腹腔镜手术的难度较高,易导致胆道受损。TUSPLC经胆囊后三角入路,相对胆囊前三角,其后三角面积更宽且没有血管组织,操作空间上优势较大,同时胆囊后三角被覆浆膜下无胆囊动脉主干,能够有效避免解剖时出血而对手术视野造成的影响[12]。既往报道称,后三角入路相对腹腔镜切除的前三角入路在中转开腹率、并发症和术中出血方面更具优势,但临床操作中难以形成三角且显露难度较大,患者体内外的器械互相制约增大了手术风险与手术难度[13]。
本研究结果显示,观察组手术时间长于对照组(P<0.05),两组患者术中出血量及住院时间比较,差异无统计学意义(P>0.05),最可能是由于TUSPLC手术对医师技术要求更高,临床经验不足会造成手术时间延长。本研究结果还显示,观察组患者肛门排气时间、肠鸣音恢复时间、进食时间、排便时间均明显短于对照组,观察组术后6 h VAS评分及术后止痛药使用率均明显低于对照组(P<0.05),提示TUSPLC手术可促进患者恢复胃肠功能,减轻疼痛程度。这是由于TUSPLC手术仅有一个位于腹部的操作孔,患者疼痛感较轻,同时脐部切口相对较大,在取出胆囊时不需要对穿刺孔机械性扩张,对腹壁创伤降低,术后疼痛感轻。腹部手术患者受手术创伤、原发病及麻醉等因素影响,术后容易发生肠道紊乱,表现为恢复排便、排气慢及腹胀等,病情严重者还会发生肠梗阻、肠粘连及切口感染等并发症,延长了患者的恢复时间。有研究显示,患者手术切口越大则其肠胃紊乱可能性也越大[14]。观察组行TUSPLC手术时脐部切口大,在取出胆囊时不必延长切口,胆汁不会流入至腹腔,同时患者腹壁受损程度轻,对恢复胃肠道功能有利。
手术、创伤等刺激会导致机体内皮细胞、中性粒细胞等调节血管内皮功能的因子释放引起血管内皮功能受损[15-16]。NO、ET是血管舒张与收缩功能调节的主要物质,为反映血管内皮功能的灵敏指标。有研究显示,ICAM-1和IL-1等炎症因子能反映组织受损程度的同时可介导手术应激反应,导致组织缺血缺氧性损伤,进而使血清MPO表达上升[17-21]。淀粉酶主要由胰腺合成后分泌之消化道内,若出现胰腺炎或胆囊炎等病变导致组织损伤或胆道梗阻可大量释放入血。IgM为特异性免疫球蛋白,一般由体液免疫应答所分泌,可清除病原体保护机体;手术会使机体内IgM消耗过度,同时对合成IgM抑制,造成其含量降低。T淋巴细胞及其亚群含量一般相对稳定,手术应激会使血清内T淋巴细胞含量降低,亚群细胞比例失衡[22-25]。本研究结果显示,术后两组患者血清淀粉酶、ICAM-1、MPO及IL-1水平较术前升高(P<0.05),观察组升高幅度低于对照组(P<0.05),提示TUSPLC手术所致患者炎症与应激水平较低,利于解除胆道梗阻,降低手术创伤。另外,两组患者术后并发症总发生率比较,差异无统计学意义(P>0.05),这是由于患者脐部的切口相对较大,但直视下缝合,不会增加切口感染、切口血肿等并发症。脐带是母体与胎儿间自然通路,而TUSPLC手术则对该通路充分利用,在脐下缘行长约2.0 cm的弧形切口,同时缝合时关注脐部整形,手术瘢痕隐匿,使患者在取得一定疗效的同时其美容效果也较理想。
综上所述,TUSPLC对胆囊结石患者疗效理想,可有效降低患者术后炎症因子水平,且患者术后疼痛程度小、胃肠功能恢复较快,但患者术后免疫功能指标及血管内皮功能指标与LC手术患者比较无显著差异,可能与临床应用不广泛、术中难度大等有关,今后还需更大样本量研究佐证。
[参考文献]
[1] 李海东,徐安安,黄安华,等. 1250例经脐单孔腹腔镜胆囊切除术临床分析[J]. 中华普通外科杂志,2017,32(5):445-446.
[2] Hiwatashi K,Okumura H,Setoyama T,et al. Evaluation of laparoscopic cholecystectomy using indocyanine green cholangiography including cholecystitis:A retrospective study[J]. Medicine,2018,97(30):e11654.
[3] 陈光彬,刘丹峰,章新桥,等. Rouviere沟引导的胆囊后三角入路在预防腹腔镜胆囊切除术中胆管损伤的作用[J]. 中华普通外科杂志,2018,33(2):101-104.
[4] Lee R,Ha H,Han YS,et al. Percutaneous transhepatic gallbladder drainage followed by elective laparoscopic cholecystectomy for patients with moderate to severe acute cholecystitis[J]. Medicine,2017,96(44):e8533.
[5] 王青,杨平,王成果,等. 胆囊结石分级分期治疗策略——附441例保胆手术经验总结与体会[J]. 中国内镜杂志,2014,20(3):225-229.
[6] 刘万涛,吴振华,李常恩,等. 两种不同微创术式治疗胆囊结石合并胆总管结石效果比较的系统评价[J]. 中国循证医学杂志,2011,11(11):1313-1320.
[7] 沈剑涛,汪东树,宋康颉.经胆囊后三角解剖入路腹腔镜胆囊切除术治疗胆囊结石伴慢性胆囊炎的临床疗效[J].医学综述,2019,25(18):3741-3745.
[8] 韩素桂,黄彩云,郑璇,等. 比较用凝集素微量离心柱法和酶联免疫吸附法检测甲胎蛋白异质体对原发性肝癌的诊断价值[J]. 中国临床药理学杂志,2018,34(13):1517-1519.
[9] 吴淼,钟江华,彭振宇,等. 原发性高血压患者血清Fractalkine水平与血管内皮功能损伤的相关性研究[J]. 中国现代医学杂志,2018,28(1):103-107.
[10] 盛晓光,常红叶, 齐力,等. 电化学发光免疫法和放射免疫法检测血清甲状腺激素的对比分析[J]. 中國实验诊断学,2016,16(8):1349-1350.
[11] 朱海波,尹伶,王新,等.免疫比浊法测定尿液游离血红蛋白的方法学研究[J].现代检验医学杂志,2018,33(1):67-71,76.
[12] Simon A,Monnet E. Laparoscopic cholecystectomy with single port access system in 15 dogs[J]. Veterinary Surgery,2019,5(3):116-120.
[13] 康利民,郑永,施红宁,等. 急性胆囊炎单孔腹腔镜胆囊切除术与传统腹腔镜手术的对比研究[J]. 腹腔镜外科杂志,2017,22(11):62-66.
[14] Balasuriya HD,Dunn DJ,Joseph MG. How to gain safe entry for laparoscopic cholecystectomy in the multi-scarred abdomen:How to do it[J]. ANZ Journal of Surgery,2018,88(4):97-102.
[15] Kang SH,Park MH. Comparison of early postoperative recovery between laryngeal mask airway and endotracheal tube in laparoscopic cholecystectomy:A randomized trial[J]. Medicine, 2019,98(25):e16022.
[16] 李坚,袁伟,张志勇,等.单孔腹腔镜胆囊切除术的临床应用研究[J].腹腔镜外科杂志,2017,22(11):832-834.
[17] Slim K.Is single port laparoscopic cholecystectomy a new gold standard:Letters to the Editor[J]. ANZ Journal of Surgery,2018,88(3):248-249.
[18] 沈刚,李功俊,白毅,等.单孔腹腔镜保胆取石治疗儿童胆囊结石的临床体会[J].中华小儿外科杂志,2018,39(10):748.
[19] 韩肃,陈西兰.腹腔镜胆囊切除术对慢性胆囊炎伴胆囊结石患者细胞因子及氧化应激反应的影响[J].安徽医学,2018,39(2):174-178.
[20] Utsumi M,Aoki H,Kunitomo T,et al.Preoperative risk factors for conversion of laparoscopic cholecystectomy to open cholecystectomy and the usefulness of the 2013 Tokyo Guidelines[J].Acta medica Okayama,2017,71(5):419-423.
[21] 蔡婷婷,周益峰,徐新.生长抑素对急性结石性胆囊炎手术患者能量消耗及炎症因子水平的影响[J].中国中西医结合急救杂志,2018,5(4):375-378.
[22] Koizumi N,Kobayashi H,Takagi T,et al.Is single-incision laparoscopic cholecystectomy feasible for acute cholecystitis? A consecutive study of 60 cases[J].Surgical Laparoscopy,Endoscopy Percutaneous Techniques,2017, 27(5):1-5.
[23] 王剑,王浩,陈春燕.疏肝利胆汤联合腹腔镜胆囊切除术治疗急性结石性胆囊炎的疗效及对血清IL-6和TNF-α水平的影响[J].中华中医药学刊,2019,6(5):201-205.
[24] 张宪光,程远,蒋泽生,等.单孔腹腔镜胆囊切除术1 126例经验[J].中华肝胆外科杂志,2017,23(8):530-534.
[25] Sun N,Zhang J,Zhang C,et al.Single-site robotic cholecystectomy versus multi-port laparoscopic cholecystectomy:A systematic review and meta-analysis[J].The American Journal of Surgery,2018,216(6):220-224.
(收稿日期:2020-09-25)

