生物反馈盆底电刺激联合盆底肌训练治疗产后压力性尿失禁效果分析
毕玉洁,张丽娜
(新郑市公立人民医院妇产科,河南 郑州 451100)
产后压力性尿失禁(PSUI)发生率较高,严重影响女性身体健康及正常生活,被人们称为“社交癌症”[1-2]。PSUI多数因阴道分娩过程中,胎儿娩出导致盆底肌肌群与韧带出现神经血管受损或过度扩张,致盆底肌、肛肌萎缩。有研究表明,PSUI发病90d内若未采取有效治疗,5年若再次分娩,母婴安全风险增加[3]。临床治疗PSUI分为手术治疗与非手术治疗,手术治疗创伤大,考虑到女性生育与身体健康需求,患者接受度差[4-5]。生物反馈盆底肌电刺激治疗为常用的无创治疗手段,通过低频刺激神经肌肉,恢复盆底肌功能,有效缓解压力性尿失禁,但单纯采用生物反馈电刺激治疗效果有限,联合盆底肌训练可增加肌电水平,提升PSUI治疗效果[6]。本文分析生物反馈电刺激联合盆底肌训练治疗PSUI的效果及对盆底肌表面电信号、尿流率的影响,现报道如下。
1 资料与方法
1.1 一般资料
选择2018年8月至2020年6月本院妇产科收治的PSUI患者106例,随机分为对照组和观察组各53例。对照组年龄23~36岁,平均(27.94±4.27)岁;初产妇39例、经产妇14例;发病时间1~38月,平均(9.37±2.86)月。观察组年龄21~37岁,平均(28.09±3.41)岁;初产妇41例、经产妇12例;发病时间1~35月,平均(9.85±2.97)月。两组一般资料比较差异无统计学意义(P>0.05),具有可比性。患者均签署知情同意书,研究经本院伦理委员会批准。
1.2 诊断及纳入标准
PSUI诊断标准[7]:患者在做出打喷嚏、大笑等行为时不自觉有尿液流出;经棉签试验、压力试验、指压试验无急迫性尿失禁临床相关症状及充盈性尿失禁临床相关症状。
纳入标准:单胎产妇、顺产产妇、足月产妇;已婚女性;经临床尿垫检验、PSUI诊断被确诊为产后压力性尿失禁患者;年龄20~42岁。
排除标准:产前已出现尿失禁及相关症状患者;盆腔及尿道手术史患者;盆腔脏器脱垂患者;心、肝、肾脏存在器质性病变患者;合并泌尿系统疾病患者;合并妊娠综合征患者;认知功能障碍患者;精神疾病障碍患者;不配合本次研究患者。
1.3 治疗方法
对照组单纯采用生物反馈盆底电刺激法。采用低频神经肌肉刺激设备(厂家:法国PHENIX),治疗中参数情况:设备频率1~100 Hz、电流上升时间0~5 s、脉冲参数50~100 μs、脉冲时间0~40 s。治疗初始阶段设备频率为50 Hz,待产妇本体感觉被唤醒后,逐步上调至80 Hz,频率参数及脉冲强度需以患者无疼痛感为依据;根据设备所示压力波形变化针对性指导患者收缩肌肉,其中Ⅰ类纤维功能不足应指导患者强化训练,Ⅱ类纤维功能不足应强化纤维训练力度。治疗时间为30 min,1次/d,持续治疗需进行60 d。
观察组在对照组基础上联合盆底肌训练。常规练习法:(1)尿道、肛门、会阴收缩与放松训练,具体流程为:收缩5~10 s、放松5~10 s,交替进行20 min为1次,每天需进行两次;(2)腹式呼吸法:置患者于平卧位,将双手置于腹部,感知呼吸中腹部起伏,其中吸气时腹部应为收缩状态、呼气时腹部应为放松状态,方法简单、便行,可于治疗期间随机锻炼;(3)坐立提肛法:坐于床边、两脚交叉、双手叉腰,坐姿时放松肛门(5 s)、站立时上提肛门(5 s),交替进行15 min为1次,每天需进行3次;(4)提臀肌训练法:收缩盆底肌后做提臀训练,均匀呼吸,于臀肌收缩时提肛肌、臀肌放松时放松肛肌,每种状态保持5 s,交替进行1次为1组,10组/d,治疗60 d。
1.4 观察指标
(1)对比两组治疗后临床疗效,疗效评价标准为[8]:显效为临床检查PSUI患者症状彻底消失;好转为PSUI患者症状改善、漏尿频率减至50%以下;无效为PSUI治疗后尿失禁症状未有改善、且不自觉漏尿频次增加。总有效率=[(显效例数+好转例数)/总例数]×100%。
(2)对比两组患者治疗前后盆底肌表面电信号变化情况,于治疗前后采用阴道内置电极,检测Ⅰ类与Ⅱ类肌纤维电位情况。
(3)对比两组患者肌力情况,统计治疗前后患者盆底肌收缩持续时间与收缩次数作为分级依据,级别在0~Ⅴ级之间,具体分级标准为:0级代表阴道无收缩情况,盆底肌收缩持续时间以及收缩次数均为0;Ⅰ级代表盆底肌有轻微震动情况,盆底肌收缩持续时间以及收缩次数均为1;Ⅱ级代表盆底肌处于未完全收缩状态,盆底肌收缩持续时间以及收缩次数均为2;Ⅲ级代表盆底肌处于完全收缩状态,但限定在无抵抗情况下,盆底肌收缩持续时间以及收缩次数均为3;Ⅳ级代表轻度抵抗下完全收缩,盆底肌收缩持续时间以及收缩次数均为4;Ⅴ级代表在持续抵抗下可实现完全收缩,盆底肌收缩持续时间以及收缩次数均≥5。
(4)对比两组患者治疗前后排尿日记情况:包括日平均单次尿量、日平均排尿次数、日平均尿失禁次数。对患者24h内每次排尿尿量、残余尿量、排尿方式、排尿次数、尿失禁次数进行量化指标统计,计算每项指标日平均值。
(5)对比两组患者治疗前后尿流率参数:包括最大尿流率(Qmax)、平均尿流率(Qave)、排尿时间(VT)、尿流时间(FT)、残余尿(RV)、最大尿流率达峰时间(TQamx)。
1.5 统计学方法
2 结果
2.1 临床疗效
观察组治疗后总有效率高于对照组,差异有统计学意义(P<0.05)。见表1。

表1 两组患者临床疗效比较[n(%)]
2.2 盆底肌表面电信号变化情况
与治疗前比较,两组患者治疗后Ⅰ、Ⅱ类盆底肌纤维电位较高,差异有统计学意义(P<0.05);与对照组比较,观察组患者治疗后Ⅰ、Ⅱ类肌纤维电位较高,差异有统计学意义(P<0.05)。见表2。
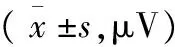
表2 两组患者治疗前后盆底肌表面电信号变化情况比较
2.3 盆底肌力变化情况
观察组治疗后盆地肌力明显改善,肌力评级结果优于对照组,差异有统计学意义(P<0.05)。见表3。
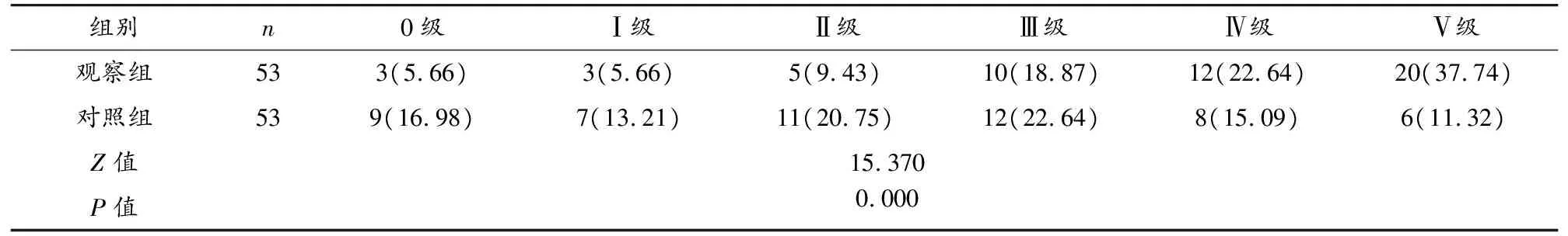
表3 两组患者治疗前后盆地肌力变化比较[n(%)]
2.4 排尿日记情况
与治疗前比较,两组患者治疗后日平均单次尿量升高,日平均排尿次数及日平均尿失禁次数降低,差异有统计学意义(P<0.05);与对照组比较,观察组治疗后上述指标改善趋势更为明显,差异有统计学意义(P<0.05)。见表4。
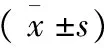
表4 两组患者治疗前后排尿日记情况变化比较
2.5 尿流率参数变化情况
与治疗前比较,两组患者治疗后Qmax、Qave升高,VT、FT、RV及TQamx降低,差异有统计学意义(P<0.05);观察组治疗后上述指标改善趋势均优于对照组,差异有统计学意义(P<0.05)。见表5。
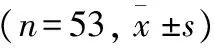
表5 两组患者治疗前后尿流率参数变化比较
3 讨论
生物反馈电刺激可通过电刺激反馈PSUI患者盆底肌力生物信号,增强盆底肌收缩强度,达到治疗疾病的目的。研究证实[9],生物反馈电刺激无论是对产妇或老年压力性尿失禁均有明确疗效。Ⅰ、Ⅱ类肌纤维在盆底肌收缩功能中起主要作用,通过对肌纤维的刺激可起到增强盆底肌收缩时最大肌电位值,增强神经肌肉兴奋度[10]。女性盆底肌训练主要治疗由于产后或盆腔结构变得薄弱引起的盆腔脏器脱垂、PSUI及产后尿潴留等疾病[11-13]。生物反馈电刺激对于患者而言属于“被动治疗”,而盆底肌训练则属于自身“主动治疗”,生物反馈盆底电刺激联合盆底肌训练治疗PSUI则属于“被动+主动”联合治疗,从理论角度分析,可更有效提升患者治疗效果。本文结果证实,联合治疗临床总有效率高于单纯应用盆底电刺激治疗,并对Ⅰ、Ⅱ类盆底肌纤维电位升高趋势明显,可有效提高盆底肌力,改善患者尿失禁情况,这与王金凤等研究结果相同[14]。
在后续的研究中,通过直观分析患者盆底肌肌力变化,并直接计数单次尿量、日平均排尿次数及日平均尿失禁次数,结果证实盆底电刺激联合盆底肌训练治疗较单纯应用盆底电刺激治疗患者肌力明显提升,肌力Ⅲ~Ⅴ级患者数量明显增加,0~Ⅱ及患者数量明显减少,平均单次尿量升高,日平均排尿次数及日平均尿失禁次数降低,再次从量化角度说明盆底电刺激联合盆底肌训练治疗PSUI疗效确切。
尿流率是指单位时间内自尿道外口排出体外的尿量率,包含尿流速率和一次排尿所记录的尿流率变化曲线的形态;尿流率检查也是尿流动力学检查中应用最为广泛的无创检查,可客观反映患者尿道阻力与膀胱逼尿肌功能的变化情况[15]。本文结果显示,两组患者经治疗后Qmax、Qave升高,VT、FT、RV及TQamx降低,观察组均优于对照组,说明单独应用盆底电刺激治疗与联合盆底肌训练均可改善PSUI患者尿动力学,提高膀胱功能及盆底肌肉肌力,在短时间内尿出储存尿量,联合应用效果更好。
综上所述,盆底电刺激联合盆底肌训练可有效改善PSUI患者临床症状,对尿动力学、盆底肌Ⅰ、Ⅱ类肌纤维肌力均有提高,值得临床推广。
——以生物反馈实验室建设为例

