单孔加一孔腹腔镜手术对右半结肠癌根治术患者疗效的影响
张春雷,章社民,夏亚斌
(1.宣城市中心医院普外科,安徽 宣城 242000;2.皖南医学院附属弋矶山医院胃肠外科,安徽 芜湖 241000)
结直肠癌是临床常见的消化道恶性肿瘤,发病率逐年增高,严重威胁人类生命健康[1]。手术是目前唯一可能治愈结直肠癌的手段[2],其中腹腔镜手术因创伤小、恢复快且疗效确切,已得到广泛普及;但传统5孔腹腔镜技术仍存Trocar孔多、手术切口大、切口疼痛明显、切口欠美观等局限。近年来,随着微创外科技术的不断进步,单孔腹腔镜技术(single incision laparoscopic surgery,SILS)逐渐兴起并成为热点[3-4],但该技术对术者及器械要求极高,且缺乏“操作三角”,部分手术操作困难,限制了其使用[5]。而单孔加一(single-port plus one-port,SILS+1)腹腔镜技术可形成倒三角手术平面,很大程度上降低了单孔手术的手术难度,减少了术中损伤,微创效果好,可操作性强,更易于推广。本研究旨在探讨SILS+1腹腔镜手术对右半结肠癌根治术患者手术效果及炎性反应、免疫功能等的影响,为临床手术方式的选择提供参考。
1 资料与方法
1.1 一般资料
选取2016年1月至2020年12月宣城市中心医院86例接受腹腔镜右半结肠癌根治术的患者为研究对象,根据手术方式不同分为SILS+1组(n=40)与传统腹腔镜组(n=46)。两组患者性别、年龄、体质指数、肿瘤直径及位置、Dukes分期(A/B/C)等一般资料比较,差异无统计学意义(P>0.05)。见表1。
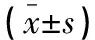
表1 两组患者一般资料比较
纳入标准:(1)术前经肠镜及病理检查证实为右半结肠癌;(2)肿瘤直径≤6 cm,未侵犯周围组织;(3)术前未行放化疗等治疗;(4)无手术禁忌症;(5)美国麻醉医师协会(ASA)分级为I~III级;(6)病例资料完整。排除标准:(1)局部晚期或有远处转移者;(2)伴其他恶性肿瘤者;(3)合并免疫系统疾病者;(4)严重心肝肾疾病者;(5)严重凝血功能障碍者;(6)严重肥胖,即体质指数>30 kg/m2者。
1.2 方法
1.2.1 手术方式 患者气管插管全身麻醉后,取截石位,头低脚高。SILS+1组采用SILS+1腹腔镜手术:于患者脐下缘置入单孔器械,作为手术观察孔、辅助操作孔及助手操作孔;左锁骨中线肋缘下置入5 cm Trocar作为主操作孔;传统腹腔镜组采取传统5孔法腹腔镜手术:于脐下部1 cm 穿刺10 mm Trocar作为观察孔,右髂前上棘内侧约2 cm处穿刺12 mm Trocar作为主操作孔,右侧腹直肌外侧平脐穿刺10 mm Trocar、左侧腹直肌外侧平脐及左下腹各穿刺5 mm Trocar作为副操作孔。所有手术操作遵循全直肠系膜切除术(total mesorectal excision,TME)原则。
1.2.2 观察指标 (1)围手术期一般指标:包括手术切口长度、手术时间、术中出血量、引流量、淋巴结清扫数及术后首次下床时间、排气时间、住院时间;(2)术后并发症发生率:包括切口感染、皮下气肿、肠梗阻、尿潴留等;(3)炎性应激及免疫功能指标:于术前1 d及术后3 d采集患者外周静脉血5 mL,3 000 rpm 离心10 min分离血清,采用酶联免疫吸附法(ELISA)检查C反应蛋白(c-reactive protein,CRP)、白细胞介素-6(interleukin-6, IL-6)、降钙素原(procalcitonin,PCT)水平,试剂盒购于上海酶联生物科技有限公司操作按说明书进行;采用流式细胞仪测定CD3+、CD4+、CD8+及CD4+/CD8+水平。
1.3 统计学分析

2 结果
2.1 两组患者围手术期一般指标比较
与传统腹腔镜组相比,SILS+1组手术时间较长(P<0.05),术中出血量较少(P<0.05),切口长度较短(P<0.05),首次下床时间、排气时间及术后住院时间提前(P<0.05);两组患者术后引流量、淋巴结清扫数比较,差异无统计学意义(P>0.05)。见表2。
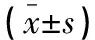
表2 两组患者围手术期一般指标比较
2.2 两组患者术后并发症发生率比较
术后两组患者术后并发症发生率比较,差异无统计学意义(P>0.05)。见表3。

表3 两组患者术后并发症发生率比较[n(%)]
2.3 两组患者血清炎性应激指标比较
术前,两组患者血清CRP、IL-6、PCT水平比较,差异无统计学意义(P>0.05);术后,两组患者血清CRP、IL-6、PCT水平均升高(P<0.05),且传统腹腔镜组高于SILS+1组(P<0.05)。见表4。
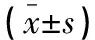
表4 两组患者血清炎性应激指标比较
2.4 两组患者免疫功能指标比较
术前,两组患者血清免疫功能指标水平比较,差异无统计学意义(P>0.05)。术后,SILS+1组CD3+、CD4+及CD4+/CD8+水平与术前比较,差异无统计学意义(P>0.05);传统腹腔镜组CD3+、CD4+及CD4+/CD8+水平较术前降低(P<0.05),且低于SILS+1组(P<0.05)。见表5。
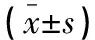
表5 两组患者免疫功能指标比较
3 讨论
单孔腹腔镜技术是由传统腹腔镜发展而来,即通过单一小切口完成手术操作,具有腹壁破坏小、疼痛轻、切口美观、术后恢复快等优点[6-7]。SILS+1是在单孔基础上增加一个操作孔,由单孔操作的“小三角”转变为“大三角”,保证了正确牵拉平面,极大降低了手术操作难度[8]。此外,新增的操作孔可直接用于术后引流管的放置,不增加额外的切口,使围手术期更加安全。
SILS+1腹腔镜技术是由传统五孔法减孔而来,具有可操作性及微创美观的优点,已在临床得到广泛应用。Omori等[9]首次报道了该技术在胃癌患者治疗中的可靠疗效,且微创性好。本研究结果显示,与传统腹腔镜组相比,SILS+1组手术时间较长(P<0.05),但术中出血量较少(P<0.05),切口长度较短(P<0.05),首次下床时间、排气时间及术后住院时间提前(P<0.05);而两组术后引流量、淋巴结清扫数、并发症发生率比较差异无统计学意义(P>0.05),与文献报道一致[10-12],提示SILS+1腹腔镜手术可获得更好的疗效,且不增加并发症发生率,可能与手术切口小、疼痛轻、术后恢复快有关。SILS+1组手术时间较长,可能与该技术应用处于起步阶段,手术医师操作不熟练有关。
手术创伤应激引发的炎症反应,易致切口感染而影响愈合,还可影响免疫功能,使术后恢复延迟[13-14]。CRP、IL-6及PCT均是重要的炎症因子,能够反映机体的炎症应激反应程度[15];CD3+、CD4+、CD8+作为机体重要的免疫细胞,其水平变化能够反映机体免疫功能状况[16]。本研究结果显示,两组患者术后3 d的 CRP、IL-6及PCT水平均高于术前(P<0.05),且传统腹腔镜组高于SILS+1组(P<0.05),提示SILS+1腹腔镜手术相比传统腹腔镜手术能够减轻炎症应激反应程度。术后3 d 的CD3+、CD4+及CD4+/CD8+水平均高于传统腹腔镜组,传统腹腔镜组术后3d的CD3+、CD4+及CD4+/CD8+水平相比术前降低(P<0.05),且低于SILS+1组(P<0.05),而SILS+1组较术前无明显变化(P>0.05),提示SILS+1腹腔镜手术对患者免疫的损伤小,有利于免疫功能恢复,可能是因为手术切口更小,术中出血更少,术后炎症反应较轻。既往研究[17]也表明,切口数量的减少,不仅会减轻术后疼痛程度,还会减轻炎症反应,更好地保护机体功能,从而有助于术后恢复。
综上所述,与传统腹腔镜手术相比,SILS+1腹腔镜手术更具微创效果,炎症反应轻,且可保护免疫功能,促进术后恢复,近期疗效较好,有望成为结肠癌手术方式的新选择。

