年龄相关白内障手术后屈光不正的危险因素分析
汕头大学附属韶关市粤北人民医院(512026)黄亚玲 廖武 曾广川 叶阳君 贾晓静 曹柳 邓奇婧
年龄相关性白内障即老年性白内障是全球范围内致视力下降或丧失的主要原因之一。相关统计学显示[1]我国60-89岁老年群体中白内障的发病率高达80%,白内障超声乳化联合人工晶体植入技术是治疗该病的唯一有效方式,能有效缓解患者临床症状。有文献指出[2]白内障超声乳化联合人工晶体植入术术后部分年龄相关性白内障患者出现屈光不正,导致患者出现近视、远视或散光等。为降低年龄相关白内障手术后屈光不正的发生率,不同学者通过调整人工晶状体位置,改变切口大小、位置等进行了全面分析发现,术后仍需要屈光矫正。表明白内障超声乳化联合人工晶体植入术术后屈光不正的发生不仅与手术机械因素相关,还可能与患者自身生物学体征有关。因此,笔者团队将前房深度、视网膜黄斑中心凹厚度等生物学特征指标纳入本研究中,并探讨其对年龄相关白内障手术后屈光度的影响。
1 资料和方法
1.1 临床资料 选取2016年7月-2018年7月我院200例(220眼)拟行手术治疗的年龄相关白内障患者为研究对象,纳入标准:①符合年龄相关白内障的诊断标准[3];②年龄60-80岁,无白内障超声乳化联合人工晶体植入术禁忌证;③眼部无活动性炎症,裸眼视力在0.4以下;④本研究已获得家属及患者同意并签署知情同意书。排除标准:①合并其他系统严重疾病;②由高血压、糖尿病、肾病等引起的白内障;③依从性差,不配合随访者。
1.2 方法 ①记录两组患者临床资料,包括性别、年龄、病程、术前裸眼视力等;②测量患者眼压、角膜屈光力、眼轴长度,计算人工晶体度数、前房深度、屈光度、眼轴长度、视网膜黄斑中心凹厚度、黄斑中心凹部脉络膜厚度;③随访并观察记录患者屈光状态。上述操作均由具有5年以上工作经验的医师进行。
1.3 随访 通过电话、门诊、微信等方式进行随访;术后1个月时行屈光状态检测,末次随访时间2018年8月。
1.4 统计学分析 利用SPSS20.0统计学软件对所有实验数据进行分析。计量数据以均数±标准差(±s)描述,组间比较行t检验;计数资料以例/%表示,组间比较行卡方检验,多因素分析采用Logistic回归分析法分析;P<0.05时,表示差异有统计学意义。
2 结果
2.1 随访结果 截止末次随访时间2018年8月无失访病例,其中有80例(96眼)出现屈光不正,为屈光不正组,余120例(124眼)为对照组。
2.2 两组患者临床资料比较 两组患者性别、年龄、病程等情况组间比较无统计学差异(P>0.05),屈光不正组前房深度浅于对照组(P<0.05),视网膜黄斑中心凹厚度、黄斑中心凹部脉络膜厚度薄于对照组(P<0.05),眼轴长度长于对照组(P<0.05)。见表1。
表1 两组患者临床资料比较[(±s)/n]
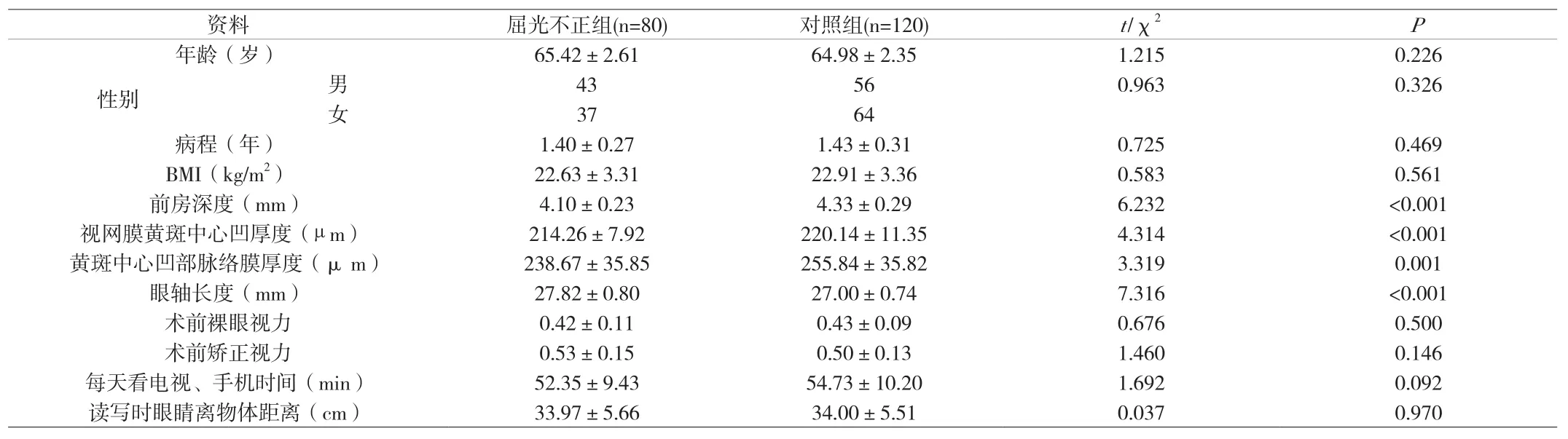
表1 两组患者临床资料比较[(±s)/n]
资料 屈光不正组(n=80) 对照组(n=120) t/χ2 P年龄(岁) 65.42±2.61 64.98±2.35 1.215 0.226性别 男 43 56 0.963 0.326女37 64病程(年) 1.40±0.27 1.43±0.31 0.725 0.469 BMI(kg/m2) 22.63±3.31 22.91±3.36 0.583 0.561前房深度(mm) 4.10±0.23 4.33±0.29 6.232 <0.001视网膜黄斑中心凹厚度(µ m) 214.26±7.92 220.14±11.35 4.314 <0.001黄斑中心凹部脉络膜厚度(μ m) 238.67±35.85 255.84±35.82 3.319 0.001眼轴长度(mm) 27.82±0.80 27.00±0.74 7.316 <0.001术前裸眼视力 0.42±0.11 0.43±0.09 0.676 0.500术前矫正视力 0.53±0.15 0.50±0.13 1.460 0.146每天看电视、手机时间(min) 52.35±9.43 54.73±10.20 1.692 0.092读写时眼睛离物体距离(cm) 33.97±5.66 34.00±5.51 0.037 0.970
2.3 年龄相关白内障手术后屈光不正危险因素的Logistic回归分析结果 以是否出现屈光不正为因变量,分析显示,前房深度(OR=0.020)、视网膜黄斑中心凹厚度(OR=0.882)、黄斑中心凹部脉络膜厚度(OR=0.982)、眼轴长度(OR=6.976)是年龄相关白内障手术后屈光不正的独立危险因素(P<0.05),见表2。

表2 Logistic回归分析结果
3 讨论
我国60-89岁人群年龄相关性白内障发病率约为80%,90岁以上人群患病率高达90%[4]。白内障超声乳化联合人工晶体植入术是目前临床治疗该病的有效方式,但术后部分患者存在屈光不正等情况[7]。随着医疗技术的发展,眼科外科手术要求不仅是恢复患者视力,还应让患者在术后拥有较好的屈光状态和视觉体验。有学者通过改进手术入路、术前优化治疗方案、改变人工晶状体材料等方式研究其与白内障超声乳化联合人工晶体植入术术后屈光不正的相关性[5]。
本研究显示前房深度、视网膜黄斑中心凹厚度、黄斑中心凹部脉络膜厚度、眼轴长度为年龄相关白内障手术后屈光不正的独立危险因素。前房深度是角膜后面至晶体前面的距离,是影响眼光学系统总体屈光力的重要影响因素,前房加深将会使总屈光力减少。在白内障超声乳化联合人工晶体植入术术后前房深度会有所加深,且在术后两周趋于稳定,是反映人工晶状体位置的有效指标[6]。白内障手术引起的前房深度改变对屈光不正有影响,术后前房深度变化较小时,患者多发生远视,反之发生近视。在一项屈光不正与前房深度相关性分析中显示[7]术后屈光不正与前房深度术后变化呈负相关。每增加1mm的前房深度变化,至少会有0.32D的屈光偏移。在前房深度较浅的患者中,白内障术后虹膜具明显向后移位趋势;在董喆等[8]的研究中也表明前房深度是影响年龄相关白内障术后屈光不正的危险因素,与本研究的结论一致。视网膜和脉络膜紧贴巩膜内侧是构成眼球壁内中两层重要组织,视网膜对捕获的光能产生反应并形成主观意识上的视觉,脉络膜主要为视网膜提供营养,运输代谢废物。黄斑中心凹部脉络膜厚度与眼轴长度及屈光状态有关[9]。在近视偏移患者中存在眼轴延长的器质性病变,眼轴延长会导致巩膜细胞外基质及后极部病理性病变,使黄斑中心凹周围的神经上皮层变薄。最终导致巩膜硬度及应变力改变,在眼压的作用下,巩膜被动扩张,在屈光不正时视网膜和脉络膜可被动扩展。视网膜黄斑中心凹的细胞发生细胞生物学和分子生物学功能对视觉影响起到关键作用,本研究的局限性在于未将其纳入本研究中,同时还存在随访时间有限等不足,还有待进一步观察研究。
综上所述,前房深度、视网膜黄斑中心凹厚度、黄斑中心凹部脉络膜厚度、眼轴长度是年龄相关白内障手术后屈光不正的危险因素。在应用手术治疗年龄相关白内障时手术机械性因素和生物学特征一并纳入考虑范围内。

