序贯通气治疗ICU慢性阻塞性肺疾病加重合并呼吸衰竭的效果
李金华
慢性阻塞性肺疾病(慢阻肺)在临床中较为常见,通常是因不完全可逆的气流受限而导致,患者往往出现慢性咳嗽、咳痰、气短、呼吸困难等症状,导致患者呼吸功能、循环系统受到极为不良的影响,若未对患者进行及时有效治疗,极易导致患者预后不佳[1]。尤其是一些慢阻肺患者病情急性加重,往往合并出现呼吸衰竭,需尽快对患者进行治疗,预防患者生命安全受到威胁[2]。在对慢阻肺加重合并呼吸衰竭患者进行治疗时,机械通气较为常用,具有显著效果。有创呼吸机、无创呼吸机在临床中的治疗方法不同,而且对于患者作用也具有一定差别[3]。在对ICU慢阻肺加重合并呼吸衰竭患者早期实施有创通气治疗时,可使之呼吸状态得到有效改善,有利于患者呼吸道中的炎性介质予以清除,可使患者呼吸疲劳状态得到明显缓解。通过有创呼吸机通气治疗,可使患者呼吸性酸中毒得到有效纠正,可显著降低呼吸负荷,但是有创呼吸治疗往往导致患者气道受到一定损伤,而且容易导致肺部感染更为严重。患者容易因吸氧、给药等因素而受到影响,若未合理处理,极有可能诱发感染,导致病情迁延,难以治愈。无创通气对气道无损伤,而且操作较为简单,可使气道保持良好的防御功能,有效预防因长时间呼吸机支持而导致的脱机困难[4]。在对ICU慢阻肺加重合并呼吸衰竭患者进行机械通气治疗时,有创-无创呼吸机进行序贯治疗较为常用,可缩短机械通气时间,有效预防气道受损,避免发生呼吸机依赖,可减少并发症,促进患者康复[5]。本研究选取2018年1月—2019年10月92例ICU慢阻肺加重合并呼吸衰竭患者,探讨有创-无创序贯机械通气治疗效果。如下所示。
1 资料与方法
1.1 一般资料
选取2018年1月—2019年10月92例ICU慢阻肺加重合并呼吸衰竭患者,数字表法分成观察组(n=46)和对照组(n=46)。观察组中女性患者20例,男26例;年龄51~79岁,平均年龄(62.57±2.95)岁;病程2~8年,平均病程(4.85±0.95)年;APACHE Ⅱ评分为(22.68±2.03)分;心率为(112.05±2.18)次/min;呼吸为(25.38±1.69)次/min;PaO2值为(50.13±2.51)mmHg,PaCO2为(74.15±2.34)mmHg。对照组中女性患者21例,男25例;年龄51~78岁,平均年龄(62.60±2.94)岁;病程2~8年,平均病程(4.82±0.99)年;APACHE Ⅱ评分为(22.71±2.01)分;心率为(112.11±2.17)次/min;呼吸为(25.40±1.70)次/min;PaO2值为(50.16±2.49)mmHg,PaCO2为(74.17±2.31)mmHg。两组患者一般资料进行对比,差异无统计学意义(P>0.05),具有可比性。
纳入标准:(1)患者均确诊慢阻肺加重合并Ⅱ型呼吸衰竭;(2)患者意识清晰;(3)符合机械通气适应证[6]。
排除标准:(1)中枢神经系统疾病;(2)气胸;(3)严重心源性疾病;(4)严重心律失常;(5)精神疾病;(6)呼吸、心搏暂停;(7)血流动力学异常[7]。
1.2 方法
两组患者均采取常规治疗,包括支气管扩张、祛痰、抗感染、营养支持等。
对照组采取有创机械通气治疗,由辅助/控制模式(A/C)逐渐过度到同步间歇指令压力支持通气(synchronized intermittent mandatory ventilation plus pressure support ventilation,SIMV)模式。在形成肺部感染控制窗(pulmonary infection control window,PIC窗)时,依然按照原有方案进行治疗。
观察组采取有创-无创序贯机械通气治疗,有创机械通气方法同对照组,当PIC形成时,可实施无创序贯机械通气治疗,一直到脱机。
PIC标准:痰液呈现为白色或是变浅,显著减少痰液量,黏度<2度;血常规显示白细胞计数减少≥2×109/L,或计数≤10×109/L;影像学资料显示支气管、肺部感染显著吸收,未出现融合斑片影,体温下降且≤38℃[8]。
撤机前需对患者撤机方案进行评估,且实施评价及自主呼吸试验(spontaneous breathing test,SBT),对患者实施SBT试验前,应符合下列标准:(1)氧合指数≥150 mmHg,或是动脉血氧饱和度≥90%,FiO2≤40%,呼气末正压≤5 cmH2O;(2)血流动力学处于稳定状态,未出现活动性心肌缺血。附加标准:(1)撤机标准:R≤35次/min,自主呼吸潮气值>5 mL/kg,吸气负压<-20~25 cmH2O,浅快呼吸指数<150次/(L·min);(2)血红蛋白(hemoglobin,HB)≥80~100 g/L;(3)核心体温≤38~38.5℃;(4)恢复血清电解质平衡状态;(5)意识清醒、警觉,或极易觉醒。脱机模式转换:SIMV转为持续气道正压(continuous positive airway pressure,CPAP),然后脱机,或是压力支持通气转为CPAP,然后脱机。
整个脱机过程需对患者生命体征变化进行严密监测,60 min时间内,当患者SBT失败时,采取机械通气。SBT成功标准:试验过程、结束时,在主观上具有一定舒适感;生理指标保持稳定;潮气量>5 mL/kg;经血气分析发现,患者未出现严重代谢性酸中毒、低氧血症,或是与病情稳定状态保持一致[9]。
1.3 观察指标
观察两组患者并发症情况,包括呼吸机相关性肺炎(ventilator associated pneumonia,VAP)、面部压伤、胃肠胀气;观察两组有创通气时间、脱机时间、ICU时间。
1.4 统计学处理
数据经SPSS 20.0软件进行录入处理,计数资料采取(n,%)表示,采用χ2检验;计量资料采取(±s)表示,采用t检验,若P<0.05说明差异有统计学意义。
2 结果
2.1 两组并发症情况比较
观察组并发症发生率为2.17%,对照组为13.04%,观察组低于对照组,差异有统计学意义(P<0.05)。见表1。

表1 两组并发症情况比较 [例(%)]
2.2 两组通气时间比较
观察组有创通气时间、脱机时间、ICU时间均短于对照组,差异有统计学意义(P<0.05)。见表2。
表2 两组通气时间比较(d,±s)
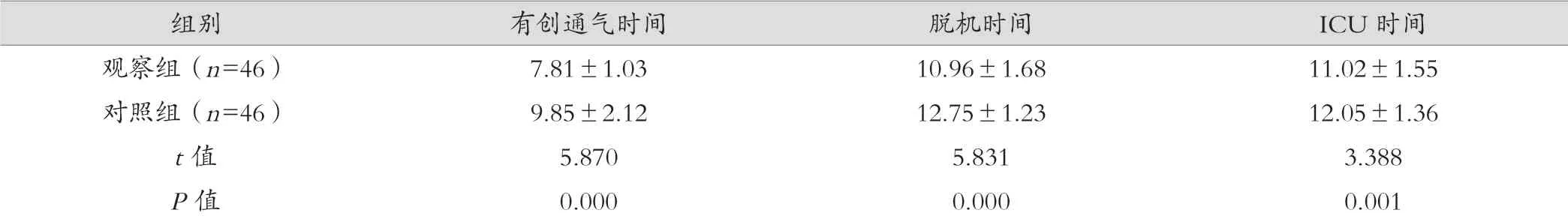
表2 两组通气时间比较(d,±s)
组别 有创通气时间 脱机时间 ICU时间观察组(n=46) 7.81±1.03 10.96±1.68 11.02±1.55对照组(n=46) 9.85±2.12 12.75±1.23 12.05±1.36 t值 5.870 5.831 3.388 P值 0.000 0.000 0.001
3 讨论
在对ICU慢阻肺加重合并呼吸衰竭患者进行治疗时,通常采取祛痰吸氧、解痉平喘、营养支持等方法治疗,使患者内环境紊乱状态得到改善。机械通气在ICU慢阻肺加重合并呼吸衰竭是较为常用且有效的一种治疗方法。有创机械通气可使ICU慢阻肺加重合并呼吸衰竭患者得到有效治疗,对患者建立人工气道,使之得到有效的呼吸支持,对于患者细胞组织氧合功能具有明显改善作用,可使之通气障碍得到缓解,可增强肺功能。在采取有创机械通气治疗过程中,患者每分通气量明显提高,使得气体交换更为顺畅,可使吸入氧浓度明显增加。利于动脉氧分压得到改善。但是,有创机械通气在治疗时,导管需置入气管内,患者气道往往因异物而受到一定影响,极易造成气道损伤。对患者实施有创通气时,持续时间较长往往会使气囊中细菌扩散到气管-支气管,导致肺感染几率明显上升,而且患者极易因给药、吸痰等引发感染,使得肺感染发生率明显上升,导致通气时间明显
增加,使患者康复受到不良影响,容易导致撤机困难。近些年来,有创机械通气疗法应用较为广泛,由此导致VAP发生率明显上升,因此采取更为适宜的通气模式具有重要意义。
无创机械通气疗法是临床常用方法,可通过鼻面罩等与无创呼吸机相连,对患者实施通气治疗。此方法不会导致患者正常生理功能受到影响,而且能够使得机体保持良好氧合功能,可有效预防VAP发生。在采用无创
机械通气治疗时,若患者有严重肺感染、无自主呼吸,或是出于昏迷状态,则难以充分发挥作用,因此临床适用范围不大,尤其是对于ICU慢阻肺加重合并呼吸衰竭患者,单纯采取无创机械通气方法进行治疗,并无显著效果[10]。
有创-无创序贯机械通气疗法是近些年来较为常用的一种治疗方法,对于慢阻肺加重合并呼吸衰竭患者具有明显作用[11]。序贯通气在实施过程中,当患者出现咳痰无力、无自主呼吸情况,或是处于昏迷状态时,可通过有创机械通气方式进行治疗,可使患者得到有效地呼吸支持,对患者细胞脏器功能具有明显改善作用,能够使得患者病情得到有效控制。当患者出现PIC窗时,此时处于自主呼吸较佳的状态,而且保持意识清晰,可对患者从有创转为无创通气,此转变可有效预防VAP[12]。对比有创机械通气疗法,对阻肺加重合并呼吸衰竭患者实施有创-无创序贯通气的治疗效果佳,具有较高安全性,可明显减少再插管率,有效预防VAP发生,可使患者能够更为快速地康复,有利于降低患者家庭负担。
在对患者实施序贯机械通气治疗时,可首先采取有创通气方法治疗,有利于慢阻肺合并呼吸衰竭得到明显改善,然后通过无创机械通气方法进行替代,可有效预防长时间呼吸机治疗引发一系列炎性反应,安全性更高。采取序贯通气治疗方法,可将有创、无创两种通气方法的优势进行有效结合,而且能够有效弥补二者不足,对于慢阻肺合并呼吸衰竭患者的治疗具有显著优势[13]。(1)预防呼吸机相关性肺炎:采取有创-无创序贯通气治疗,可预防外界病菌大量入侵,使得VAP明显减少。(2)撤机成功率高:采取序贯通气治疗,可使患者保持良好自主呼吸状态,可降低呼吸肌压力,有效预防慢阻肺患者对呼吸机过度依赖,导致呼吸疲劳,可使患者能够更早地脱机呼吸。(3)预防再次插管:若患者单纯采取有创通气治疗,极易导致患者对呼吸机过度依赖,当撤机后,极易导致患者出现撤机相关不良反应。采取序贯通气治疗时,可于拔管后及时予以无创通气治疗,可使患者保持良好自主呼吸能力,可预防撤机导致患者出现严重不良反应。
经研究可知,观察组并发症发生率低于对照组,观察组有创通气时间、脱机时间、ICU时间均短于对照组,P<0.05。由此可知,采取有创-无创序贯机械通气治疗具有明显效果,可预防并发症发生,减少有创通气时间,缩短脱机时间,促进患者康复。两种机械通气方法进行有效结合后,对患者进行治疗时,若患者昏迷、无自主呼吸,可通过有创通气增强呼吸能力,有效改善组织细胞氧合能力,利于病情控制。在PICW时转为无创通气模式,可提高患者自主呼吸能力,预防VAP发生[14-15]。通过序贯机械通气治疗,可使患者获得有创通气的治疗效果,而且能够有效预防长时间有创通气对患者造成的创伤性问题,之后转换成无创通气模式,不会导致患者血气、呼吸功能受到不良影响,可预防呼吸道防御功能降低,对患者自主呼吸功能恢复具有明显促进作用,有利于后续临床治疗的开展。
总之,ICU慢阻肺加重合并呼吸衰竭采用序贯通气治疗具有明显效果,可有效减少并发症,缩短机械通气时间,使得患者更为快速康复,具有较高的临床应用价值。

