术中肠灌洗加预防性回肠造瘘对结直肠癌并肠梗阻I期切除吻合患者疗效及胃肠功能的影响
覃建论,陆华勇,张汉松
(河池市第三人民医院普通外科,广西 河池 547000)
结直肠癌是常见的消化道肿瘤之一,在全球范围内,每年新发结肠癌的患者人数约为200万人次,死亡率约30%,在恶性肿瘤死因中排名第二[1-2]。文献[3-4]显示,7%~29%的结肠癌患者存在部分或完全性肠梗阻,其中以左半结肠癌引发的恶性梗阻最为常见。结直肠癌引发的梗阻是一种临床急症,可导致病情迅速恶化。因此,消除梗阻是挽救患者生命的关键。针对此类伴有梗阻的结直肠癌患者,只要无明显的手术禁忌,均应积极给予手术治疗。Ⅰ期切除吻合术在积极的术前准备后,对于由左半结肠癌引发的急性肠梗阻具有较好的疗效,但其安全问题也不容忽视[5]。大量临床证据[6-7]证实,术前严格掌握手术适应症,术中进行充分的肠道灌洗和减压,规范手术操作和围手术处理,可有效降低Ⅰ期切除吻合术术后吻合口瘘的发生风险。但仅依靠术中肠灌洗,无法完全避免吻合口瘘的发生。本研究旨在探讨术中肠灌洗加预防性回肠造瘘对结直肠癌并肠梗阻I期切除吻合患者疗效及胃肠功能的影响。
1 资料与方法
1.1 一般资料
选取2016年8月至2021年8月河池市第三人民医院收治的85例行结直肠癌并发肠梗阻Ⅰ期切除吻合术患者为研究对象,按照治疗方式不同分为研究组(n=42)和对照组(n=43)。本研究经院伦理委员会审核批准,患者知情同意。两组患者一般资料比较,差异无统计学意义(P>0.05)。见表1。纳入标准:(1)入组患者术前CT已明确诊断为结直肠癌占位,并发急性肠梗阻入院手术;(2)入院时均伴有不同程度的腹胀、腹痛、肛门停止排气、排便等肠梗阻表现者;(3)均具备手术指征;(4)CT检查明确未合并肿瘤远处转移者;(5)临床资料完整。排除标准:(1)排除合并心理及精神障碍者;(2)排除无法配合完成研究相关量表者;(3)排除多发、复发癌患者;(4)排除临床资料不全者;(5)拒绝配合者。
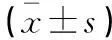
表1 两组患者一般资料比较
1.2 方法
(1)术前准备:术前两组患者均禁食、禁水,并接受预防感染等治疗措施,行全身麻醉,取其截石位,常规消毒铺巾。(2)手术方法:①肠灌洗:患者下腹正中切口入腹,经探查后对区域淋巴结进行清扫,并将拟切除肠段进行游离;采用直肠闭合器在距离肿瘤远端2 cm处以上离断直肠肠管,近端置于护皮膜上端口袋中并切开梗阻近端肠壁;切除肿瘤后于肿瘤近端结肠处,进行结肠灌洗;而后将500 mL甲硝唑灌入结肠内;②重建消化道:使用荷包钳于结肠远断端荷包缝合,近端埋入20#吻合器的底座钉,将荷包线收紧并打结;将近端结肠向下送入盆腔至接近远端直肠,行结肠直肠端-端吻合术;消毒扩肛后,插入吻合器并吻合结肠和直肠;缝合,重建盆底;以2 000 mL温热生理盐水对腹腔进行冲洗,于切口外侧另做戳创置腹腔引流管进行引流,缝合术口。(3)研究组行预防性末端回肠造瘘术:于患者右下腹部作一长度约为3~4 cm的纵向切口,分层入腹,在距离回盲部约30 cm处末端将回肠拖出,使用橡皮管穿过支撑回肠系膜,经回肠和皮肤进行缝合,双腔造口,便于回纳造口;于术后1~6个月还纳造口。对照组不行预防性末端回肠造瘘术。(4)术后:麻醉清醒后2 h,试饮温开水及碳水化合物。
1.3 观察指标
(1)一般手术指标:包括手术时间、术中出血量、术后首次排气时间及住院时间。(2)胃肠功能:分别于术前和术后48 h采集患者的肘静脉血,经离心处理后,血清-80 ℃保存备检。采用ELISA法检测血清胃动力素(MTL)(试剂盒购于上海康朗生物科技有限公司)和胃泌素(GAS)水平(试剂盒购于江西艾博因生物科技有限公司)。严格按照说明书的标准进行操作,将标准工作液依次加入前两列孔中,随后取待测上清液加于其他孔中,覆膜,置于37 ℃下90 min,随后经加入对应抗原/抗体、洗涤、HRP酶结合物、洗涤、加底物及加终止液等步骤后,以酶标仪在450 nm波长下读值,控制批内差异<10%,批间差异<15%。(3)进食量:每天进食量按30 kcal·kg-1·d-1)计算,统计术后5 d总量。(4)前白蛋白变化情况:术前及术后第5天采集患者肘静脉血用前白蛋白测定试剂盒(新昌县爱康生物技术有限公司)测定。(5)生活质量:术前及手术半年后采用由欧洲癌症研究治疗组织(EO RTC)[8]研发的结直肠癌患者专用生命质量测定量表评估。分为功能维度(8个领域)和症状维度(4个领域),各领域以0~100分积分。功能维度分值越高,表明功能恢复越好;症状维度分值越高,表明患者症状越重。(6)术后并发症发生情况:括术后伤口感染、肺部感染、吻合口出血及吻合口瘘等。
1.4 统计学分析
2 结果
2.1 两组患者一般手术指标比较
研究组患者术后住院时间及术后首次排气时间短于对照组(P<0.05);手术时间长于对照组(P<0.05)。两组患者术中出血量比较,差异无统计学意义(P>0.05)。见表2。
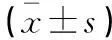
表2 两组患者一般手术指标比较
2.2 两组患者胃肠功能比较
术前,两组患者MTL及GAS 水平比较,差异无统计学意义(P>0.05)。术后,两组患者MTL及GAS 水平均降低(P<0.05),且研究组低于对照组(P<0.05)。见表3。
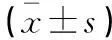
表3 两组患者胃肠功能比较
2.3 两组患者进食量及前白蛋白水平比较
术前两组患者前白蛋白水平比较,差异无统计学意义(P>0.05)。术后5 d,两组患者进食量总量和前白蛋白水平均较术前升高(P<0.05),且研究组高于对照组(P<0.05)。见表4。
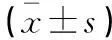
表4 两组进食量及前白蛋白水平比较
2.4 两组患者生活质量比较
术前,两组患者功能维度评分及症状维度评分比较,差异无统计学意义(P>0.05)。术后,两组患者功能维度评分及症状维度评分均降低(P<0.05),但组间比较差异无统计学意义(P>0.05)。见表5。
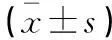
表5 两组患者的生活质量评分比较
2.5 两组患者并发症发生情况比较
研究组患者术后发生吻合漏、吻合口出血、肺部感染各1例(2.38%),吻合漏经冲洗引流后愈合。对照组患者术后发生吻合口漏8例(18.60%),5例经冲洗引流后愈合,3例因漏口大伴腹膜炎而改行结肠造瘘,其中2例Ⅱ期结肠还纳,1例永久性结肠造瘘;伤口感染4例(9.30%);吻合口出血、肺部感染各1例(2.38%)。研究组患者并发症总发生率高于对照组(7.14%vs.32.56%,P<0.05)。
3 讨论
结直肠癌发生率呈现逐年递增趋势,且起病隐匿,大部分患者以肠梗阻为首要症状就诊。结肠各部直径不一,自盲肠至乙状结肠逐渐缩小。因此,左半结肠发生肠梗阻的风险较高。左半结肠癌并发肠梗阻易形成闭襻性梗阻,使肠腔压力升高,进而引发肠壁穿孔、坏死,威胁患者的生命安全[9-11]。目前临床上针对结直肠癌并发急性肠梗阻的治疗仍以手术治疗为主,常用的手术方案有肿瘤切除结肠造瘘+Ⅱ期消化道重建、单纯结肠造瘘+Ⅱ期肿瘤切除+消化道重建、肿瘤Ⅰ期切除结肠吻合术、肿瘤切除结肠吻合+吻合口近端结肠造瘘术或末端回肠双腔造瘘术等。各术式各有优势,其中Ⅰ期切除结肠吻合术的切除率较高,可明显延长患者生存时间。手术的关键在于保证吻合口愈合,由于结直肠癌并发梗阻后易出现粪便潴留,致使肠道内细菌大量滋生,若术前术中的肠道准备不够充分,行Ⅰ期切除术后并发吻合口瘘的风险较高。有报道[12-14]显示,直肠癌术后吻合口瘘发生率为3%~27%,其中6%~22%的患者因术后并发吻合口瘘而死。有研究认为,术前机械性肠道准备对择期行结直肠癌手术治疗的患者并不是必须的。徐怀文[15]研究显示,术前严格掌握手术适应证,术中进行充分的结肠灌洗,术后加强管理,可有效降低直肠癌伴梗阻患者术后并发吻合口瘘的风险。想在保障肿瘤Ⅰ期切除吻合疗效的同时,不影响患者的恢复进展,使其尽快度过危险期,预防性回肠造瘘不失为一个良好的选择[16-17]。
本实验结果显示,研究组患者手术时间较对照组长(P<0.05),住院时间及术后首次排气时间较对照组短(P<0.05),原因可能为术中手术操作增加,难度提升,导致手术时间延长;而术中出血量差异无统计学意义(P>0.05),提示灌肠洗加预防性回肠造瘘造成的额外风险较小;患者住院时间及术后首次排气时间均减少,表明在术中肠灌洗的基础上增加预防性回肠造瘘并不会影响患者的恢复,还可使患者尽早进食,增加营养,从而促进患者康复。术后两组患者MTL及GAS 水平均降低(P<0.05),研究组各项血清水平均明显低于对照组。肖建国[18]发现,预防性末端回肠造瘘在直肠癌患者腹腔镜根治术中应用价值较高,可加快临床指标恢复,缩短患者恢复时间,且可显著降低患者术后吻合口瘘的发生风险,与本研究结果相一致,表明充足的术中肠灌洗可在一定程度上保障直肠癌并肠梗阻I期切除吻合术的临床疗效,可促进患者的术后恢复和功能改善。术后5 d,两组患者进食量总量和前白蛋白水平均升高(P<0.05),且研究组高于对照组(P<0.05),原因可能为采取灌肠后,机体内粪便得以清空,从而可增加患者饥饿感,进而可增加患者食欲。术后两组患者的功能维度评分及症状维度评分较术前降低(P<0.05),但组间比较差异无统计学意义(P>0.05),原因可能为造瘘口本身会对患者生活造成不便,一定程度上影响了患者的生活质量,而术中肠灌洗患者则可能由于术后吻合瘘等原因一定程度上影响生活质量。此外,研究组患者术后并发症总发生率低于对照组(P<0.05),原因可能在于经粪便转流后,患者结肠肠腔内压力明显降低,利于吻合口的愈合;其次,结肠内容物转流后,处于空虚状态,对吻合口的刺激减少,对瘘口的愈合有促进作用[19];同时,能更好行肠内营养,有效防治吻合口瘘。
综上所述,在结直肠癌并肠梗阻I期切除术吻合,术中行肠灌洗+行预防性回肠造瘘的可行性较高,可缩短患者恢复进程,有效改善患者胃肠功能功能,且安全性较好。虽然在预防性回肠造瘘术后需进行造瘘口还纳的二次手术,但与吻合口瘘的危害相比是利大于弊。但本研究病例较少,有待扩大样本量进一步研究证实。

