巴利昔单抗和抗胸腺细胞球蛋白在肾移植免疫诱导中有效性和安全性的Meta分析
何跃 郑瑾 李杨 田晓辉 田普训 丁小明 薛武军 康永明 奉友刚
肾移植是治疗慢性终末期肾病最有效的替代方法。随着手术技术的完善和免疫抑制剂的应用,肾移植存活率逐渐提高[1]。目前我国肾移植的供者绝大多数是无血缘的器官捐献[2]。因此供受者之间的组织相容性抗原必然存在差异,如果不经免疫抑制处理,可引发受者排斥反应。急性排斥反应会降低移植肾的存活率,甚至危及受者的生命[3-4]。为此,应在肾移植术前或术中和术后给予免疫诱导治疗,降低或调节T细胞在移植物进入体内后对异基因抗原呈递的免疫应答,从而阻断或减少急性排斥反应的发生,并减少移植术后免疫抑制剂维持剂量和推迟给药的时间[5-6]。
免疫诱导药物发展迅速,其中单克隆抗体如巴利昔单抗(basiliximab,BAS)和多克隆抗体如抗胸腺细胞球蛋白(antithymocyte globulin,ATG)在临床应用广泛。虽然有一些临床研究比较了BAS和ATG诱导治疗的有效性和安全性,但样本量相对较少,得出的结果也不尽相同。因此,本文对目前发表的比较BAS和ATG的前瞻性随机对照研究进行系统评价和Meta分析,以便更好地明确两种药物诱导治疗后的有效性和安全性的差异,为临床免疫诱导治疗提供参考。
1 资料与方法
1.1 检索策略
检索PubMed、Cochrane Library、Web of Science、EMBASE、中国知网等数据库中的相关文献。检索时间从2000年1月至2021年12月。中文检索词为:“巴利昔单抗”“抗胸腺细胞球蛋白”“肾移植”“免疫诱导”;英文检索词为“basiliximab”“antithymocyte globulin”“renal transplantation”。
1.2 纳入及排除标准
纳入标准:(1)在肾移植免疫诱导中比较BAS和ATG的有效性和安全性的临床研究;(2)前瞻性、随机对照研究;(3)研究结果包括肾移植术后1年的活组织检查(活检)证实急性排斥反应发生率、移植肾存活率、受者生存率、移植肾功能延迟恢复发生率、感染率、巨细胞病毒感染率、恶性肿瘤发生率、白细胞和血小板减少发生率;(4)随访时间>1年;(5)发表的中、英文文献,如果研究来自同一个研究机构或同一病例数据库,纳入质量最高的文献。排除标准:(1)文献仅为摘要、综述、病例报道、评论等;(2)多器官移植;(3)研究病例纳入儿童。
1.3 数据提取和文献质量评价
由第1、2名研究者独立阅读标题和摘要,按照纳入和排除标准对文献进行初筛,由第3、4名研究者分别对初筛结果进行全文阅读复筛,提取文献数据。如果汇总数据存在差异则通过第5名研究者进行解决。文献质量评价采用Jadad评分量表(评分范围为0~7分,≥3分表示文献质量高)[7]。移植肾功能延迟恢复定义为术后第1周血清肌酐>500 μmol/L,或术后1周内需要透析治疗[8]。
1.4 统计学方法
采用Rev Man 5.3软件对数据进行分析。二分类资料采用相对危险度(relative risk,RR)及其95%可信区间(confidence interval,CI)表示,P<0.05为差异有统计学意义。异质性检验采用χ2检验(α=0.1)和I2统计量,无显著异质性(P>0.1,I2<50%)时采用固定效应模型,异质性明显(P<0.1,I2≥50%)时采用随机效应模型。采用森林图显示最终结果。
2 结 果
2.1 检索结果及文献质量评价
从数据库中共检索到291篇文献,按照纳入和排除标准,最终纳入10项研究,文献筛选流程见图1。10项研究共纳入肾移植受者1 721例,其中883例使用ATG,838例使用BAS。尸体供者来源比例高,受者均为成人,以中年人(年龄30~50岁)为主,文献基本数据和质量评价见表1[9-18],漏斗图显示纳入的研究无发表偏倚(二维码1)。
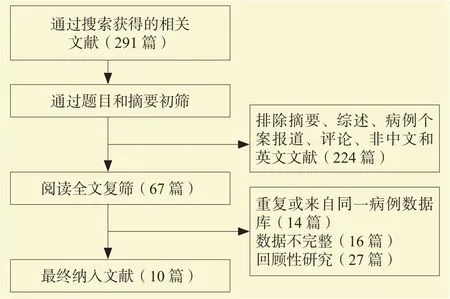
图1 文献的筛选纳入流程Figure 1 Process of literature screening and inclusion

扫描二维码1可见纳入研究的漏斗图
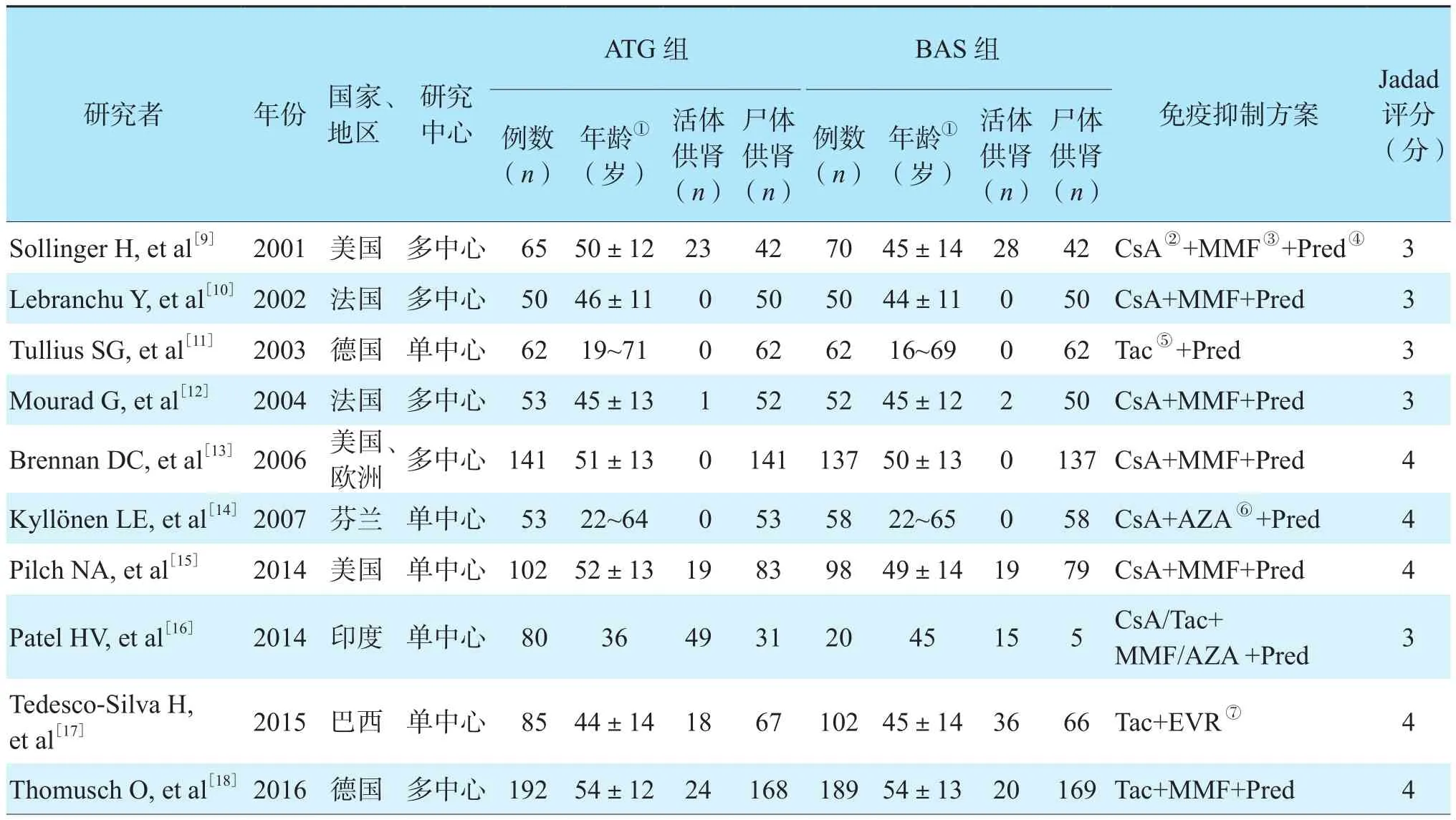
表1 纳入文献的基本特征Table 1 Basic characteristics of the included articles
2.2 有效性评价
10项研究都比较了两组肾移植术后1年穿刺活检证实的急性排斥反应发生率、移植肾存活率和受者生存率,5项研究比较了两组移植肾功能延迟恢复发生率。两组急性排斥反应的发生率比较,差异无统计学意义(RR=0.80,95%CI0.64~1.01,P=0.06,图2A);两组移植肾存活率比较,差异无统计学意义(RR=1.02,95%CI0.99~1.04,P=0.14, 图2B);
两组受者生存率比较,差异无统计学意义(RR=1.02,95%CI1.00~1.04,P=0.06,图2C);两组移植肾功能延迟恢复发生率比较,差异无统计学意义(RR=0.86,95%CI0.60~1.25,P=0.44,图 2D)。
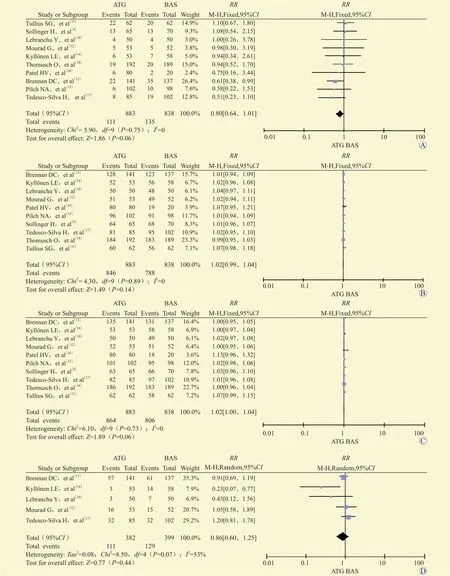
图2 BAS和ATG在肾移植受者免疫诱导中的有效性分析Figure 2 Efficacy analysis of BAS and ATG in immune induction of kidney transplant recipients
2.3 安全性评价
8项研究比较了两组术后1年感染率,两组比较差异无统计学意义(RR=1.03,95%CI0.94~1.13,P=0.53,图3A)。9项研究报道了巨细胞病毒感染率,两组比较差异无统计学意义(RR=0.96,95%CI0.65~1.42,P=0.83,图3B)。5项研究比较了两组术后1年恶性肿瘤发生率,ATG组恶性肿瘤发生率比BAS组高,差异有统计学意义(RR=3.82,95%CI1.44~10.17,P=0.007,图3C)。3项研究比较了术后1年内白细胞减少发生率,ATG组白细胞减少的发生率比BAS组高,差异有统计学意义(RR=2.47,95%CI1.71~3.57,P<0.001,图3D)。3项研究比较了术后1年内血小板减少的发生率,两组比较差异无统计学意义(RR=6.04,95%CI0.24~149.85,P=0.27,图3E)。
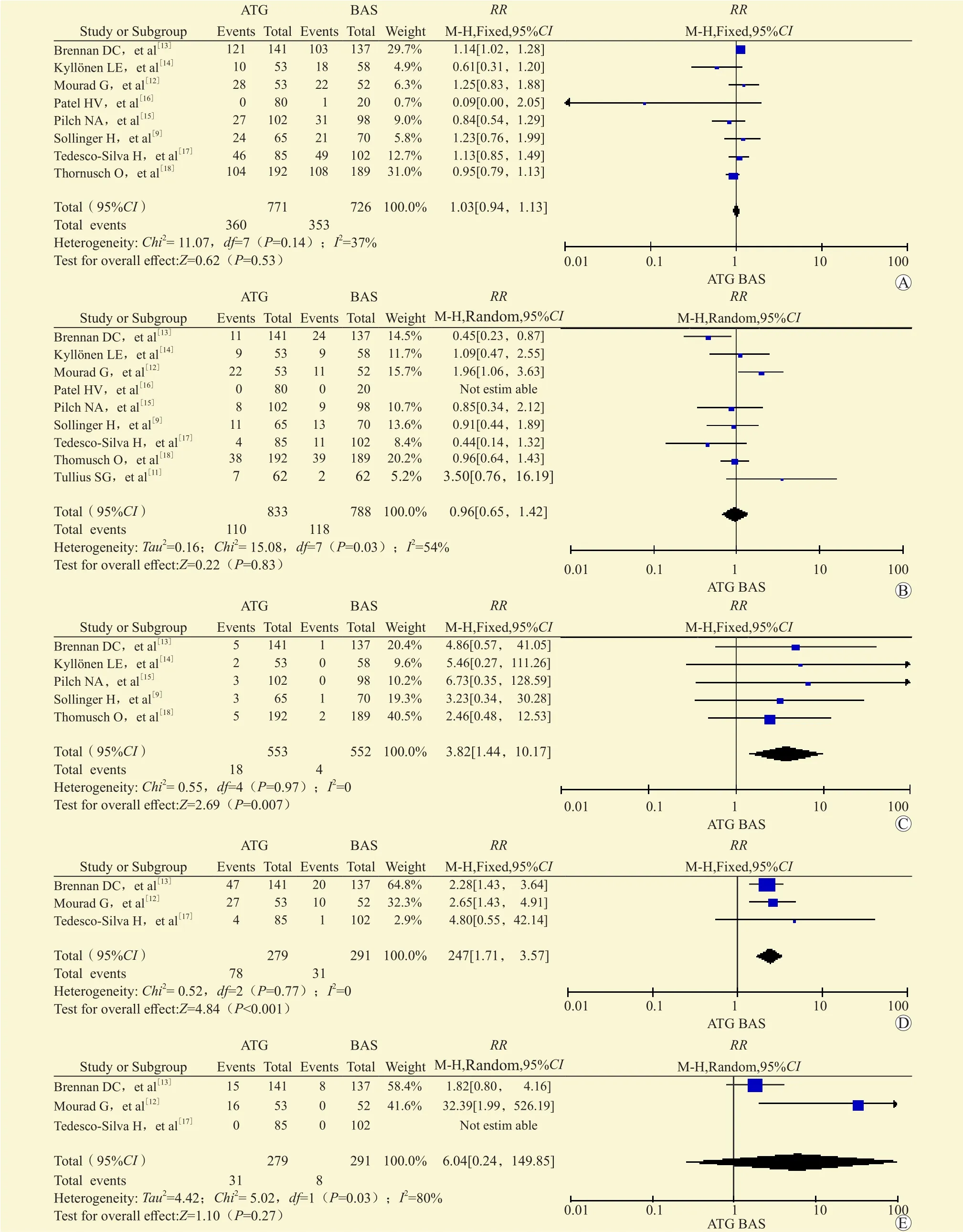
图3 BAS和ATG在肾移植受者免疫诱导中的安全性分析Figure 3 Safety analysis of BAS and ATG in immune induction of kidney transplant recipients
3 讨 论
急性排斥反应是肾移植术后的主要并发症,其发生率超过30%[19]。在移植肾血管吻合前给予强有力的免疫诱导治疗,能迅速有效地清除移植肾再灌注触发的T细胞活化,从而发挥抗排斥反应的作用,但免疫诱导治疗过强可能使受者免疫力迅速降低,引发感染、白细胞减少和恶性肿瘤等,从而缩短受者的生存期[20]。因此,适当强度的免疫诱导治疗对改善肾移植受者的预后至关重要。
改善全球肾脏病预后组织(Kidney Disease:Improving Global Outcomes,KDIGO)指南建议,除供受者是同卵双生外,所有的肾移植受者都需要接受免疫诱导治疗以预防排斥反应[21]。免疫诱导治疗已经逐渐成为当今肾移植术后免疫抑制疗法的主流趋势[22]。美国近年来超过80%的肾移植受者接受了免疫诱导治疗[23]。目前的免疫诱导治疗方案包括单克隆抗体、多克隆抗体和间充质干细胞[5]。国内常用的是BAS和ATG[24]。BAS是一种能与T细胞表面的白细胞介素(interleukin,IL)-2受体α链(CD25抗原)高亲和性结合的单克隆抗体,阻断IL-2与IL-2受体结合,从而阻碍T细胞增殖信号的传递[25]。ATG是一种T细胞耗竭剂,能够识别绝大多数T细胞表面的活性物质,从而使T细胞耗竭,还可以抑制有活性的淋巴细胞功能[26]。目前国内针对这两种免疫诱导治疗方案的研究主要是以回顾性研究为主,笔者未见前瞻性随机对照研究。
本研究纳入了10项临床研究,均是国外循证级别较高的前瞻性随机对照研究。虽然因两种诱导方案的给药时间和剂量不同而不能做到完全双盲,但Jadad评分均≥3分,说明纳入的研究质量高。漏斗图也提示纳入的研究无发表偏倚。
本研究结果显示,两组肾移植术后1年活检证实的急性排斥发生率差异无统计学意义。但是在Brennan等[13]的研究中,ATG组急性排斥反应发生率低于BAS组,差异有统计学意义,可能与纳入的受者为排斥反应高危受者有关。研究报道,在高致敏肾移植受者中,使用ATG进行免疫诱导治疗可以降低急性排斥反应的发生率[27]。有学者主张在中、低危受者中使用BAS,而在高危受者中使用ATG进行免疫诱导治疗[28]。因此,在肾移植术前对受者进行精准的免疫风险评估对于制定免疫诱导方案至关重要[22]。本研究结果显示,两组术后1年移植肾存活率和受者生存率比较,差异均无统计学意义。Lentine等[29]将Brennan等[13]研究中的受者随访时间超过10年,其移植肾存活率和受者生存率差异仍无统计学意义,表明两种药物在肾移植免疫诱导治疗中的有效性总体上没有差别。
纳入比较肾移植术后1年恶性肿瘤发生率的5项研究,每项研究两组间差异均无统计学意义。但5项研究综合Meta分析后,ATG组恶性肿瘤发生率高于BAS组,差异有统计学意义。因此,对于使用ATG进行免疫诱导治疗的受者,术后应进行更严密的肿瘤筛查,同时,对于恶性肿瘤高危受者,应优先使用BAS。肾移植术后1年内ATG组受者白细胞减少的发生率高于BAS组,提示在免疫诱导治疗前受者有白细胞偏低时,应优先使用BAS,且ATG组受者更应该关注白细胞数量,避免白细胞过低出现严重的感染。肾移植术后1年内ATG组受者血小板减少的发生率高于BAS组,但两组间差异无统计学意义。这可能是纳入比较血小板减少的研究偏倚较大造成的,还需要进一步扩大样本研究。
本研究纳入的临床研究均来自国外,结果可能存在地域和人种的局限性。免疫诱导治疗只是影响肾移植预后的一个环节,供者管理、供器官质量、受者风险状况和免疫维持治疗方案等环节都有可能影响预后[30]。本研究纳入的临床研究中,免疫诱导药物剂量、免疫维持治疗方案略有差别,可能对本文的结果造成一定的偏倚。
综上所述,对于肾移植的免疫诱导治疗,ATG和BAS在术后1年内的有效性相当,但BAS的安全性优于ATG。未来还需要更多受者不同危险分层的前瞻性随机对照研究,明确不同免疫诱导药物在肾移植免疫诱导治疗中的应用价值,从而做到个体化精准治疗,提高免疫诱导治疗的有效性并降低不良事件发生率。

