肝移植术后发生急性排斥反应受者淋巴细胞亚群的变化及意义
王若麟 李瀚 贾亚男 许文犁 李先亮 贺强 朱继巧
急性排斥反应是肝移植术后早期的主要并发症,可影响肝移植受者的生存质量和生存时间[1-2]。早期预测和发现急性排斥反应,才能将其对移植肝的损害降到最低程度。肝移植术后排斥反应的常见危险因素包括严重的缺血-再灌注损伤、受者免疫反应较强、ABO血型不相容等[3],其中外周血中淋巴细胞亚群在同种异体移植物的免疫反应中发挥了关键作用。但目前的研究主要集中在特定的淋巴细胞亚群上[4-10],而外周血淋巴细胞亚群整体对移植物反应的变化规律仍缺乏了解。为此,本项研究回顾性分析首都医科大学附属北京朝阳医院肝移植术后发生急性排斥反应受者外周血淋巴细胞亚群的变化,旨在为肝移植术后急性排斥反应的防治提供参考。
1 资料与方法
1.1 一般资料
选取2019年10月至2021年8月在首都医科大学附属北京朝阳医院肝胆胰脾外科接受肝移植且发生急性排斥反应的17例受者纳入排斥组,其中男15例,女2例,年龄49(42,55)岁,原发病包括肝恶性肿瘤6例,良性疾病11例(肝炎后肝硬化7例、酒精性肝硬化3例、急性肝衰竭1例) ;按性别、年龄(±3岁)、原发病(恶性或良性)和随访期(±5 d)匹配的术后肝功能稳定受者17例纳入对照组,其中男15例,女2例,年龄46(43,57)岁,肝恶性肿瘤6例,良性疾病11例(肝炎后肝硬化9例、酒精性肝硬化1例、急性肝衰竭1例)。
排斥组纳入标准:(1)临床表现为发热、烦躁,移植肝肿大和肝区局部压痛,出现黄疸或进行性加重,留置T管的受者胆汁分泌量突然减少、胆汁稀薄且颜色变淡等;(2)实验室检查发现血清胆红素和转氨酶持续升高、碱性磷酸酶和γ-谷氨酰转肽酶升高以及凝血酶原时间延长;(3)移植物活组织检查符合Banff标准中的急性排斥反应。
对照组纳入标准:(1)利用倾向评分匹配方法,与排斥组按1∶1比例选取同期行肝移植手术且无急性排斥反应的患者;(2)无急性排斥反应的临床表现及实验室检查阳性指标。排除标准:(1)行肝脏及其他器官联合移植;(2)合并其他疾病导致免疫功能下降者,如合并获得性免疫缺陷综合征、血液肿瘤、先天性免疫功能低下等;(3)病历资料不全或失访。
1.2 治疗方案
受者均为ABO血型相容肝移植,供者来源均为尸体器官捐献。手术方式均采用改良背驮式原位肝移植术,术中开放门静脉前常规使用甲泼尼龙(静脉滴注500 mg)和乙型肝炎免疫球蛋白(静脉滴注5 000~10 000 U)。采用静脉滴注巴利昔单抗或猪抗人T细胞免疫球蛋白进行免疫诱导治疗。术中酌情使用新鲜冰冻血浆、纤维蛋白原、凝血酶原复合物及血小板等。术后常规应用头孢哌酮钠-舒巴坦钠预防细菌感染。术后早期采用他克莫司+霉酚酸酯类药物+糖皮质激素(激素)的三联免疫抑制方案。白细胞明显降低者停用霉酚酸酯类药物,除自身免疫性肝病的肝移植受者或发生排斥反应较重受者维持低剂量激素治疗,多数受者术后常规1~2个月内停止使用激素。对于恶性肿瘤、肾功能不全受者,根据伤口愈合情况,术后1个月加用西罗莫司,并酌情降低他克莫司剂量。移植前乙型肝炎表面抗原阳性的受者,术后使用恩替卡韦及乙型肝炎人免疫球蛋白预防复发。抗排斥反应治疗首选增加他克莫司剂量,效果不佳者接受激素冲击治疗。
1.3 主要试剂
淋巴细胞分离液购自美国GE公司。流式细胞术的抗体均购自美国BD公司,包括异硫氰酸荧光素(fluorescein isothiocyanate,FITC)-抗CD3、CY5.5-抗 CD4、CY5.5-抗 CD8、藻红蛋白(phycoerythrin,PE)-抗 CD19、别藻蓝蛋白(allophycocyanin,APC)-抗 CD16、PE-抗 CD56、PE-抗CD4、FITC-抗Lin1、多甲藻黄素-叶绿素-蛋白质复合物(peridinin-chlorophyll-protein complex,PerCP)/CY5.5-抗CD123和APC-抗CD11C。
1.4 检测指标及方法
排斥组在受者出现符合急性排斥反应的临床表现且尚未进行抗排斥反应治疗前采外周静脉血5 mL,对照组在相近的时间采外周静脉血5 mL,置于乙二胺四乙酸盐抗凝管中即刻送至实验室。将静脉血加入15 mL离心管中,离心后移除上层血 浆。磷酸盐缓冲液(phosphate buffer saline,PBS)稀释血细胞悬液,缓慢加至淋巴细胞分离液上方,离心后用移液管缓慢吸取外周单个核细胞层。加入PBS后洗涤、300×g离心5 min。进行计数,调整细胞浓度。分别加入100 μL细胞液和相应抗体混匀,避光孵育20 min。加入2 mL PBS重悬,离心弃上清,再加入400 μL PBS混匀后进行流式检测。检测对照组及排斥组受者T细胞(CD3+)、CD4+T细胞(CD3+CD4+)、CD8+T细胞(CD3+CD8+)、B细胞(CD19+)、自然杀伤(natural killer,NK)细胞(CD56+CD16+)、NKT细胞(CD3+CD56+CD16+)和树突状细胞(dendritic cell,DC)(Lin1-CD11c+、Lin1-CD123+)绝对值和比例。在排斥组抗排斥反应治疗后对受者进行第2次采样,采样时间为治疗后8~26 d。
1.5 研究内容
总结肝移植术后急性排斥反应的发生情况及排斥组、对照组他克莫司浓度,比较肝移植术后发生急性排斥反应受者淋巴细胞亚群的变化;分析淋巴细胞亚群对肝移植术后急性排斥反应的诊断价值;比较抗排斥反应治疗前后淋巴细胞亚群的变化。
1.6 统计学方法
采用SPSS 22.0软件进行统计学分析。符合正态分布的计量资料以均数±标准差表示,比较采用独立样本t检验;不符合正态分布的计量资料以中位数(下四分位数,上四分位数)表示,比较采用秩和检验。采用logistic回归分析进行多因素分析,对淋巴细胞亚群进行受试者工作特征(receiver operating characteristic,ROC)曲线分析。P<0.05为差异有统计学意义。
2 结 果
2.1 肝移植术后发生急性排斥反应受者淋巴细胞亚群的变化
排斥组17例受者中,4例在术后28 d内发生急性排斥反应,13例在术后29~180 d发生急性排斥反应。排斥组与对照组他克莫司谷浓度差异无统计学意义 [(6.0±4.2)ng/mL比(7.1±2.8)ng/mL,P=0.295]。
与对照组比较,排斥组受者外周血T细胞、CD4+T细胞、B细胞和NKT细胞的比例均上升(均为P<0.05),其余淋巴细胞亚群的绝对值和比例差异均无统计学意义(均为P>0.05,图1)。

图1 对照组和排斥组肝移植受者淋巴细胞绝对值和比例的比较Figure 1 Comparison of absolute value and proportion of lymphocytes in liver transplant recipients between control group and rejection group
2.2 淋巴细胞亚群对肝移植术后发生急性排斥反应的诊断价值
logistic回归分析结果提示,肝移植术后早期(6个月内),NKT细胞比例升高是肝移植术后发生急性排斥反应的独立危险因素[比值比(odds ratio,OR)1.774,95%可信区间(confidence interval,CI)1.059~2.971,P=0.029,表1]。
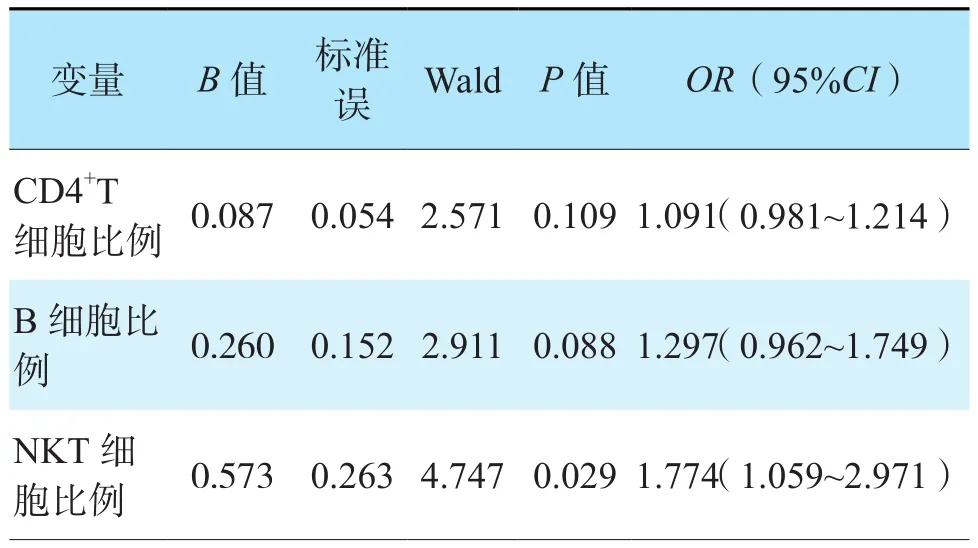
表1 淋巴细胞亚群对肝移植术后发生急性排斥反应的诊断价值的logistic回归分析Table 1 Logistic regression analysis of the diagnostic value of lymphocyte subsets for acute rejection after liver transplantation
ROC曲线分析结果提示,CD4+T细胞、B细胞和NKT细胞比例的曲线下面积(area under the curve,AUC)分别为0.76、0.73和0.77。联用CD4+T细胞、B细胞和NKT细胞比例的二分类变量逻辑回归计算诊断价值时,AUC为0.89,当临界值为0.69时,灵敏度为0.706,特异度为0.941(图2)。

图2 淋巴细胞亚群诊断急性排斥反应的ROC曲线Figure 2 ROC curves of lymphocyte subsets for the diagnosis of acute rejection
2.3 排斥组治疗前后淋巴细胞亚群的变化
排斥组9例受者因他克莫司效果不佳而接受激素冲击治疗,所有受者均逐渐恢复,最终肝功能正常。排斥组受者治疗后T细胞、CD4+T细胞、CD8+T细胞和NK细胞比例均降低(均为P<0.05),而淋巴细胞亚群绝对值差异均无统计学意义(均为P>0.05,图3)。

图3 抗排斥反应治疗前后淋巴细胞亚群绝对值和比例的比较Figure 3 Comparison of absolute value and proportion of lymphocyte subsets before and after anti-rejection treatment
3 讨 论
肝移植术后早期受者常受到急性排斥反应的困扰,严重影响受者的生存,其中外周血不同淋巴细胞亚群在急性排斥反应过程中发挥了重要作用。Louis等[8]发现在发生抗体介导的排斥反应的受者血液中存在辅助性T细胞增殖;Lemerle等[9]研究表明较高的CD8+T细胞水平可能增加急性排斥反应的风险;Schlößer等[10]揭示急性排斥反应与活化B细胞与浆母细胞的增殖有关;Koenig等[11]报道缺少自我诱导的NK细胞活化会造成内皮损伤,引起慢性血管排斥反应,从而导致移植失败。但目前所报道的相关研究主要集中在某一特定的细胞亚群上,外周血淋巴细胞亚群整体的变化规律仍不明确。急性排斥反应是细胞免疫和体液免疫与先天性免疫系统共同作用的联合反应[12-14]。外周血淋巴细胞作为一个整体,每个细胞亚群都相互关联,有必要探究其变化规律[14-18]。
本研究中肝移植术后淋巴细胞亚群变化的分析结果显示,排斥组与对照组受者在接受相似的免疫抑制治疗(他克莫司浓度相当)情况下,T细胞、CD4+T细胞、B细胞和NKT细胞的比例差异有统计学意义,其余淋巴细胞亚群的绝对值和比例均差异无统计学意义,提示T细胞、CD4+T细胞、B细胞、NKT细胞参与急性排斥反应。在心脏移植中,急性排斥反应受者循环CD4+T细胞比例较高[19]。van Besouw等[20]报道CD4+T细胞可通过分泌细胞因子途径增加排斥反应风险。目前普遍认为B细胞既可以通过提呈细胞分泌抗体、激活补体等方式发挥免疫激活作用,参与抗体介导的排斥反应,同时也可通过分泌细胞因子抑制免疫反应[21-23]。San Segundo等[23]发现,外周血中B细胞在无排斥反应征象的受者中减少,在有移植肾排斥反应的受者中显著升高,提示移植前外周血B细胞比例增加可以识别有急性排斥反应风险的受者。本研究发现NKT细胞比例是肝移植术后急性排斥反应的独立危险因素。NKT细胞是一种先天性免疫细胞,在T细胞受体(T cell receptor,TCR)参与时可释放促炎和抗炎细胞因子,并表现出强大的调节特性[24]。NKT细胞被认为可诱导耐受性[25-26],NKT细胞比例的增加表明其可能参与急性排斥反应的局部控制[27-28]。ROC曲线分析结果提示,联用CD4+T细胞、B细胞和NKT细胞比例可早期发现和诊断急性排斥反应。
为进一步验证外周血淋巴细胞亚群比例在排斥反应中的作用,我们对排斥组受者行抗排斥反应治疗后再次进行采样,发现治疗后T细胞、CD4+T细胞、CD8+T细胞和NK细胞的比例均降低,而绝对值比较差异无统计学意义。NKT细胞比例也出现了下降趋势,但可能由于外周血NKT细胞计数较少、占比较低,且本研究仅纳入了17例受者,检测结果存在较大的个体差异性,导致与治疗前比较,差异无统计学意义。研究报道,在使用泼尼松或他克莫司后,受者会出现明显的淋巴细胞减少,其中以T细胞和NK细胞更为显著[29-30],而这些淋巴细胞减少的排斥组受者在抗排斥干预后肝功能均逐步恢复正常,进一步证明淋巴细胞亚群比例改变与急性排斥反应的发生密切相关。
综上所述,外周血淋巴细胞亚群比例改变是急性排斥反应的重要表现,NKT细胞比例升高是发生急性排斥反应的独立危险因素。因此,在肝移植术后监测淋巴细胞亚群比例变化,对早期防治急性排斥反应具有重要作用。

