非霍奇金淋巴瘤患者血清CRP、PCT和IL-6水平变化及与预后的关系*
王星月 罗月季 曾依伶 廖已函 余红霞
(成都上锦南府医院血液内科,四川 成都 611730)
非霍奇金淋巴瘤(Non-Hodgkin's lymphoma,NHL)是具有生物学异质性及临床异质性的免疫系统恶性肿瘤,多发于胸腺、脾脏及淋巴结等淋巴器官[1-2]。NHL具有病情进展迅速、结节侵犯多、侵袭性强等特点,且其发病率及死亡率呈不断升高趋势,对患者的安全造成了严重威胁[3-4]。现阶段NHL的发病机制仍未完全阐明,多数学者认为与免疫功能障碍、病毒感染及放射线等因素有关,其中与炎症反应引起的免疫功能损伤存在密切关系,而炎症反应及免疫应答在肿瘤微环境中发挥着重要的作用[5-6]。C反应蛋白(CRP)是急性时相反应蛋白,是评估炎症反应的敏感指标,在肿瘤微环境中,炎症因子随血液循环达到肝脏,诱导肝细胞合成CRP[7]。降钙素原(PCT)是评估机体感染严重程度的重要指标,在感染情况下,血清PCT水平会明显升高[8]。白细胞介素-6(IL-6)与恶性肿瘤的发生及发展相关,可以诱导肿瘤细胞生长及分化,是影响肿瘤免疫逃逸的重要因素[9]。现阶段临床关于血清CRP、PCT及IL-6与NHL患者预后关系的报道较少。本研究探讨NHL患者血清CRP、PCT及IL-6水平变化及与预后的关系,现将结果报告如下。
1 资料与方法
1.1 一般资料 选取我院2019年1月~2020年6月93例NHL患者作为研究组,另取同期50例健康体检者作为对照组。研究组中男52例,女41例;年龄30~79岁,平均(53.63±8.15)岁;对照组中男27例,女23例;年龄27~72岁,平均(51.94±7.29)岁。Ann Arbor分期:Ⅰ期9例,Ⅱ期16例,Ⅲ期48例,Ⅳ期20例;病理类型:T细胞型36例,B细胞型57例;肿块大小:≥10 cm 13例,<10 cm 80例;分化程度:低分化39例,中分化30例,高分化24例。纳入标准:①符合世界卫生组织制定的NHL诊断标准[10],并经病理检查确诊。②年龄不超过18岁。③入院前未接受化疗、放疗及手术等相关治疗。④首次发病。⑤临床资料完整。⑥接受随访。⑦患者签署知情同意书。排除标准:①肺、肾、心等重要脏器功能损伤者。②NHL复发者。③合并其他部位恶性肿瘤者。④合并感染性疾病、自身免疫性疾病及其他可能引起炎症疾病者。⑤精神、认知功能损伤,不配合研究者。⑥妊娠或哺乳期妇女。两组一般资料比较,差异无统计学意义(P>0.05)。
1.2 方法
1.2.1 样本收集与保存 所有受试者均在清晨采集空腹静脉血约3 mL,室温下静置2 h,经离心机离心后取上清液,贮存于不含抗凝剂或防腐剂的试管,存于-80℃环境待测,并于当天完成检验。
1.2.2 血清CRP、PCT及IL-6水平检测 采用酶联免疫吸附试验检测两组血清CRP、PCT及IL-6水平,操作过程严格遵循试剂盒说明书进行。KHBST-360酶标仪购自科华生物有限公司,试剂盒购自罗氏制药有限公司。
1.3 随访 对所有患者进行1年随访,随访方式包括电话或微信随访、定期门诊复查,2次/月,记录患者预后情况(生存或死亡)。
1.4 观察指标 ①比较研究组及对照组血清CRP、PCT及IL-6水平。②分析血清CRP、PCT及IL-6水平与NHL临床病理特征的关系。③比较不同预后NHL患者血清CRP、PCT及IL-6水平。④分析血清CRP、PCT及IL-6水平对NHL患者预后的评估价值。
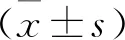
2 结果
2.1 两组血清CRP、PCT及IL-6水平比较 研究组血清CRP、PCT及IL-6水平均高于对照组(P<0.05),见表1。

表1 两组血清CRP、PCT及IL-6水平比较
2.2 血清CRP、PCT及IL-6水平与NHL临床病理特征的关系 血清CRP、PCT及IL-6水平与NHL患者Ann Arbor分期、病理类型、肿块大小、分化程度有关(P<0.05),见表2。

表2 血清CRP、PCT及IL-6水平与NHL临床病理特征的关系
2.3 不同预后NHL患者血清CRP、PCT及IL-6水平比较 死亡组血清CRP、PCT及IL-6水平均高于生存组(P<0.05),见表3。

表3 不同预后NHL患者血清CRP、PCT及IL-6水平比较
2.4 血清CRP、PCT及IL-6水平对NHL患者预后的评估价值 由ROC曲线,血清CRP、PCT及IL-6联合评估NHL患者预后的AUC为0.910高于三者单独评估的0.739、0.702、0.720(P<0.05),见图1、表4。
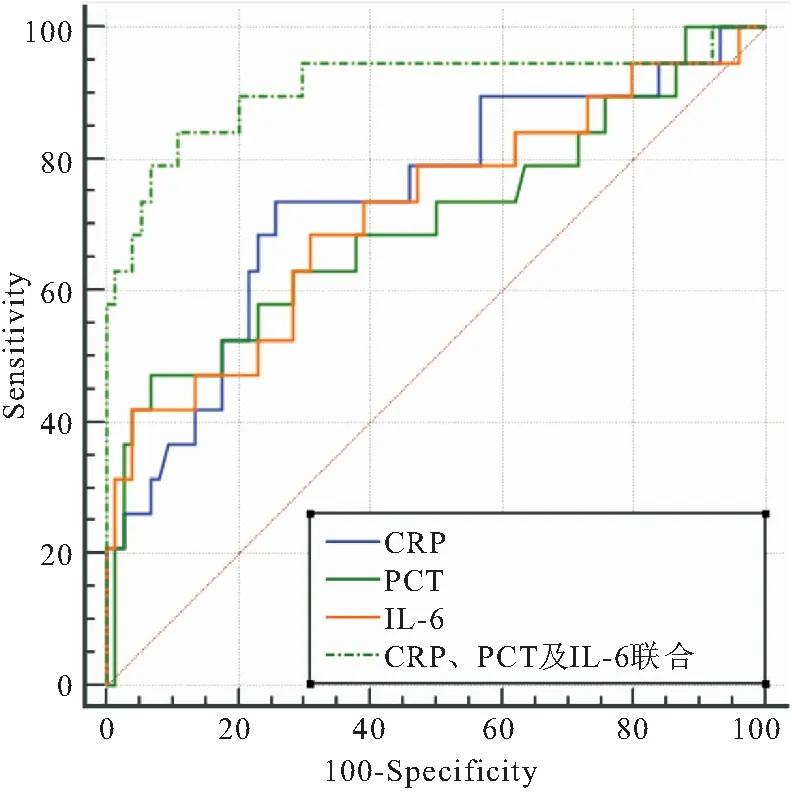
图1 血清CRP、PCT及IL-6水平评估NHL患者预后的ROC曲线

表4 血清CRP、PCT及IL-6水平对NHL患者预后的评估价值
3 讨论
NHL是多种基因及蛋白改变所致的淋巴造血系统恶性肿瘤,具有恶性增殖性及高度异质性[11]。浅表层及深层的肿大淋巴结会压迫NHL患者其它组织及器官,引起消瘦、无力及乏力等临床症状[12]。流行病学调查结果显示,NHL患病人数呈逐年不断增加,约占肿瘤疾病的4%,占肿瘤相关性死亡的3%,严重影响患者的身心健康[13-14]。因此,准确、迅速的诊断并评估NHL治疗效果对控制病情进展、改善预后具有重要的临床价值。现阶段临床主要采用影像学检查结合组织病理学诊断NHL,但其难以准确评估病情进展及预测预后。寻找有效、准确的方法诊断NHL、评估患者预后已成为临床研究的热点内容。近年来血清生物学指标由于检测费用低、操作简单便捷等优点而逐渐应用于临床疾病的诊断及预后评估。
临床[15-16]研究发现,炎症反应在恶性肿瘤的发生及发展中发挥重要作用,炎性细胞在肿瘤形成早期释放血管生成因子,促进淋巴管及血管生成,从而促进肿瘤细胞增殖。CRP属于急性时相反应蛋白,能影响局部及全身非特异免疫应答过程,是临床应用最为广泛的炎症标志物,常用于临床疾病诊断及预后判断。CRP的合成受促炎细胞因子的调节,在机体正常状态下血清水平极低,CRP水平升高可能与炎性反应及组织损伤有关[17]。PCT由甲状腺C细胞分泌,正常情况下PCT水平较低,患者出现感染后会升高,有研究[18-19]显示,血清PCT水平可作为NHL患者感染的诊断指标,PCT升高也预示着脓毒症休克、血流感染等不良预后。IL-6是具有广泛生物学活性的炎症因子,在机体炎性介质释放、细胞免疫活性调节及免疫应答等多种病理反应中发挥着重要作用[20]。IL-6与恶性肿瘤细胞增殖、侵袭密切相关,临床研究发现,IL-6是淋巴瘤微环境的重要组成部分,能提高B细胞淋巴瘤侵袭活性[21-22]。本研究结果显示,研究组血清CRP、PCT及IL-6水平均高于对照组,提示CRP、PCT及IL-6可能参与了NHL的发生过程。分析原因为:随着NHL病情不断进展,患者的免疫功能出现严重功能障碍,导致机体免疫应答失调,使恶性肿瘤细胞迅速繁殖,分泌大量CRP、IL-6,通过正反馈调节促进肿瘤浸润及转移。进一步分析CRP、PCT及IL-6与NHL患者临床病理特征发现,血清CRP、PCT及IL-6水平与NHL患者Ann Arbor分期、病理类型、肿块大小、分化程度有关,这一结果提示CRP、PCT及IL-6参与了NHL的局部浸润,临床可将其作为NHL发生侵袭性生物学行为的标志物。国内研究[23-24]发现,血清CRP、IL-6水平与NHL患者预后密切关系,血清CRP、IL-6水平升高是影响预后的独立危险因素。
既往研究[25-27]多集中于CRP、PCT、IL-6在NHL患者血清表达情况,鲜少有关于不同病理学特征NHL患者血清CRP、PCT及IL-6表达水平及三者对NHL患者预后评估价值的报道。本研究明确了血清CRP、PCT及IL-6水平与NHL患者Ann Arbor分期、病理类型、肿块大小、分化程度的关系,并采用ROC曲线分析血清CRP、PCT及IL-6单独及联合评估NHL患者的预后,发现联合评估的AUC显著高于三者单独诊断,进一步证实血清CRP、PCT及IL-6水平对NHL患者预后具有良好的评估值,三者联合评估的价值更高。因此,临床需密切关注NHL患者血清CRP、PCT及IL-6水平,及早评估患者预后,并给予针对性治疗。
4 结论
本研究结果提示,NHL患者血清CRP、PCT及IL-6水平呈升高趋势,血清CRP、PCT及IL-6水平受Ann Arbor分期、病理类型、肿块大小、分化程度影响,三者有望成为评估NHL预后的指标。

