胰岛β细胞功能评价方法及临床应用研究进展*
麦美庆,骆梦柳综述,阮永队,郭红辉△审校
(1.广东医科大学公共卫生学院,广东 东莞 523808;2.广东医科大学附属东莞第一医院中医科,广东 东莞 523710)
糖尿病是常见的慢性疾病,是严重威胁人类健康的世界性公共卫生问题。据世界卫生组织(WHO)的统计,糖尿病是2019年全球第9大死因,2000-2019年,糖尿病造成的伤残调整寿命年(DALY)增加了 80% 以上[1]。2015-2017年,中国成人糖尿病总患病率和糖尿病前期患病率估计分别为12.8%和35.2%,总患病率从2007年的9.7%上升至2017年的11.2%[2]。胰岛β细胞的功能缺陷和胰岛素抵抗是糖尿病发生的重要机制。糖尿病前期甚至是糖耐量健康人群的胰岛β细胞就可能存在一定程度的损伤,目前糖尿病不可治愈,是多种慢性病的重要危险因素且并发症多[3],因此评价胰岛β细胞功能十分重要,有利于识别高危人群,及早施加干预,有效地阻止糖尿病的发生、发展,同时还能评估病情和评价干预后的效果。目前,临床评价胰岛β细胞的方法主要分为葡萄糖刺激试验、非葡萄糖刺激试验和根据这些试验衍生出的数学模型,本文将对这些方法进行介绍,并分析其在临床应用中的现状及新的研究进展。
1 葡萄糖刺激试验
1.1葡萄糖耐量试验 口服葡萄糖耐量试验(OGTT)是临床中最常用的筛查糖尿病和评价胰岛β细胞功能的方法,该试验于清晨空腹进行,受检者需在5~10 min口服溶于250~300 mL水的75 g无水葡萄糖,分别在空腹和口服葡萄糖后0、30、60、120 min检测血糖。OGTT主要用于评估葡萄糖耐量,如果空腹血糖(FPG)≥6.1 mmol/L或随机血糖≥7.8 mmol/L,建议行OGTT[4]。由于操作简单且风险较小,OGTT被广泛应用于大规模高危人群的临床筛查和流行病学调查[5]。OGTT的优缺点见表1。近年来,有大量流行病学研究显示OGTT的1 h 血糖比FPG和2 h 血糖能更好地筛查糖尿病及其并发症[6],1 h 血糖大于或等于11.6 mmol/L对诊断2型糖尿病有较好的敏感性和特异性[7]。
静脉葡萄糖耐量试验(IVGTT)包括Ⅰ相胰岛素反应(FPIR)和频繁取样静脉葡萄糖耐量试验(FSIGT)。FPIR是在2~4 min内通过静脉注射25%或50%葡萄糖注射液,每公斤体重0.5 g葡萄糖,于0、2、4、6、8、10 min采样,计算10 min内胰岛素曲线下面积(AUC)得到急性胰岛素分泌反应(AIR);FSIGT是于0、2、3、4 、8、19、24、25、30、40、60、80、100、180 min采样结合计算机模型以反映胰岛素不同时相分泌状况。IVGTT适用于胃肠功能吸收异常、有胃肠疾病不适合进行OGTT者[8],主要用于评价非患病者的β细胞功能、筛查高危人群[9]。IVGTT的优缺点见表1。
1.2C肽和胰岛素释放试验 C肽释放试验(C-Peptide releasing test)和胰岛素释放试验(insulin releasing test)都是通过检测空腹和负荷后血清中C肽和胰岛素水平的变化来评价胰岛β细胞功能。不同的是C肽是胰岛素原在蛋白水解酶的作用下分裂而成与胰岛素等分子的肽类物,不受血清中胰岛素抗体和外源性胰岛素影响,可以真实反映实际胰岛素水平,而胰岛素释放试验容易受上述干扰。因此,C肽在评价胰岛β细胞质量与功能等方面具有重要临床意义,且其稳定性优于胰岛素。
C肽和胰岛素释放试验常与OGTT同时开展,以糖负荷后30 min胰岛素和葡萄糖的净增比值(ΔI30/ΔG30)来反映胰岛素Ⅰ相分泌情况;以胰岛素AUC反映胰岛素Ⅱ相分泌情况,同时可通过C肽浓度来计算真胰岛素分泌情况以增加准确性。这2个试验主要用于糖尿病筛查,了解胰岛β细胞的功能状态,判断糖尿病的分型。有研究发现,OGTT下C肽指数[CPI = 100×血清C肽(ng/mL) / 血糖(mg/dL)]可反映β细胞的最大功能,与糖尿病发病关系更为密切,其中1 h C肽指数相关性最强[10]。
1.3标准馒头餐试验(SMBT) SMBT与OGTT类似,以100 g富强面粉制成的馒头(总热量相当于75 g葡萄糖)替代75 g无水葡萄糖,受试者于清晨空腹在15 min内食用完,其余与OGTT一致。相较于OGTT,SBMT的优缺点见表1。由于SBMT的安全性较高,也被广泛应用于临床。国外临床上常用的混合餐耐量试验与馒头餐试验类似,但其突出优点是考虑了其他营养素可能对胰岛素分泌的调节作用[11]。
1.4高葡萄糖钳夹技术 高葡萄糖钳夹技术是检测胰岛β细胞功能的精确方法。该试验通过静脉输注20%葡萄糖将血糖浓度迅速提高到一个固定的高血糖平台,并维持该水平2 h[12]。高葡萄糖钳夹技术可以控制血糖浓度,从而量化胰岛素,直接测定Ⅰ、Ⅱ相胰岛素的分泌,对于糖耐量正常、糖耐量异常、糖尿病甚至对葡萄糖刺激呈现低反应的个体都适用。该技术的优缺点见表1。高葡萄糖钳夹技术的关键是调节葡萄糖输注率来维持血糖稳定,过去常利用Biostator钳夹装置和计算机实现持续监测血糖水平和自动输注葡萄糖,近几年ClampArt新型钳夹装置和基于比例积分导数的新算法(Clamp-PID Algorithm)被证实可以更好地改善钳夹质量[13-14]。
2 非葡萄糖刺激试验
2.1精氨酸刺激试验(AST) AST是在空腹状态下静脉推注25%精氨酸,在0、2、4、6、8 min检测血清中C肽和胰岛素水平以评价胰岛β细胞功能的试验。注射精氨酸后胰岛素和C肽在4 min左右时分泌达高峰,8 min 左右逐步恢复至正常水平,提示快速静脉注射精氨酸主要激发β细胞内已存储胰岛素的释放,即胰岛素Ⅰ相分泌[15]。精氨酸对胰岛β细胞有较强的兴奋作用,对于葡萄糖刺激差的患者仍有良好的反应,可了解双相胰岛素分泌均缺乏的患者是否有残存的β细胞功能,区分不同病程和严重程度的受试者以指导临床用药[16]。AST的优缺点见表1。有研究表明,胰岛素治疗患者血糖变异性较高,更容易发生低血糖事件和各种并发症,而AST的急性C肽反应(ACPR)可能优于其他常用的β细胞功能参数来反映胰岛素治疗的2型糖尿病患者的血糖波动[17]。
2.2胰高血糖素刺激试验(GST) GST是在空腹状态下静脉注射1 mg胰高血糖素,在0、6 min后测定C肽和胰岛素水平以了解胰岛β细胞功能的试验。与AST类似,GST主要用于了解胰岛素Ⅰ相分泌,评估糖尿病患者残存的胰岛功能及指导分型。GST的优缺点见表1。相比于AST,GST的重复性、耐受性较差,不良反应更严重。有研究发现,空腹血糖与静脉注射1 mg胰高血糖素6 min后的血糖差值可能与肾脏中的糖异生有关,并且可能是2型糖尿病患者未来肾功能的决定因素[18]。
3 数学模型
3.1稳态模型评估(HOMA) HOMA是以胰岛素和血糖调节存在一个肝脏和胰岛β细胞的反馈环为理论依据的数学模型,只需要测定空腹胰岛素和血糖浓度来估计胰岛β细胞功能(%β),公式为HOMA-%β=20×I0/ (G0-3.5),式中I0和G0分别为空腹胰岛素和血糖浓度[19]。1998年公布的HOMA2被认为与葡萄糖耐量试验、高葡萄糖钳夹技术等试验有良好的相关性[20]。随着进一步改善,更新的HOMA2将肝脏和外周组织的葡萄糖抵抗及身体其他影响因素纳入考虑。稳态模型可用于评估和确定胰岛β细胞功能严重程度的大型临床或流行病学研究[21]。稳态模型的优缺点见表1。目前,最新的HOMA2计算器可在https://www.dtu.ox.ac.uk/homacalculator/获得使用,通过模型直接导出%β的估计值而非线性近似值。
3.2其他β细胞功能指数 修正的胰岛β细胞功能指数(MBCI)= I0×G0/(G120+G60-2×G0)或MBCI=I0×G0/(G120+G60-7),式中I0、G0、G60、G120分别是空腹胰岛素浓度和空腹、60、120 min血糖浓度,该指数可用于不同糖耐量水平人群,能灵敏地反映正常糖耐量和糖耐量减低患者、非胰岛素依赖型糖尿病患者分别与糖耐量减低患者和2型糖尿病患者之间β细胞功能的差异[22]。维生素D与β细胞功能存在相关性[23],与餐后1、2 h 血糖显著相关,和MBCI组合能解释一小部分血糖水平的变化,但需要进一步研究[24]。葡萄糖处置指数(GDI)=[糖负荷后30 min胰岛素和葡萄糖净增比值(ΔI30/ΔG30)/I0)]是一种根据胰岛素敏感性调整β细胞功能的测量方法,并且与未来糖尿病的风险呈负相关,可能在大型流行病学研究中有助于识别患糖尿病风险增加的受试者。值得注意的是,由于OGTT具有不稳定性,基于OGTT开展的GDI的可变性大,因此在流行病学研究中需要适当大的样本量。
4 小 结
目前,临床上多采用葡萄糖刺激试验来评价 β 细胞功能,但对于血糖较高的患者易因血糖急骤升高而加重病情。评价胰岛 β 细胞的方法众多且各有优缺点(表1),因此应根据具体的情况选择合适的评价方法,还可通过联合试验进行取长补短[25],综合地运用试验衍生的各种数学模型来对 β 细胞功能做出更全面的评价。糖尿病住院患者建议增加C肽和胰岛素释放试验。目前,糖尿病住院患者的治疗多为经验性用药。在住院治疗过程中增加 C 肽和胰岛素释放试验可指导新诊断糖尿病的分型,评估患者的胰岛β细胞功能,制定个体化治疗方案,改善临床疗效[26],同时结合《中国住院患者血糖管理专家共识》[27]对糖尿病住院患者进行管理。妊娠期糖尿病患者建议增加 C 肽释放试验。妊娠期糖尿病患者易出现不良妊娠结局,不同血糖水平对妊娠结局有较大影响[28]。目前,妊娠期糖尿病和产后2型糖尿病的筛查主要依据空腹血糖和OGTT[29],有研究表明空腹 C 肽联合空腹血糖可以用于妊娠初期糖尿病的风险分层[30]。老年社区体检建议将常规糖尿病检查结合各数学模型。老年糖尿病患者“三多一少”症状不典型,甚至以并发症和(或)伴发病为首发表现[31],可以考虑采用ΔI30/ΔG30、胰岛素AUC和GDI等辅助早期筛查和病情评估[32]。除了上述提及之外还有许多其他方法。尿C肽/肌酐比(UCPCR)水平在糖尿病患者与健康人群中有差异,可反映胰岛β细胞功能,可用于糖尿病临床诊疗[33]。葡萄糖刺激的胰岛素原分泌(GSPS)可以作为早期生物标志物来识别具有高糖尿病风险的正常糖耐量人群[34]。
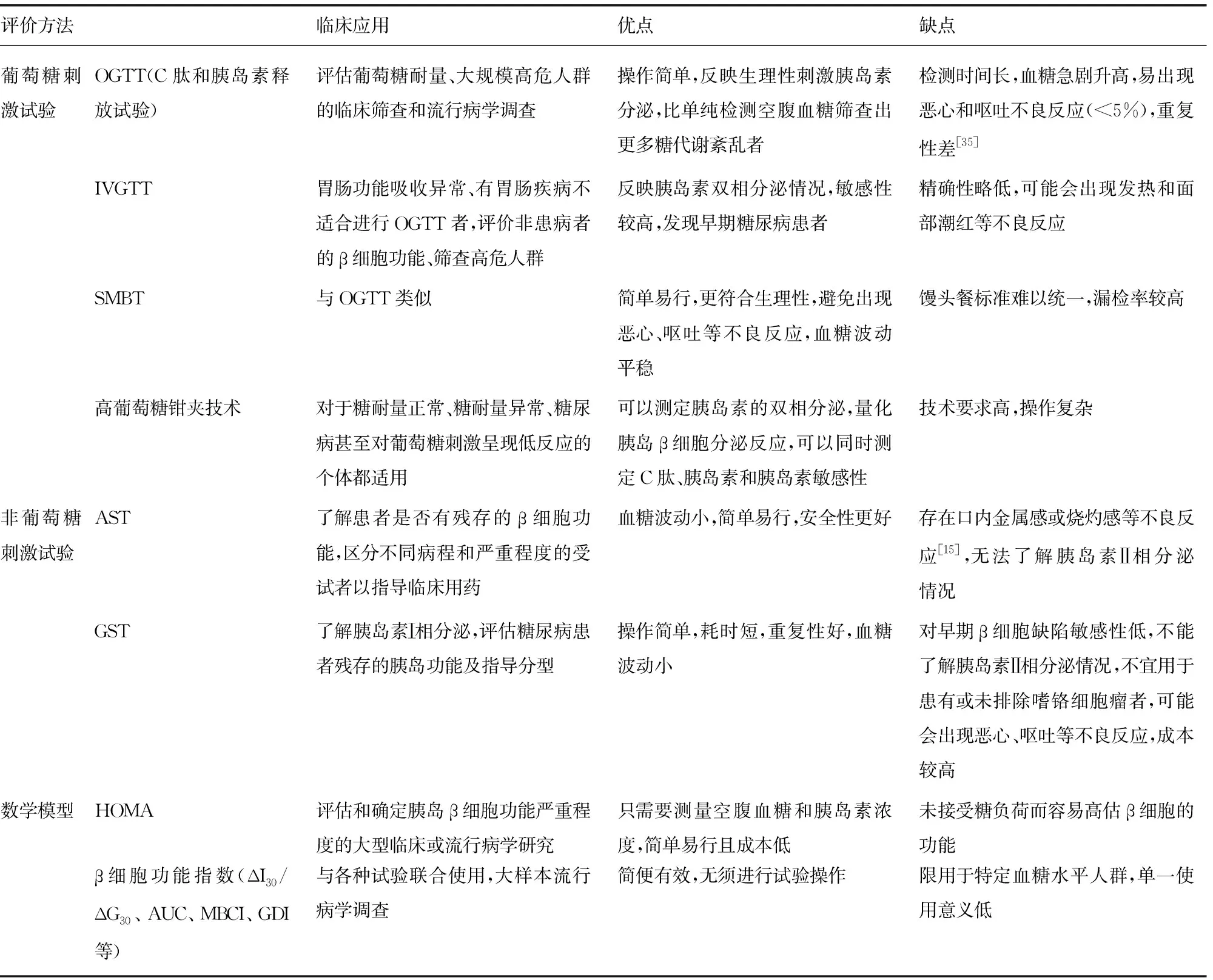
表1 胰岛β细胞功能评价方法
综上所述,评价胰岛β细胞功能对糖尿病的早期预防、病情评估和治疗效果非常重要,评价方法众多且各有优缺点,应根据临床实际情况选择合适的方法。

