心腔内超声在心房颤动导管消融术中的应用
郭嘉 高晓龙 庹忠云 张曦 匡晓辉 魏飞宇 范洁
近年来,随着心房颤动(简称房颤)发病率的逐年提高,美国、欧洲及中国等国相继在房颤治疗指南中将经导管射频消融手术提升为药物难以控制的阵发性房颤的一线治疗[1],而对症状性持续性或长程持续性房颤,对抗心律失常药物无效的患者,也可考虑导管消融以改善症状。目前常规使用的消融方法是在磁电双定位系统(CARTO3等)接触式构建三维模型基础上,通过导管结合X 射线影像进行房间隔穿刺、肺静脉前庭的定位和消融[2]。随着手术患者的不断增加,该方法的安全性包括术中的X 线曝光时间等逐渐引起大家的重视[3]。而心腔内三维超声导管(美国强生公司soundstar)是心内超声影像与三维导航的整合技术。可提供更准确实时的心腔结构[4],更易指导导管到达消融位置有效释放能量,并能实时监测消融过程中可能发生的并发症[5]。笔者探讨心腔内超声(ICE)的应用对房颤导管消融手术的影响。
1 资料与方法
1.1研究对象 选取云南省第一人民医院于2016年3月至2019年10月入院并接受射频消融手术治疗的阵发性和持续性房颤患者共205例。其中男性127例,年龄(58±11)岁,依据术中是否使用心腔内超声导管分为二组,超声组102例(阵发性房颤70例),非超声组103例(阵发性房颤70例),分别于心腔内超声导管三维建模或PENTARAY 导管建模指导下行房颤射频消融术。与阵发性房颤患者相比,持续性房颤患者除环肺静脉电隔离外还常规行三尖瓣峡部消融,各组再依据房颤类型又分为阵发性房颤与持续性房颤亚组。所有患者均符合如下标准:①左房前后径<55 mm。②除外甲状腺功能亢进等其他原因引起的房颤,经过两种以上抗心律失常药物治疗无效,有明显的临床症状,对节律控制或改善症状有要求的患者。③消融前48 h经食管心脏超声检查未发现左房血栓。④按指南指导使用抗凝药物,术前肝素桥接治疗。⑤术前均签署手术知情同意书。
1.2方法 非超声组穿刺右侧股静脉2 次,送入2根8.5F Swartz L1长鞘,穿刺左锁骨下静脉,放置6F动脉鞘,并经鞘置入冠状静脉窦电极,在X线指导下穿刺房间隔,房间隔穿刺成功后,将2根长鞘均送入左房,根据穿刺前活化凝血时间(ACT)测定值及患者体重情况给予普通肝素抗凝,手术过程中监测ACT 在300~350 s之间,根据ACT 情况补充肝素。于左前斜45°、右前斜30°依次对左、右肺静脉进行选择性造影,显示肺静脉开口、走行,然后经1 根鞘管送入PENTARAY 导管,用PENTARAY 导管在CARTO3系统下构建左房和肺静脉三维电解剖结构模型(图1),模型构建结束后,将PENTARAY 导管置于肺静脉处观察肺静脉电位,经另1 根鞘管送入压力消融导管,用压力消融导管行左右肺静脉定口(图1),继续后续消融操作。

图1 PENTARAY 导管指导的接触式三维建模构建左房和肺静脉三维模型
超声组穿刺左股静脉,放置11F 动脉鞘,经鞘送入心腔内超声导管至右房,通过操作超声导管,实现在非接触情况下完成左房、肺静脉三维建模,肺静脉建模时同时行肺静脉前庭超声三维定位(图2),穿刺右侧股静脉2 次,送入2 根8.5F Swartz L1长鞘及房间隔穿刺针,穿刺左锁骨下静脉,放置6F动脉鞘,并经鞘置入冠状静脉窦电极,在心腔内超声导管指导下将穿刺针及长鞘下拉至卵圆窝中下部行房间隔穿刺,此时可见“帐篷征”,穿刺针突破至左房后“帐篷征”消失,经穿刺针注入肝素盐水可见左房“气泡征”,证实成功进入左房。房间隔穿刺成功后,将2 根长鞘均跟至左房,根据穿刺前ACT 值及患者体重情况给予普通肝素抗凝,手术过程中监测ACT 在300~350 s之间,根据ACT 情况补充肝素。经一根长鞘送入环肺标测电极至肺静脉观察肺静脉电位,经另一根长鞘送入压力消融导管至左房,用压力消融导管再次验证超声肺静脉定口是否准确(图2),并继续后续消融操作,消融过程中心腔内三维超声导管用于实时监测心包。

图2 超声导管指导非接触式三维建模构建左房、肺静脉、食管模型
消融设置:预设消融模式为功率模式,在消融指数(AI)指导下行环肺静脉消融(AI值:前壁430,后壁380,脊部450,顶部和底部400)。对于阵发性房颤患者消融终点为肺静脉前庭电位双向阻滞。对于持续性房颤患者,常规行环肺静脉电隔离及三尖瓣峡部消融(超声组三尖瓣峡部用超声导管建模并制定消融线),环肺静脉电隔离成功仍未恢复窦性心律者予同步直流电复律,复律后再次验证肺静脉前庭电位是否双向阻滞,达到双向阻滞后行左房基质标测,必要时行基质改良及其它辅助线消融。无论阵发或持续性房颤消融结束后均予静脉点滴异丙肾上腺素及心房高频刺激检验,若能诱发心动过速则继续相应消融。术中静脉泵入芬太尼镇痛。
术后管理:术后返回病房监护生命体征,术后据指南要求抗凝,术后第三天复查下肢血管B超明确有无血管相关并发症。阵发性房颤患者消融后不服用抗心律失常药物,持续性房颤患者消融后服用抗心律失常药物2个月,之后停药观察消融效果。在此期间如有房颤复发,则给予电复律或抗心律失常药物转复。随访至术后6个月,行12导联心电图和24 h动态心电图检查评价心律情况,对患者进行门诊或电话随访以评价消融效果。空白期后(消融3个月后)在不服用任何抗心律失常药物的情况下没有症状性房性心律失常(不包括房性早搏)发作即为手术成功。
1.3 主要观察指标 总手术时间、建模时间、房间隔穿刺时间、肺静脉隔离时间、X 线曝光时间、X 线曝光剂量及并发症,手术成功率等情况。
1.4 统计学处理 采用平均值±标准差表示符合正态分布的连续变量,否则用中位数(P25,P75)表示,并使用Wilcoxon-Mann-WhitneyU检验进行比较,以P<0.05 为差异有显著性,所有数据采用SPSS17.0软件进行分析。
2 结果
2.1 两组基线资料与主要观察指标比较 两组之间基线资料无差异,见表1。与非超声组相比,超声组房颤导管消融手术中的X 线曝光时间及X线曝光剂量显著降低,在总手术时间上也有所缩短(P均<0.05)。建模时间(细微解剖结构,如左心耳嵴部也能精准构建,图3)、房间隔穿刺时间、肺静脉隔离时间超声组较非超声组有缩短趋势,但差异无统计学意义。手术相关并发症,非超声组5例(4.85%),其 中2 例(1.94%)心 包 压塞,患者均出现明显血压下降,有明显压塞症状,1例经心包穿刺引流后好转,1 例行外科开胸修补;3例(2.91%)股静脉急性血栓形成经抗凝治疗后好转,未引起肺栓塞。超声组4 例(3.92%),1例(0.98%)心包压塞,术中超声实时监测心包情况,较早发现心包积液,患者无症状,经心包穿刺引流治疗后好转;2 例(1.96%)股静脉急性血栓形成经抗凝治疗后好转,未引起肺栓塞;1例(0.98%)股动脉假性动脉瘤(瘤体1 cm),经延长加压包扎24 h后好转。两组并发症相比较无显著差异。消融手术后随访:超声组77名患者手术成功(75.5%),未成功患者中7例进行二次消融,3例电复律后药物治疗,15例药物治疗;非超声组75名患者手术成功(72.8%),未成功患者中7例进行二次消融,2例电复律后药物治疗,19例药物治疗,两组之间成功率无差异,见表1。

图3 心腔内超声下左心耳嵴部清晰可见,并可构建三维模型

表1 两组患者基线资料及主要观察指标比较
2.2 两组亚组间基线资料与主要观察指标比较阵发性房颤亚组间相对比,超声组与非超声组间基线资料无差异。与非超声组相比,超声组X 线曝光时间及曝光量显著降低,总手术时间有所缩短(P均<0.05);房间隔穿刺时间、肺静脉隔离时间有减少趋势,但差异无统计学意义;建模时间、手术并发症发生率、手术成功率无统计学差异,见表2。在超声组未成功患者中5例进行二次消融,2例电复律后药物治疗,7例药物治疗;非超声组未成功患者中4例进行二次消融,1例电复律后药物治疗,12例药物治疗。持续性房颤亚组间相对比,超声组与非超声组间基线资料无显著差异。与非超声组相比超声组X 线曝光时间及曝光量显著降低,房间隔穿刺时间、三尖瓣峡部消融时间减少(P均<0.05);总手术时间、手术成功率、建模时间、肺静脉隔离时间有减少趋势,但差异无统计学意义,并发症发生率无统计学差异,见表3。在超声组未成功患者中2例进行二次消融,1例电复律后药物治疗,8例药物治疗;非超声组未成功患者中3例进行二次消融,1例电复律后药物治疗,7例药物治疗。

表2 两组阵发性房颤亚组间基线资料及主要观察指标比较
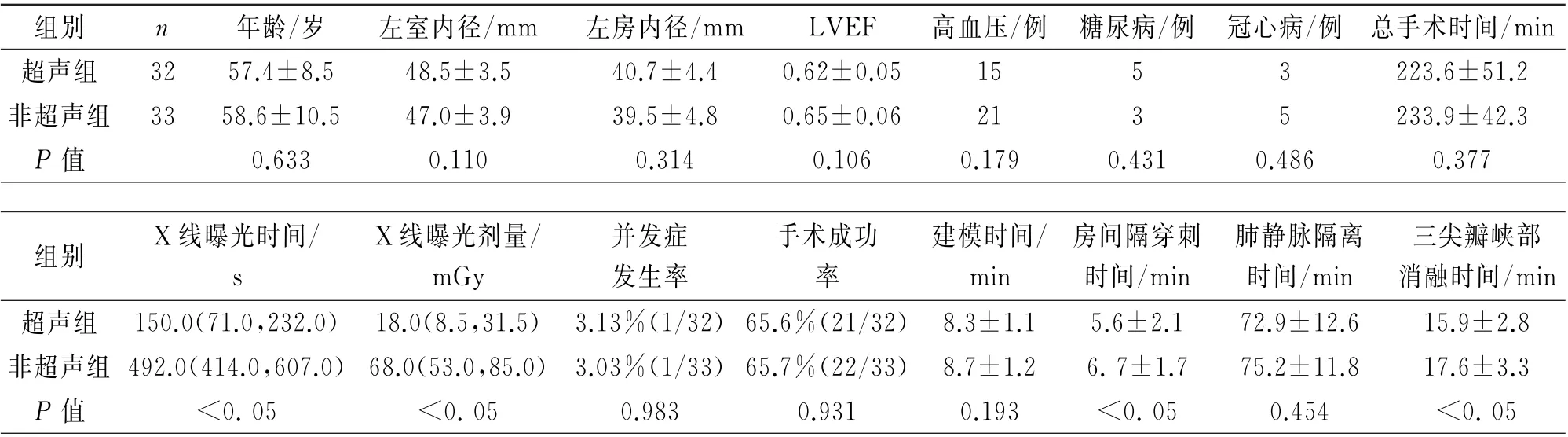
表3 两组持续性房颤亚组间基线资料及主要观察指标比较
3 讨论
Singh 等[6]最早使用ICE 导管配合Carto-Sound模块构建左房及肺静脉模型,从而指导房颤消融,使得ICE三维建模用于指导房颤消融成为可能。虽然应用传统三维建模方法进行房颤消融已被广泛应用,但仍存在一些不足,如三维模型准确性,术中并发症监测,X 射线使用过量等问题,ICE 指导房颤消融能否改善传统三维建模存在的上述问题,本研究通过比较ICE 指导房颤消融与常规消融方法的优势、以明确该方法的可行性及安全性。
3.1 心腔内超声减少X 线剂量及曝光时间 Jan等[7]通过联合应用ICE 和电解剖标测系统,实现了零射线下导管消融治疗阵发性房颤,其手术结果证明了ICE指导房颤消融减少X 线曝光的可行性和有效性。在本研究中也发现,超声组与非超声组相比,X 线曝光时间及X 线曝光剂量都明显降低,本研究显示其减少的主要原因是:在房间隔穿刺中X线曝光时间及剂量的减少,消融过程中肺静脉前庭定口确认过程中X 线曝光时间、剂量的减少及术中并发症的监测如心包积液等。
3.2 手术时间的减少 在房颤的射频消融中,目前三维标测系统指导下的环肺静脉前庭线性消融是房颤导管消融治疗的主要策略,而准确定位肺静脉前庭是保证消融成功的技术关键[8]。目前常用的在磁电双定位系统接触式构建三维模型的过程依赖于标测导管与心房的接触,构筑心房模型时需在相应部位短暂停留以将模型构建饱满,对于导管未到达的部位则通过计算机自动填充,因此所构建模型存在一些假腔,所得到心房影像为模拟几何图形,可能较真实左房略大。而心腔内三维超声目前绝大多数人认为建模时间可能长于接触式建模,但在本研究中发现其建模时间较接触式建模稍有缩短,并且ICE建模时不需要与心内膜接触,所建心房三维模型更接近真实心腔,一些细微解剖结构如左心耳嵴部也能精准构建,肺静脉建模时可同时行肺静脉前庭定位。
在房颤消融术中的关键步骤就是安全准确的房间隔穿刺,在本研究中超声组并未追求零射线,可在X 线指引下将穿刺针及长鞘拉至房间隔位置,再在超声指引下调整到最佳穿刺点并进行穿刺,尤其在持续房颤中,因左房扩大,心房重构明显,可在超声指引下快速选择最佳穿刺点,减少反复穿刺尝试及调整次数,节省了穿刺时间,并且对于一些解剖结构特殊的病例如左房扁平狭小、主动脉瘤样扩张、房间隔膨出瘤等,房间隔穿刺的操作难度和风险明显加大,ICE可清晰显示鞘管与卵圆窝毗邻位置信息,协助房间隔穿刺。而且在肺静脉隔离过程时,也避免了由于房间隔穿刺点位置不理想,消融时反复调整稳定导管时间增加,同时减少了由于房间隔穿刺引起的相关并发症。
在持续房颤消融中,本研究均进行三尖瓣峡部线消融,且超声组消融时间较短。可能由于这部分患者心房扩大,部分患者三尖瓣峡部可能存在凹陷、欧式瓣冗长等解剖变异,超声导管可直接辨别这些结构并制定更加合理有效的消融线,提高消融效率,缩短了三尖瓣峡部线的消融时间。
3.3 并发症的监测 Friedman等[9]研究发现,房颤消融过程中未使用ICE 是术中出现心包积液主要危险因素之一。在本研究发现,ICE 还可实时观察导管与心房贴靠情况,而且能观察食管与左房位置,在靠食管附近的左房后壁消融时可提醒术者注意选择适当的消融功率及放电时间,降低食管损伤风险。本研究中虽然超声组与非超声组在并发症发生率上没有统计学差异,但超声组患者在出现心包压塞并发症时能较早发现,为处理严重并发症获取充裕的观察及处理时间,可能对患者预后及恢复有利。
3.4 房颤消融成功率 在本研究中无论是在肺静脉即刻消融成功率还是随访维持窦性心律方面,两组相较无统计学差异,可能是由于房颤消融手术所采用手术方式均是以环肺静脉电隔离为基础,必要时行基质改良及辅助线消融,两组间消融方式基本一致,因此在成功率方面结果相近。
本研究结果表明,ICE 指导下的房颤导管消融较传统三维建模指导下的房颤消融可减少术中X线的照射,减少房间隔穿刺时间,早期发现并发症给与及时处理,避免严重后果,在持续房颤中可减少三尖瓣峡部消融时间,且未降低手术成功率,因此ICE指导的房颤消融是一种安全、有效、可行的方法。

