揿针联合中药治疗卒中后吞咽障碍的疗效观察及对吞咽肌群表面肌电信号的影响
凌婷婷,金微微,余智智
(浙江中医药大学附属温州市中医院,温州 325000)
卒中是临床上常见且高发的脑血管病变之一,以脑血管动脉粥样硬化为主要致病基础,高血压、高血脂和糖尿病均为本病的危险因素。分为出血性卒中与缺血性卒中,其中缺血性卒中更为高发[1-3]。卒中发生后患者可见脑部缺血和(或)缺氧性损伤,导致不同程度的神经功能缺损。患者多遗留有肢体活动障碍、感觉异常、认知障碍、言语謇涩、吞咽不良等症状。发生卒中后吞咽障碍的风险较高,多因吞咽功能相关的神经、肌肉发生缺血性损伤而形成。吞咽障碍可因吞咽功能受限而致正常饮食行为困难,从而诱发患者营养状态下降、脱水以及免疫功能降低,同时在饮食过程中易发生咳呛而诱发误吸,形成吸入性肺炎,影响患者的生存质量。吞咽过程可划分为口腔、咽及食管3 个阶段。口腔时期是整体吞咽的首阶段,如发生障碍则直接干扰全部吞咽过程[4-6]。西医学治疗卒中以开通责任血管、恢复脑部血供以及预防高凝状态等为主,在恢复患者神经功能缺损、改善吞咽功能等方面尚无显著疗效。中医学治疗卒中后吞咽障碍具有治疗方法多样、病治根本、经验丰富等独特优势。揿针为中医特色疗法,具有针感维持时间长、疗效理想等特点。本研究旨在观察揿针联合通窍利咽方治疗卒中后吞咽障碍的临床疗效及其对患者吞咽肌群表面肌电信号的影响。
1 临床资料
1.1 一般资料
选取2021 年2 月至2022 年9 月在温州市中医院接受治疗的90 例卒中后吞咽障碍的患者,将纳入的患者按随机数字表法平均分为常规组与观察组,每组45 例。常规组中男23 例,女22 例;年龄56~75 岁,平均(67±5)岁;洼田饮水试验分级3 级27 例,4 级11 例,5 级7 例。观察组中男24 例,女21 例;年龄57~75 岁,平均(67±5)岁;洼田饮水试验分级3 级25 例,4 级12 例,5 级8 例。两组一般资料比较,差异无统计学意义(P>0.05),具有可比性。
1.2 诊断标准
参照《中国急性缺血性脑卒中诊治指南2018》[7]《各类脑血管疾病诊断要点》[8]中卒中的诊断标准。参照《中国吞咽障碍评估与治疗专家共识(2017 年版)》[9]中吞咽障碍的诊断标准。出现吞咽不良、有呛咳、发音不清等症状;或见口腔内各肌群力量异常、面肌活动异常;舌肌出现萎缩、振颤;咽与下颌反射异常;锥体有束征;球麻痹。具备上述症状中2 项且兼有吞咽障碍,并经吞咽造影检查和软式喉内窥镜吞咽功能检查确诊。吞咽障碍程度参照洼田饮水试验与藤岛一郎吞咽疗效评价标准进行评估[10-11]。
1.3 纳入标准
符合上述诊断标准;年龄18~75 岁;生命体征平稳;意识清晰,无明显认知障碍;吞咽障碍病程为1 周至3个月;洼田饮水试验分级为3~5级,藤岛一郎吞咽疗效评价为1~9 分;能配合完成相关检测;患者及家属知情且自愿参加,并签署知情同意书。
1.4 排除标准
其他原因导致的吞咽障碍者;合并精神症状者;合并颅脑外伤或其他器官功能不全者;有严重感染性疾病,或有血液系统恶性疾病,或有恶性肿瘤者;处于特殊生理期;对本研究中药物过敏,或对治疗方法不耐受者;治疗过程中发生心、脑血管其他急性疾病或创伤者。
2 治疗方法
2.1 常规组
予常规康复训练及饮食护理。患者取30°仰卧且颈部前倾的体位,偏瘫患者垫高健侧肩背部,于健侧喂食;练习空口吞咽动作,予温开水5 mL 反复饮用、嚼口香糖等;以舌舔口腔内壁、叩齿等练习以增强口腔内肌群力量。不能饮用稀薄液体的,则在稀液体中加入增稠剂以增加黏度,制成蜂蜜样或布丁样增稠液体饮用,以减少误吸;有颊部食物残留、咀嚼后固体食物滞留于咽部等情况的,则采用泥状食物,更有利于吞咽。
2.2 观察组
在常规组治疗基础上,采用揿针联合口服通窍利咽方治疗。通窍利咽方组成为姜半夏10 g,制南星6 g,石菖蒲10 g,瓜蒌10 g,红花5 g,赤芍10 g,川芎10 g,当归10 g,地龙10 g,全蝎6 g,丹参10 g,黄芪15 g,枳实10 g,甘草5 g。中药饮片由温州市中医院中药房统一提供,每日1 剂,常规水煎2 次,合并2 次药汁,每次300 mL,分早晚2 次温服。连续服用2 周。揿针治疗取风池、供血、吞咽、治呛和廉泉穴以及双侧夹廉泉穴、C3~C5夹脊穴和阿是穴。穴位处皮肤常规消毒,使用0.25 mm×2.00 mm 一次性无菌揿针,用已消毒的医用镊子夹持带有揿针的医用胶带,用揿针的针尖刺入穴位,固定揿针,留针24 h,指导患者按时配合做吞咽动作,每日3~5 次,每次2~5 min。揿针隔日换1 次,共治疗2 周。
3 治疗效果
3.1 观察指标
3.1.1 美国国立卫生研究院卒中量表(National Institutes of Health stroke scale, NIHSS)[12]评分
治疗前后分别采用NIHSS 评估两组患者神经功能缺损程度。意识水平、意识水平提问、意识水平指令、凝视及视野正常计0 分,严重计3 分;无面瘫计0 分,轻微面瘫计1 分,部分面瘫计2 分,完全面瘫计3 分;上肢运动功能可维持上肢在要求位置10 s 计0 分,上肢肢体残疾计9 分;下肢运动功能计分与上肢相同;共济失调、感觉、语言、构音障碍及忽视症均正常计0 分,轻度计1 分,重度计2 分。NIHSS 评分越高提示神经功能缺损越严重。
3.1.2 标准吞咽功能评价量表(standardized swallowing assessment, SSA)[13]和改良曼恩吞咽能力评估量表(Mann assessment of swallowing ability,MASA)[14]评分
治疗前后分别采用SSA和MASA评估患者的吞咽功能。SSA 总分18~46 分,分值越高表示吞咽功能越差;MASA 总分100 分,分值越低表示患者吞咽功能越差。
3.1.3 吞咽生活质量量表(swallowing-quality of life, SWAL-QOL)[15]
SWAL-QOL 总分为220 分,分值越低表示患者生存质量越差。
3.1.4 舌骨喉活动度
治疗前后分别用F113-5 医用X 射线电视系统(上海寰熙医疗器械有限公司)检测两组患者舌骨上移、舌骨前移、甲状软骨上移和甲状软骨前移距离。
3.1.5 吞咽肌群表面肌电信号
治疗前后分别用delsys全无线GPS表面肌电测试仪(世纪天鸿国际集团有限公司生产,型号DELSYS Trigno Mobile)检测两组患者空吞与吞咽5 mL 温水时最大振幅值、平均振幅值和吞咽时间。
3.1.6 脑血流动力学指标
治疗前后分别用MEDENG 35CA30 型脑血管血流动力学分析仪测定两组患者脑血管平均血流量、平均血流速度、脉搏波速度、血管特性阻抗和外周阻力。
3.1.7 不良反应发生情况
观察并记录两组治疗过程中不良反应发生情况。
3.2 疗效标准
参照洼田饮水试验与藤岛一郎吞咽疗效评价标准进行评估[10-11]。
痊愈:吞咽正常,洼田饮水试验为1 级,藤岛一郎吞咽疗效评价评分为10 分。
有效:洼田饮水试验为2 级或以下,或较治疗前降低1 级及以上,或者藤岛一郎吞咽疗效评价评分升高3 分及以上。
无效:未见明显好转,洼田饮水试验为3 级及以上,或藤岛一郎吞咽疗效评价评分升高不足3 分。
3.3 统计学方法
用SPSS25.0统计软件进行数据分析。计量资料采用K-S检测分布状态,若符合正态分布则用均数±标准差表示,组内比较采用配对t检验,组间比较采用独立t检验。计数资料比较采用卡方检验,等级资料比较采用秩和检验。以P<0.05表示差异有统计学意义。
3.4 治疗结果
3.4.1 两组临床疗效比较
观察组总有效率高于常规组,组间比较差异具有统计学意义(P<0.05)。详见表1。
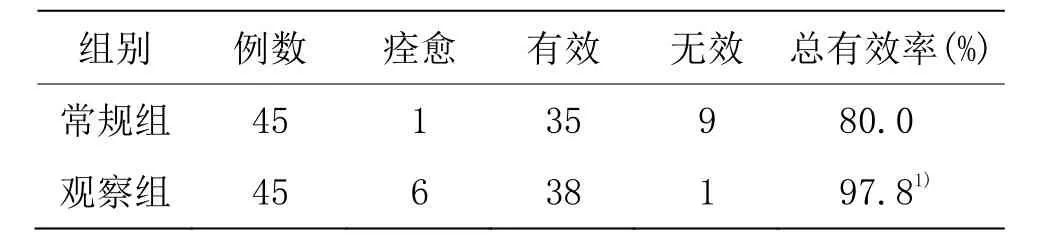
表1 两组临床疗效比较 单位:例
3.4.2 两组治疗前后NIHSS、SSA、MASA 和SWAL-QOL评分比较
治疗前,两组NIHSS、SSA、MASA 和SWAL-QOL 评分比较,差异无统计学意义(P>0.05)。治疗后,两组NIHSS 和SSA 评分较治疗前降低(P<0.05),MASA 和SWAL-QOL 评分较治疗前升高(P<0.05);且观察组NIHSS 和SSA 评分低于常规组(P<0.05),MASA 和SWAL-QOL 评分高于常规组(P<0.05)。详见表2。
表2 两组治疗前后NIHSS、SSA、MASA和SWAL-QOL评分比较(±s) 单位:分
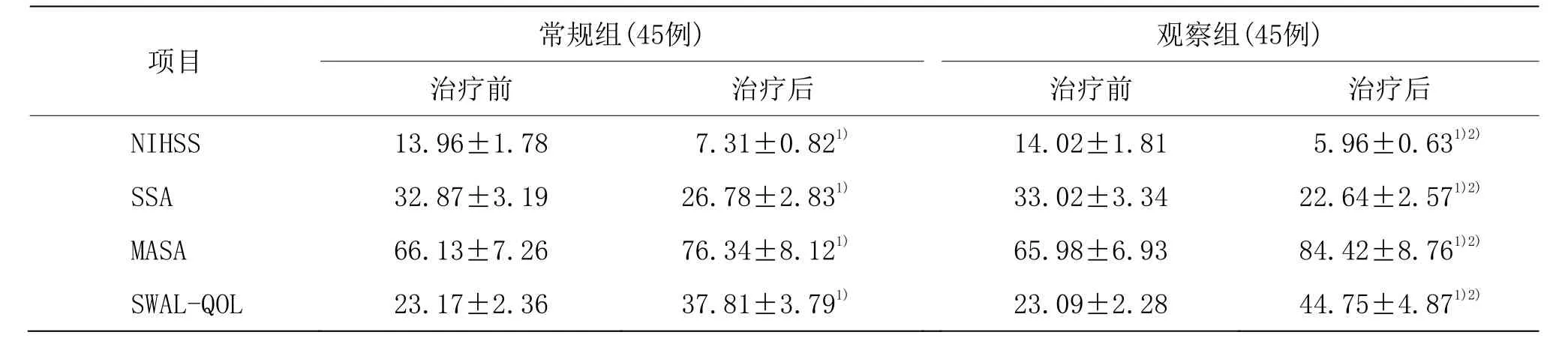
表2 两组治疗前后NIHSS、SSA、MASA和SWAL-QOL评分比较(±s) 单位:分
注:与同组治疗前比较1)P<0.05;与常规组比较2)P<0.05。
项目 常规组(45例) 观察组(45例)治疗前 治疗后 治疗前 治疗后NIHSS 13.96±1.78 7.31±0.821) 14.02±1.81 5.96±0.631)2)SSA 32.87±3.19 26.78±2.831) 33.02±3.34 22.64±2.571)2)MASA 66.13±7.26 76.34±8.121) 65.98±6.93 84.42±8.761)2)SWAL-QOL 23.17±2.36 37.81±3.791) 23.09±2.28 44.75±4.871)2)
3.4.3 两组治疗前后舌骨喉活动度比较
治疗前,两组舌骨喉活动度各项指标比较,差异无统计学意义(P>0.05)。治疗后,两组舌骨上移、舌骨前移和甲状软骨上移距离均大于同组治疗前(P<0.05),观察组甲状软骨前移距离大于治疗前(P<0.05)。治疗后,观察组舌骨上移和舌骨前移距离均大于常规组(P<0.05)。详见表3。
表3 两组治疗前后舌骨喉活动度比较(±s) 单位:mm

表3 两组治疗前后舌骨喉活动度比较(±s) 单位:mm
注:与同组治疗前比较1)P<0.05;与常规组比较2)P<0.05。
项目 常规组(45例) 观察组(45例)治疗前 治疗后 治疗前 治疗后舌骨上移距离 12.18±1.36 14.03±1.471) 11.96±1.29 17.37±1.751)2)舌骨前移距离 2.91±0.29 3.76±0.411) 2.89±0.28 6.91±0.691)2)甲状软骨上移距离 19.61±1.98 20.49±2.051) 19.59±1.96 21.36±2.191)甲状软骨前移距离 4.18±0.43 4.36±0.46 4.21±0.45 4.49±0.491)
3.4.4 两组治疗前后吞咽肌群表面肌电信号指标比较
治疗前,两组空吞与吞咽5 mL 温水时最大振幅值、平均振幅值和吞咽时间比较,差异无统计学意义(P>0.05)。治疗后,两组空吞与吞咽5 mL 温水时最大振幅值、平均振幅值和吞咽时间均较治疗前降低,差异均具有统计学意义(P<0.05);观察组上述吞咽肌群表面肌电信号指标均优于对照组(P<0.05)。详见表4。
表4 两组治疗前后吞咽肌群表面肌电信号指标比较(±s)

表4 两组治疗前后吞咽肌群表面肌电信号指标比较(±s)
注:与同组治疗前比较1)P<0.05;与常规组比较2)P<0.05。
动作 项目 常规组(45例) 观察组(45例)治疗前 治疗后 治疗前 治疗后最大振幅值/µV 55.98±6.12 51.74±5.361) 60.05±6.23 48.92±4.971)2)空吞 平均振幅值/µV 20.96±2.17 18.51±1.861) 21.02±2.21 17.68±1.791)2)吞咽时间/s 3.06±0.31 2.02±0.221) 3.08±0.32 1.69±0.171)2)最大振幅值/µV 57.84±6.23 54.65±5.471) 58.02±6.42 51.17±5.291)2)吞咽5 mL温水 平均振幅值/µV 21.39±2.48 20.05±2.091) 21.42±2.51 18.92±1.891)2)吞咽时间/s 3.29±0.34 2.18±0.271) 3.31±0.36 1.82±0.191)2)
3.4.5 两组治疗前后脑血流动力学指标比较
治疗前,两组脑血流动力学指标比较,差异无统计学意义(P>0.05)。治疗后,两组脑血管平均血流量和平均血流速度均较治疗前提高(P<0.05),脉搏波速度、血管特性阻抗和外周阻力均较治疗前降低(P<0.05)。观察组治疗后脑血管平均血流量和平均血流速度均高于常规组(P<0.05),脉搏波速度、血管特性阻抗和外周阻力均低于常规组(P<0.05)。详见表5。
表5 两组治疗前后脑血流动力学指标比较(±s)
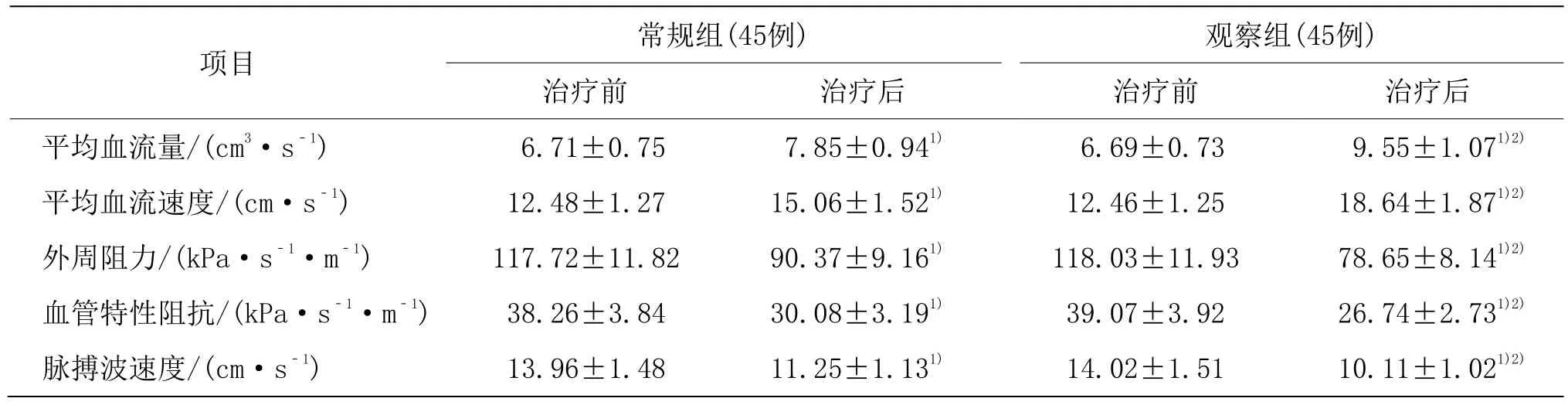
表5 两组治疗前后脑血流动力学指标比较(±s)
注:与同组治疗前比较1)P<0.05;与常规组比较2)P<0.05。
项目 常规组(45例) 观察组(45例)治疗前 治疗后 治疗前 治疗后平均血流量/(cm3·s-1) 6.71±0.75 7.85±0.941) 6.69±0.73 9.55±1.071)2)平均血流速度/(cm·s-1) 12.48±1.27 15.06±1.521) 12.46±1.25 18.64±1.871)2)外周阻力/(kPa·s-1·m-1) 117.72±11.82 90.37±9.161) 118.03±11.93 78.65±8.141)2)血管特性阻抗/(kPa·s-1·m-1) 38.26±3.84 30.08±3.191) 39.07±3.92 26.74±2.731)2)脉搏波速度/(cm·s-1) 13.96±1.48 11.25±1.131) 14.02±1.51 10.11±1.021)2)
3.5 两组不良反应发生情况比较
观察组不良反应发生率低于常规组,组间差异具有统计学意义(P<0.05)。详见表6。
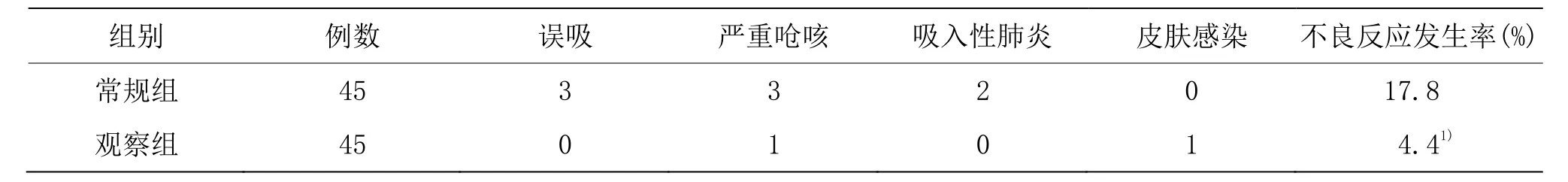
表6 两组不良反应发生情况比较 单位:例
4 讨论
吞咽是人体的常规反射功能之一,其机制十分复杂,吞咽全程由口腔、咽、喉、食管等协同配合完成。卒中发生后对于患者的神经功能形成不同程度的损伤,当三叉神经、面神经、舌下神经等神经组织形成损伤时,可发生卒中后口唇闭合不全、下颌运动功能障碍、舌肌运动功能障碍、面颊肌麻痹痉挛等症状,可导致患者口腔内食物哽咽、食管运送阻滞,形成吞咽功能障碍。吞咽障碍可导致患者营养摄入不足,不仅可影响患者卒中的恢复,并可导致免疫功能下降,甚至可能因误吸诱发吸入性肺炎而危及生命安全。目前治疗卒中后吞咽障碍尚无特效药物和疗法,主要通过功能训练、刺激反馈等方法进行治疗,但其疗效有限。
中医学是中国传统医学之一,其治疗中风后遗症有悠久历史。中医治疗本病的方式较多,且因辨证施治、标本兼治的医学理论基础,使中医治疗具有独特优势。中医理论将卒中吞咽功能障碍归纳入“喉痹”“喑痱”“风痱”“中风舌本病”等范畴[16-17]。本病以本虚标实、气虚血瘀、痰浊阻窍为病机,病位虽主要在于舌、咽与脑,然与五脏密切相关。通窍利咽方为温州市中医院卒中后康复治疗的经验方剂,方中姜半夏和制南星可清化热痰,熄风定惊;石菖蒲和瓜蒌可通窍醒神,化痰散结;红花和川芎可活血行气,祛瘀通络;赤芍可清热凉血,散瘀止痛;当归补血活血,养血和营;地龙和全蝎可通经活络,祛瘀止痛;丹参可活血祛瘀,通络止痛;黄芪可益气健脾,补气养血,使气行则血行;枳实可化痰消痞,破气消积;甘草解毒并调和诸药。全方共奏补气行血、活血通络、豁痰开窍、醒神除痹之功,恰对应中风后吞咽障碍气虚血瘀及痰浊阻窍的病因病机。
揿针是临床皮内针的常见类型,又称“埋针”,是中医特色疗法之一[18]。治疗时将垂直于针身的环形针尾的小型针具,刺入并固定于穴位皮肤内,较长时间留置埋针,能够长时间维持针感,可有效调理经络脏腑气机,实现治疗目的。揿针埋针是由古代中医针刺法发展形成的一种现代皮内针疗法,其通过长期刺激穴位发挥疏通经络、调节气血、调整阴阳等功效。本研究采用揿针治疗卒中后吞咽障碍,基于中医经络理论,结合现代解剖学与神经功能,取风池、供血、吞咽、治呛和廉泉穴以及双侧夹廉泉、C3~C5夹脊穴和阿是穴进行治疗。风池穴为阳维脉的交会穴,阳维脉又通督脉,督脉入络脑,“脑为元神之腑”,因此风池穴多用于治疗神智类疾病,有行气活血、醒脑开窍、升阳补气之功效,有助于改善颅内供血不足、促进大脑血液循环,是治疗卒中后脑供血不足之要穴。供血穴为C6横突孔,刺激该穴位对推动椎动脉血流,恢复椎动脉供血有积极意义。吞咽处于舌骨至喉结的中点,向外0.5 寸,其内分布喉上神经。治呛为经外奇穴,廉泉穴下缘0.3 寸为该穴,受迷走神经的支配,刺激该穴可对呛咳、下咽不利有治疗作用,该穴与吞咽穴联合应用有促进局部神经修复,有利于咽喉神经功能重建。廉泉穴属任脉,为阴维和任脉之会,是治疗吞咽障碍的核心穴位,该穴可主治舌下肿大、流涎、舌根活动不良等症。夹脊穴于腰背部排列,处于膀胱经与督脉旁,对各种诱因形成的神经功能失常有治疗作用,因其靠近延髓的吞咽反射神经中枢,针刺后可发挥激活神经的功效。阿是穴以患者个人感受选穴,能疏通经脉,调达气血。揿针上述穴位可调畅咽部气机,启咽开窍,祛痰散结。同时,揿针可维持稳定的针感,不断促进经络气血运行,有效改善局部血液循环,激活并强化吞咽肌群收缩,从而促进吞咽动作重构,改善吞咽功能。
本研究结果表明,观察组临床疗效优于常规组,提示揿针联合通窍利咽方治疗可有效提高卒中后吞咽障碍的临床疗效。治疗后,两组NIHSS 与SSA 评分均低于治疗前,MASA 与SWAL-QOL 评分均高于治疗前;且观察组NIHSS 与SSA 评分低于常规组,MASA 与SWAL-QOL 评分高于常规组;提示揿针联合通窍利咽方治疗能减轻卒中患者神经功能缺损,改善吞咽功能,提高生存质量。本研究结果显示,揿针联合通窍利咽方治疗可改善舌骨上移和舌骨前移,为口腔内食物的转运奠定良好基础。本研究吞咽肌群表面肌电信号检测结果可知,揿针联合通窍利咽方治疗的改善效果更显著。结果还表明,揿针联合通窍利咽方治疗更好地促进患者脑部血供,为神经细胞的修复提供了良好的循环保证。揿针联合通窍利咽方治疗的不良反应总发生率更低。
综上所述,在常规康复训练基础上,揿针联合通窍利咽方治疗卒中后吞咽障碍的临床疗效优于单一中药治疗,可促进神经功能恢复,改善患者吞咽功能和吞咽肌群表面肌电信号,提高脑血流动力学指标,且不良反应发生风险较低。

