宫腔镜治疗宫内良性病变在临床中的应用
周亚蓉
目前临床研究表明,宫腔镜技术比传统检查技术更安全、简单、有效,宫腔镜检查成为现代妇产科中诊断宫腔病变的金标准[1]。宫腔镜手术以高效价比及低创伤比值,被誉为现代微创外科手术的成功典范。目前宫腔镜已经广泛应用于临床实践,治疗子宫内膜息肉的金标准是宫腔镜子宫内膜息肉切除术(transcervical resection of polyp,TCRP),吸宫后电切治疗,较多地保留了正常子宫内膜组织,对有生育要求的多发内膜息肉患者,不损害其生育功能。宫腔镜子宫肌瘤切除术(transcervical resection of myoma,TCRM)治疗子宫黏膜下肌瘤的疗效可达100%,避免了腹腔镜切除此类肌瘤后留下的子宫切口,防止术后妊娠子宫破裂。本研究旨在进一步探讨宫腔镜治疗子宫腔内良性占位性病变手术的安全性及临床疗效。报告如下。
1 资料与方法
1.1 一般资料 2010年1月至2013年1月,我院住院治疗并行宫腔镜治疗的患者210例,年龄24~51岁,平均年龄41.5岁;未婚4例;尿毒症患者1例,有贫血病史者99例,再生障碍性贫血者1例,糖尿病患者8例,子宫大小均在孕14周以下;其中行宫腔息肉切除术72例,行子宫肌瘤切除70例,行妊娠组织残留清除术68例,术后随访4个月~2年。术中行B超监护166例,1例有生育要求。
1.2 手术方法
1.2.1 手术器械:宫腔镜为日本Olympus 27F被动式连续灌流宫腔电切镜,外鞘直径9 mm,灌流液为5%甘露醇,5%葡萄糖液,液膨宫压力为70~110 mm Hg(1 mm Hg=0.133 kPa)。流速为210~250 ml/min。
1.2.2 麻醉:入选患者均为宫腔内病变,均选用硬膜外麻醉。
1.2.3 术前准备:进行一般术前检查,另外,术前常规进行诊断性刮宫病理检查、宫腔镜检查及盆腔B超检查以明确诊断。手术前晚扩张宫颈管,即在宫颈管内放置海藻棒。
1.2.4 手术方法:参照夏恩兰的《妇科内镜学》[2]。麻醉方法采用连续硬膜外麻醉,嘱患者截石位,常规B超监护,宫颈管扩张至10 mm,设定膨宫压力70~110 mm Hg,灌流液为5%甘露醇,5%葡萄糖液,电切功率为50~80 W,电凝功率为60~80 W。根据患者年龄、疾病种类、是否有生育要求行单纯子宫肌瘤电切术、子宫内膜电切术,子宫内膜息肉电切术、或子宫肌瘤、子宫内膜息肉选择子宫内膜电切术。
1.3 观察指标与随访 观察手术持续时间,息肉或肌瘤的个数、大小、妊娠组织形态,是否有术中并发症;术后随访观察患者阴道流血量变化、月经情况、感染状况,不孕者观察术后妊娠率。术后门诊随访日期为术后1、3、6、12个月,平均随访时间(12.7 ±2.7)个月,210例有效随访203例,失访7例。
2 结果
2.1 手术情况 手术均一次完成,无并发症。手术时间11~39 min,平均15 min。宫腔长7.5~10.0 cm。
2.2 灌流液用量 1 100~12 500 ml不等。用量多少与宫颈口松弛程度及手术时间有关。210例患者均未出现低钠血症及水中毒。术中出血5~70 ml。
2.3 术后经过 24 h内一过性发热病例6例,体温37.7~38.9℃,给予对症降温治疗有效。其余病例术后体温均在正常范围之内,无感染并发症发生。术后轻微腰痛病例68例(32.4%),症状数日后缓解,无需治疗。
2.4 术后随访 随访方式为电话询问和门诊复诊,术后随访年限为4月~2年,失访7例,随访率96.7%。
2.5 疗效 随访203例患者中,其中72例行宫腔息肉切除术,术后1个月恢复正常月经70例,6个月恢复正常月经71例;70例行子宫肌瘤切除,其中1个月恢复正常月经65例,6个月恢复正常月经67例;68例行妊娠组织残留清除术,其中1个月恢复正常月经66例,6个月恢复正常月经67例。见表1。
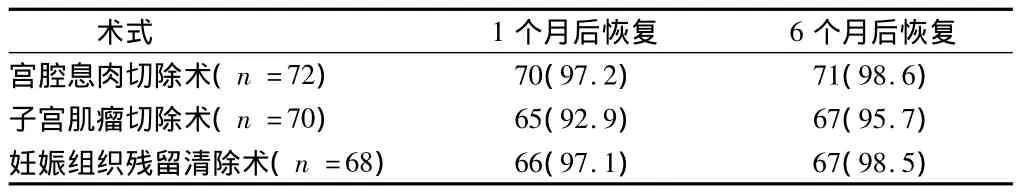
表1 宫腔镜各术式月经恢复率 例(%)
2.6 B超复查 子宫肌瘤宫腔镜术后复查B超提示肌瘤及息肉消失,壁间小肌瘤无法切除者B超提示肌壁间有小的低回声光团。
3 讨论
宫腔镜手术作为外科内镜手术的一种,已被国内外学者所接受,在宫腔良性占位性病变治疗中占有十分重要的地位[3]。宫腔镜电切术治疗子宫良性病变,是近年来妇科领域开展的一项微创技术。
宫腔镜电切术治疗子宫良性病变为非开放性手术,其特点为无切口、不开腹、恢复快、创伤小、且保留了子宫,特别适用于年轻患者,以及需要保留生育功能的患者。宫腔镜电切术是治疗子宫腔内良性占位性病变的一种有效手段,许多研究表明,宫腔镜治疗可以代替子宫切除,短期疗效优于子宫切除及开腹肌瘤挖除术[4]。术后出血率可以控制在90% ~94%[5]。
3.1 使用宫腔镜治疗子宫良性占位性病变安全性评价 为提高宫腔电切镜手术的安全性应注重以下几点:(1)术前应常规灌肠,若术前B超提示肠管与子宫粘连,手术时应格外注意。(2)术中必须用5%甘露醇及葡萄糖膨宫,应维持膨宫压力在有效且最低的水平。估计膨宫液的出、入量差值大于1 000~1 500 ml时即应终止手术[6]。操作人员应技术熟练,尽量缩短或限定手术时间,如手术时间大于1 h或宫腔压力过大,易发生水中毒。(3)术中B超监测可以防止子宫穿孔。术中B超显示强回声光带表示切割接近浆膜,应立即停止操作,以免子宫穿孔。(4)术前应检查电动手术床是否有漏电现象,如果漏电,有电击伤的危险。
3.2 使用宫腔镜治疗子宫良性占位性病变术后疗效评价 术后随诊4个月至2年,本研究表明,各术式月经恢复或接近正常占95%以上。宫腔镜电切术治疗宫内良性病变,并发症少,疗效满意,手术的预后可以与传统的开腹手术相媲美[7],且宫腔镜手术属于微创手术,术后恢复快,住院时间短,同时还具有不影响卵巢功能等优点,特别是为不能耐受开放性手术或有生育要求的患者提供了一种最佳的治疗方法。宫腔镜检查同时电切术是近二十年来妇科领域里开展的新技术,治疗宫内良性病变,疗效满意,安全可靠,正确掌握手术适应症,是提高宫腔镜电切手术安全性和疗效的保证。
1 Revel A,Shushan A.Investigation of the infertile couple:hysteroscopy with endometrial biopsy is the gold standard investigation for abnormal uterine bleeding.Hum Reprod,2002,17:1947-1949.
2 褚福棠,吴瑞萍,胡亚美主编.实用儿科学.第6版.北京:人民卫生出版社,1998.423-431.
3 Shuhan A,Protopapass A,Hart R,et al.Diagnosti c and therapeut ic advantages of hysteroscopic surgery in management of int rauterine lesions in postmenopausal women.J Assoc Gynecol laparosc,2001,8:87-91.
4 Maher PJ,Hill DJ.Transcervical endometrial resection for abnomal uterine bleeding-report of 100 casese and review of the literature.Aust N J Obstest Gynecol,1990,30:357-360.
5 Wamsteker K,Mark HE,de Kruif H.Transcervical hysteroscopic resection of suhmucous f ibroids for abnormal uterine bleeding:results regarding the degree of intramural extension.Obstest Gynecol,1993,82:736.
6 夏恩兰,李自新,黄胡信,等主编.妇科内镜学.第1版.北京:人民卫生出版社,2001.39.
7 夏恩兰,李自新,黄胡信,等.妇科内镜学.第1版.北京:人民卫生出版社,2001.142.

