动脉瘤性蛛网膜下腔出血后脑血管痉挛的诊治分析
幸文利 曾 春
四川遂宁市中心医院神经外科 遂宁 629000
动脉瘤性蛛网膜下腔出血(aSAH)是一种威胁人类身体健康的重要疾病,常见严重并发症之。是脑血管痉挛(CVS),是aSAH患者的最主要的致死原因、致残原因。因此,由动脉瘤性蛛网膜下腔出血而引起的脑血管痉挛,成为近些年来神经医学领域的重要研究热点之一。针对动脉瘤性蛛网膜下腔出血的诊断与治疗也越来越引起医疗工作者的重视[1-3]。本研究选2011-09—2013-12于我院住院的动脉瘤性蛛网膜下腔出血61例患者,探讨脑血管造影(DSA)、颅脑CT、经颅多普勒(TCD)的临床诊断价值,以及动脉瘤夹闭或血管内栓塞术、持续腰大池引流的临床治疗效果,现报告如下。
1 资料与方法
1.1 临床资料 本研究选取2011-09—2013-12我院住院的经颅脑CT、DSA、TCD确诊为动脉瘤性蛛网膜下腔出血患者61例作为观察对象,男32例,女29例,随机分为2组,观察组31例,男17例,女14例,年龄35~68岁,平均(52±7.8)岁;Hunt-Hess分级Ⅰ级4例,Ⅱ级10例,Ⅲ级14例,Ⅳ级3例。对照组30例,男15例,女15例,年龄32~69岁,平均(50±7.3)岁;Hunt-Hess分级Ⅰ级3例,Ⅱ级9例,Ⅲ级15例,Ⅳ级3例。2组患者性别、年龄、Hunt-Hess分级方面差异均无统计学意义(P>0.05),具有可比性。
1.2 诊断标准
1.2.1 aSAH诊断:所有患者均在发病后及时行颅脑CT、DSA,确诊为动脉瘤。观察组动脉瘤位于前交通动脉4例,后交通动脉9例,大脑中动脉15例,基底动脉3例;对照组动脉瘤位于前交通动脉4例,后交通动脉8例,大脑中动脉15例,基底动脉3例。2组比较无明显差异(P>0.05),具有可比性。
1.2.2 脑血管痉挛诊断:①血管痉挛诊断首先依靠临床症状,可出现头痛、血压升高、嗜睡、昏睡、昏迷、偏瘫等症状体征。②MCA可以评价脑血管痉挛的严重程度[4],是最适合行TCD检查的动脉,TCD检查显示大脑中动脉的平均流速(Vm)>120cm/s,大脑后动脉平均流速(Vm)>90cm/s,椎基底动脉系统平均流速(Vm)>60cm/s可诊断为CVS。③DSA可直接观察到痉挛的动脉,是诊断脑血管痉挛的金标准,DSA显示为CVS可作诊断。
1.3 治疗方法 2组患者均给予动脉瘤夹闭或血管内栓塞术,术后患者给予3H疗法(扩容、血液稀释、升压)、抗炎、抗感染、维持水电解质平衡等对症治疗[5]。观察组在此基础上术后第2天使用双腔中心静脉导管行腰大池持续引流,引流量维持在150~200mL/24h,引流10d后,观察2组变化。
1.4 疗效判定标准 显效:治疗后,患者临床症状、体征消失,且无任何后遗症;大脑中动脉(MCA)血流速度较治疗前降低>20%;有效:治疗后,患者临床症状、体征基本较前缓解,基本消失,MCA血流速度较治疗前降低>10%;无效:治疗后,患者临床症状、体征毫无改善,甚至加重,MCA血流速度较治疗前降低<10%[6]。总有效=显效+有效。
1.5 观察指标 观察2组临床疗效,并比较术后第1、5、10天MCA血流速度、脑脊液压力、红细胞计数的变化。
1.6 统计学处理 采用SPSS 17.0软件进行分析,计量资料以(±s)表示,采用t检验,计数资料以%表示,采用χ2检验,P<0.05差异有统计学意义。
2 结果
2.1 2组疗效比较 治疗后,观察组总有效率达90.32%,对照组仅为76.67%,差异有统计学意义(P<0.05)。见表1。
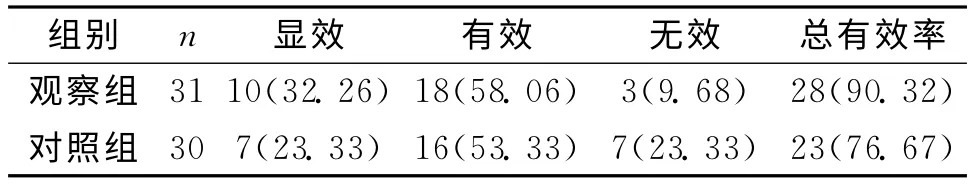
表1 2组临床疗效比较 [n(%)]
2.2 2组患者术后MCA血流速度比较 2组患者在术后第1天血流速度比较,P>0.05,术后第5、第10天观察组血流速度明显比对照组低,差异有统计学意义(P<0.05)。见表2。
表2 2组患者术后MCA血流速度比较 (±s,cm/s)

表2 2组患者术后MCA血流速度比较 (±s,cm/s)
组别 n 术后第1天 术后第5天 术后第10天观察组31 162.04±13.17 143.25±12.19 121.68±10.97对照组30 159.83±13.20 150.47±11.67 141.27±11.34 P 值>0.05 <0.05 <0.05
2.3 2组患者术后脑脊液压力、红细胞计数比较见表3。
表3 2组术后脑脊液压力、红细胞计数比较 (±s)
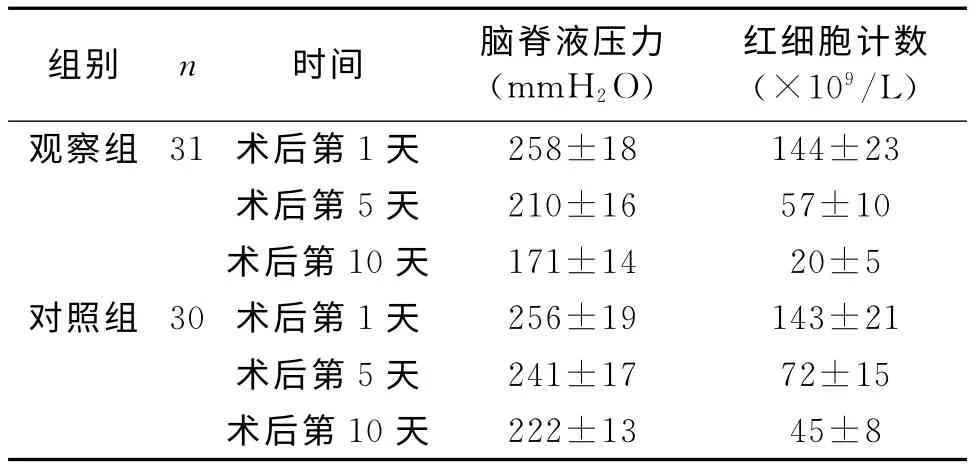
表3 2组术后脑脊液压力、红细胞计数比较 (±s)
注:2组比较,术后第1天,P>0.05,术后第5、10天,P<0.05
组别 n 时间 脑脊液压力(mmH2O)红细胞计数(×109/L)观察组31术后第1天258±18 144±23术后第5天 210±16 57±10术后第10天 171±14 20±5对照组30术后第1天 256±19 143±21术后第5天 241±17 72±15术后第10天222±13 45±8
3 讨论
颅内动脉瘤是由于局部血管异常改变,从而产生的脑血管瘤样突起,颅内动脉瘤极易破裂,导致蛛网膜下腔出血,而一旦发生蛛网膜下腔出血,则有30%~90%的可能性发生脑血管痉挛,出现剧烈头痛、意识障碍、神经与肢体功能障碍等症状体征,致残率高,威胁患者的健康[7]。因此,早期诊断、及时治疗是该病临床处理的关键。
脑血管造影是诊断的金标准,最大优点是能识别痉挛的血管,可阐明神经功能状况恶化的原因,通常有确诊价值,但造影是有创的,且不能在床边即刻展开,而TCD弥补了这一缺陷,作为一种无创检查,TCD可以在床边施行,用来随时监测患者颅内血流速度,尤其对大脑中动脉血流速度非常敏感,对血管痉挛有一定的提示作用。常规CT并不能直接发现CVS,但能通过其他征象判断发生CVS的风险。本研究借助DSA、颅脑CT扫描,明确诊断了动脉瘤性蛛网膜下隙出血,采用TCD监测大脑中动脉血流速度,评价血管痉挛的程度,图像质量较满意。
动脉瘤的首次破裂病死率为30%,而二次破裂病死率可高达70%,即只有减小了动脉瘤再次破裂的几率,才能降低患者的病死率,所以动脉瘤性蛛网膜下腔出血的治疗首先应该针对动脉瘤本身进行治疗[8]。动脉瘤性蛛网膜下腔出血后脑血管痉挛的病理机制较复杂,尚未完全明确,但所有病理机制的始动因素都是相同的,均为血液进入蛛网膜下腔后,而引起的机械刺激或一系列生化反应。因此,动脉瘤性蛛网膜下腔出血患者在动脉瘤栓塞后,预防脑血管痉挛最好的措施是清除蛛网膜下腔内积血[9],且要尽快、尽早,尽可能在发病72h内及时夹闭动脉瘤,清除基底池的凝血块,在术后行蛛网膜下腔引流,降低致痉物质对血管壁的损伤[10]。本研究表明动脉瘤夹闭或血管内栓塞术、持续腰大池引流疗效满意,能够降低大脑中动脉血流速度,降低脑脊液压力、红细胞计数。
综上所述,DSA、颅脑CT扫描、TCD可明确诊断动脉瘤性蛛网膜下隙出血后脑血管痉挛,且能够评价血管痉挛的程度。采取动脉瘤夹闭或血管内栓塞术、持续腰大池引流治疗动脉瘤性蛛网膜下腔出血后脑血管痉挛也有满意的临床效果。
[1]赵冬,许晖,刘祺,等.持续腰大池引流对蛛网膜下腔出血脑血管痉挛防治研究[J].实用心肺脑血管病杂志,2011,19(6):900-901.
[2]蒋泳,吴佩涛,孙荣君,等.腰大池持续引流在动脉瘤性蛛网膜下腔出血后的应用[J].中国临床神经外科杂志,2011,16(4):241-242.
[3]洪亚军,钱志远,刘士海,等.持续腰大池引流临床应用35例体会[J].中国临床神经外科杂志,2011,16(8):555-557.
[4]赵冬,许晖,刘祺,等.持续腰大池引流对蛛网膜下腔出血脑血管痉挛的防治研究[J].实用心脑肺血管病杂志,2011,19(6):900-901.
[5]邹建华,周岱,崔岗.依达拉奉对破裂脑动脉瘤急性期夹闭术后脑血管痉挛和脑缺血的防治效果[J].江苏医药,2011,37(22):2 654-2 655.
[6]蒲定琪,卿少玉.动脉瘤性蛛网膜下腔出血患者继发脑血管痉挛相关因素分析及护理[J].现代医药卫生,2010,26(5):687-688.
[7]林达,冯栋侠,高恒,等.动脉瘤性蛛网膜下腔出血后脑血管痉挛和脑低灌注的相关分析[J].中国微侵袭神经外科杂志,2010,14(8):337.
[8]朱青峰,周志国,王国芳.持续腰大池引流治疗动脉瘤性蛛网膜下腔出血46例[J].临床军医杂志,2013,41(2):146.
[9]王怀敏,张聚斓.急性脑梗死患者C反应蛋白变对与颈动脉粥样硬化的影响研究[J].实用心脑肺血管病杂志,2011,19(6):901.
[10]毛湘渝.动脉瘤性蛛网膜下隙出血后脑血管痉挛的诊断治疗[J].当代医学,2013,19(27):42.

