男性不育患者解脲脲原体感染与精子质量的相关性
冯 玲,乔 静,周秀琴,冼英杰,颜秋霞,陈润强 ,陈彩蓉
(广东省清远市人民医院/广州医科大学附属第六医院生殖中心 511500)
·临床研究·
男性不育患者解脲脲原体感染与精子质量的相关性
冯 玲,乔 静,周秀琴,冼英杰,颜秋霞,陈润强 ,陈彩蓉△
(广东省清远市人民医院/广州医科大学附属第六医院生殖中心 511500)
目的 探讨男性不育症患者解脲脲原体(UU)感染与精子质量的相关性。方法 580例男性不育患者根据精液解脲脲原体(UU)培养结果分为阳性和阴性2组,比较2组精液参数,包括精液量、精子浓度、精子存活率、精子活力、精子形态等。结果 阳性组患者精液量、存活率、前向运动精子(PR)、不活动精子(IM)、精子中段形态计数和阴性组比较,差异有统计学意义(P<0.05)。精液浓度、非前向运动(NP)、正常精子形态计数、精子头部及尾部形态计数,差异无统计学意义(P>0.05)。结论 UU感染可对精液常规主要参数产生不良影响,应引起临床高度重视。进行UU检测,可提高疗效。
男性不育症; 精液; 解脲脲原体; 感染
男性不育症发病原因复杂,社会竞争压力增大、环境污染、疾病等均可导致男性不育,生殖道感染是较为常见的病因之一,而解脲脲原体(UU)是泌尿生殖道感染的常见病原体之一,与男性不育症的发生有一定的关系。近年来UU导致的男性不育有逐年上升的趋势[1]。为探究UU感染对男性不育的影响,现对不育男性UU及精液常规结果进行探讨,分析UU感染对精液各参数的影响,为男性不育提供试验依据。报道如下。
1 资料与方法
1.1 一般资料 580例标本来自2014年9月至2015年3月清远市人民医院生殖中心男科就诊且同时进行UU及精液常规分析检测的男性不育患者,年龄20~57岁,平均32岁。不育诊断标准:夫妇同居12个月以上,性生活正常,未采取任何避孕措施,未使女方受孕者。无外伤及遗传性疾病家族史,无性功能障碍病史,体检未发现有明显的睾丸、附睾及输精管异常,无精症患者被排除在外。根据精液UU培养结果分为阴性组和阳性组。
1.2 方法 患者要求禁欲2~7 d采集标本,清洗外生殖器后,手淫取精,采集地点为本中心,采用一次性专用无菌广口塑料杯收集标本,1 h内保温送检。每例标本提取2份,1份作精液常规检查,1份作微生物检测。精液常规检查取出标本后先观察外观,记录接收时间,并放入37 ℃恒温水浴箱保温,液化后按照《WHO人类精液检查与处理实验室手册(第5版)》进行检验操作规程[2]。采用CASA西班牙精子质量分析系统进行精液质量分析。精子活力分为前向运动(PR)、非前向运动(NP)、不动(IM)3级。精子形态:采用WHO推荐的Diff-Quick快速染色法,计数200条精子,统计正常形态、头部畸形、中段畸形及尾部畸形精子比例。精子存活率用伊红染色,显微镜高倍镜下检测,染色后死精子头部为红色,活精子不着色,计算活精子百分率。UU严格按照BIOMERIEUX支原体培养,鉴定,计数及药物敏感试验试剂盒操作说明书进行操作及结果鉴定。
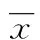
2 结 果
2.1 精液CT培养结果 580例患者UU培养阳性 205例,占 35.3%,阴性 375例,占 64.7%。
2.2 2组患者各指标检测结果 阳性组患者的精子量、存活率、正常精子形态、精子活力、精子中段形态计数与阴性组比较,差异有统计学意义(P<0.05);精液浓度、精子活力、正常精子形态计数、精子头部及尾部形态计数比较,差异无统计学意义(P>0.05)。见表1、2。
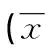
表1 2组患者各指标检测结果比较±s)
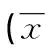
表2 2组患者精子形态结果比较±s,%)
3 讨 论
UU不仅可以引起非淋菌性尿道炎(NGU),还导致生殖道炎症,如前列腺炎、附睾炎、睾丸炎,甚至使精液质量发生改变,影响男性生育能力[3]。
流行病学调查表明,UU 在人群中的携带率为 10%~ 40%,无症状 UU 携带者是泌尿生殖道炎性的危险人群,UU 所致的泌尿生殖道炎性治疗不彻底,则可影响精子的发生、发育、获能等从而致使不孕不育[4]。谢虹雯等[5]和肖琛月等[6]研究报道,男性不育患者的精液标本中 UU是主要病原体之一,感染率为20.0%~50.0%。本研究结果表明,不育男性感染率为35.3%,支持这一观点。有学者通过荟萃分析发现,UU感染和中国男性不育显著相关[7]。目前的研究显示,UU影响精子质量的机制主要包括:(1)UU生长需要分解尿素,尿素分解产生的代谢产物NH3和H2O2可干扰精子的正常代谢,造成精子损伤, 死亡率显著增加[8]。(2) UU融入精子细胞后,影响精子活动,且运动方式发生改变, 造成精子畸形显著增加, 导致不育或受育后出现流产等[9-10]。
本研究结果表明,UU 阳性组患者的精子量、存活率、正常精子形态、精子活力、精子中段形态计数与阴性组比较,差异有统计学意义(P<0.05);精液浓度、精子活力、正常精子形态计数、精子头部及尾部形态计数比较,差异无统计学意义(P>0.05),说明UU感染对精子存活率和精子活动力有不利影响,与文献[11]报道一致。
综上所述,泌尿生殖道 UU 感染率增加,且UU 感染与不孕不育密切相关,临床应高度重视UU感染对精液质量的影响,甚至可将UU检测作为男性不育症患者的必查项目之一,以便规范和彻底治疗,有效提高受孕概率。
[1]苏俊华,丁湘舟,李冬玲.泌尿生殖道感染患者支原体培养及药敏结果分析[J].皮肤病与性病,2002,24(4):38-39.
[2]世界卫生组织.WHO人类精液检查与处理实验室手册[M].5版.北京:人民卫生出版社,2011.
[3]薛国平.男性不育症患者精子质量与解脲脲原体感染的关系探讨[J].河北医学,2008,14(10):1156-1158.
[4]曹玉璞,叶元康.支原体与支原体病[M].北京:人民卫生出版社,2000:121-129.
[5]谢虹雯,陈国亮,叶光勇.支原体、衣原体和巨细胞病毒感染对男性不育患者精液质量影响[J].中国卫生检验杂志,2010,20(11):2858-2860.
[6]肖琛月,叶燕.无锡地区男性不育者精液支原体属感染状况及药敏分析[J].中华医院感染学杂志,2012,22(21):4915-4916.
[7]李戬,周运恒,刘风华,等.男性不育患者解脲脲原体感染对精液质量影响的研究[J].人民军医,2013,56(7):791-792.
[8]王勇,祝晓莹,李志军.解脲脲支原体和沙眼衣原体感染对精液的影响[J].中华医院感染学杂志,2009,19(5):591-592.
[9]王春霞,李永伟,裴东旭.解脲支原体感染与精液质量关系分析[J].中国现代医生,2008,46(21):89.
[10]王春霞,李永伟,裴东旭.解脲支原体感染与精子形态的关系探讨[J].中国医药导报,2008,5(13):81.
[11]陈冠培,周亚青,李红伟.解脲脲支原体感染对男性不育的影响[J].中华医院感染学杂志,2012,22(5):1087-1088.
10.3969/j.issn.1673-4130.2016.20.053
A
1673-4130(2016)20-2922-02
2016-03-06
2016-05-11)
△通讯作者,E-mail:cairong1222@163.com。

