老年高血压脑出血患者术后再出血的影响因素
符黄德 黄海能 黄华东 罗起胜 罗琨祥 李传玉 邓元央
(右江民族医学院附属医院神经外科,广西 百色 533000)
老年高血压脑出血患者术后再出血的影响因素
符黄德 黄海能 黄华东 罗起胜 罗琨祥 李传玉 邓元央
(右江民族医学院附属医院神经外科,广西 百色 533000)
目的 探讨影响老年高血压脑出血术后再出血的影响因素。方法 回顾性分析218例经手术治疗的老年高血压脑出血患者的临床资料,根据颅脑CT复查结果将患者分为术后未出血组和再出血组,对比分析两组患者的相关指标,同时采用Logistic回归分析筛查影响术后再出血的高危因素。结果 经手术治疗后再出血41例,再出血率为18.81%。再出血率在性别、年龄、患高血压年限、是否有糖尿病、入院时格拉斯哥昏迷评分(GCS)、术前原发出血部位、术前是否脑疝、是否彻底清除血肿中差异无统计学意义(P>0.05),而在入院时收缩压、舒张压、血肿量、凝血功能、发病距手术时间、手术方式中差异有统计学意义(P<0.05)。多因素Logistic回归分析结果显示,入院时收缩压和舒张压过高(收缩压>200 mmHg;舒张压>120 mmHg)、发病后超早期手术(<6 h)、凝血功能障碍为老年高血压脑出血患者术后再出血的危险因素。结论 入院时舒张压和收缩压过高、发病后超早期手术、凝血功能障碍是老年高血压脑出血患者术后再出血的独立危险因素。
高血压脑出血;再出血;Logistic回归分析
高血压脑出血(HICH)是基于高血压及动脉硬化引起脑实质血管破裂而形成血肿的一种自发性脑血管疾病,约占临床所有脑出血疾病的40%~90%〔1,2〕。HICH究竟采取药物治疗还是手术治疗一直以来都有争论,但近年来,外科手术治疗HICH取得了重大进展,更能降低患者的病死率和提高其生活质量〔3,4〕。即便如此,手术治疗后的病死率仍高达28%~30%,出血破入脑室者病死率更高。高血压脑出血术后再出血(RHPHIH)是HICH手术最严重的并发症之一,其发生率约为2%~10%。发生再出血的原因可能与血压高水平状态及大幅度波动、血管弹性和凝血、血肿量等因素相关,但仍缺乏循证医学证据。因此,本研究探讨影响老年RHPHIH的高危因素。
1 资料与方法
1.1 临床资料 选取2009年1月至2014年1月我院经手术治疗的218例老年HICH患者,所有病例均符合全国第四届脑血管病学术会议制定的诊断标准。根据颅脑CT复查结果,将所有患者分为未出血组(177例)和再出血组(41例)。男126例,女92例;年龄60~85〔平均(63.1±10.83)〕岁。高血压病史10年以上118例,10年以下100例;凝血功能障碍者42例,无凝血功能障碍者176例;发病距手术时间<6 h者113例,≥6 h者105例;入院时收缩压<200 mmHg者151例,≥200 mmHg 67例;入院时舒张压<120 mmHg者178例,≥120 mmHg者40例;骨瓣开颅血肿清除术71例,小骨窗开颅血肿清除术和微创穿刺引流术共147例;术中彻底清除血肿76例,术中未彻底清除血肿142例;术前出现脑疝78例。入院时格拉斯哥昏迷评分(GCS)9~15分102例,3~8分116例;以头痛为主诉10例;有恶心、呕吐179例;偏瘫181例;脑膜刺激征阳性146例;脑疝78例;发生颅内感染5例;肺部感染18例;多脏器衰竭10例;急性肾衰竭3例;泌尿系感染17例。
1.2 观察指标 收集患者既往高血压、糖尿病史;患者入院时血压(收缩压、舒张压);颅脑CT检查的出血量、出血部位、是否脑疝;凝血功能;发病距手术时间、手术方式、是否完全清除血肿;入院时GCS等相关临床资料进行分析。研究其与术后再出血的关系。RHPHIH影响因素赋值:X1性别:1=男性,2=女性;X2年龄:1=60~70岁,2=>70岁;X3患高血压年限1=<10年,2=≥10年;X4糖尿病:0=无糖尿病,1=有糖尿病;X5入院时GCS评分:1=9~15分,2=3~8分;X6入院时收缩压:1=<200 mmHg,2=≥200 mmHg;X7入院时舒张压:1=<120 mmHg,2=≥120 mmHg;X8入院时血肿量(ml):1=30~60 ml,2=>60 ml;X9术前原发出血部位:1=基底节,2=丘脑及脑叶;X10术前是否脑疝:0=否,1=是;X11凝血功能:0=无异常,1=有异常;X12发病距手术的时间(h):1=≤6 h,2=>6 h;X13手术方式:1=骨瓣开颅血肿清除术,2=小骨窗开颅及微创引流;X14是否彻底清除血肿:0=否,1=是;Y是否发生术后再出血:0=否,1=是。
1.3 手术治疗方法 针对病情重且进展快,血肿>60 ml,迅速出现昏迷、脑疝的患者采用骨瓣开颅血肿清除术;生命体征相对平稳的患者采用小骨窗开颅血肿清除术或微创穿刺引流术治疗。本研究中71例患者采用骨瓣开颅血肿清除术,147例患者采用小骨窗开颅血肿清除术和微创穿刺引流术。
1.4 术后再出血的判断方法 通过复查颅脑CT来判断是否术后再出血,具体方法:①术后 24 h内,患者病情突然恶化,如骨窗压力增高、头痛加重、瞳孔散大等,复查颅脑CT显示原出血部位血肿且通常较术前血肿大,判断为术后再出血。②术后24 h后CT显示血肿完全消失,病情反复再次复查颅脑CT时原出血部位出现血肿,判断为术后再出血。③手术后病情平稳,无病情突然恶化及瞳孔变化,如果第一次复查颅脑CT显示原出血部位血肿量增加大于20 ml或血肿体积增加大于50%,判断为术后再出血。同时排出因动脉瘤、血管畸形等疾病引起的出血。
1.5 统计学分析 采用SPSS19.0统计软件行t及χ2检验,多因素分析采用非条件Logistic回归分析。
2 结 果
2.1 血压与继续出血的关系 218例老年HICH患者经手术治疗后再出血41例,再出血率为18.81%。再出血组收缩压、舒张压、平均动脉压以及脉压均高于未出血组(P<0.05),见表1。
2.2 单因素分析 当收缩压≥200 mmHg、舒张压≥120 mmHg时,再出血率明显升高(P<0.05),故收缩压以200 mmHg为界限、舒张压以120 mmHg为界限对患者分组并进行单因素分析。再出血率在性别、年龄、患高血压年限、是否有糖尿病、入院时GCS评分、术前原发出血部位、术前是否脑疝、是否彻底清除血肿中差异无统计学意义(P>0.05),而在入院时收缩压、入院时舒张压、入院时血肿量、凝血功能、发病距手术时间、手术方式中差异有统计学意义(P<0.05)。见表2,表3。
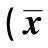
表1 未出血组与再出血组入院时血压的比较±s,mmHg)
2.3 Logistic回归分析结果 将入院时收缩压、舒张压、血肿量、凝血功能、发病距手术时间、手术方式6个有统计学意义的因素纳入Logistic回归分析,结果显示入院时舒张压(≥120 mmHg)、收缩压(≥200 mmHg)、发病后超早期手术(>6 h)、凝血功能障碍为RHPHIH的危险因素。见表4。

表2 两组患者收缩压和舒张压分布情况〔n(%)〕

表3 术后出血相关因素的比较(n)

表4 术后再出血危险因素的多因素Logistic回归分析
3 讨 论
RHPHIH是威胁HICH患者生存和影响预后的重要因素〔5〕。虽然目前的循证医学证据并不能证明外科治疗优于内科保守治疗〔6〕,但是目前对HICH的治疗仍多采用手术治疗方式〔7〕。骨瓣开颅血肿清除术是使用最为广泛的手术方式,其优点是可在直视下吸除血肿,减压比较充分,疗效可靠,但因其创伤大、术后并发症多、手术准备操作过程均较复杂,临床工作者采用了许多创伤较小的方式来弥补该术式的不足。小骨窗开颅术就是在追求微创化手术方式中而形成的。小骨窗开颅术开窗直径小,约2~5 cm,可直切口或弧形切口与距离血肿中心较近的部位,其优点是创伤小,手术时间短且无须二次手术修复,常用于HICH 2~3级的患者。此外,还有微创穿刺抽吸引流术+尿激酶溶栓术、立体定向脑内血肿引流术等手术方式。本研究采用了骨瓣开颅血肿清除术和小骨窗开颅术两种手术方式,结果显示骨瓣开颅血肿清除术后再出血率高于小骨窗开颅术后再出血率。这可能是由于采用骨瓣开颅血肿清除术的患者往往病情重且进展快、血肿量大、血压高、动脉硬化程度高等病理基础造成的。但多因素Logistic回归分析显示手术方式与术后是否再出血并无相关性,而手术时间与术后再出血有相关性,超早期手术与术后再出血成正相关,是术后再出血的独立危险因素。
高血压是脑出血的主要危险因素是广大临床工作者的共同认识〔8~10〕,但高血压水平与术后再出血关系尚未有统一定论。有学者认为高血压与继续出血无直接的相关性〔11〕,也有学者认为持续性高血压(收缩压>200 mmHg或舒张压>110 mmHg)是术后再出血的重要因素,且收缩压与舒张压均升高者比单纯收缩压或舒张压升高的更易发生术后再出血〔12,13〕。本文研究显示,患者入院收缩压≥200 mmHg、舒张压≥120 mmHg者再出血率明显高于入院收缩压<200 mmHg、舒张压<120 mmHg者,且多因素Logistic回归分析也显示入院时收缩压和舒张压过高是术后再出血的独立危险因素。这可能与脑血管的特点和脑出血的病理变化有关。长期的高血压可导致脑血管发生透明变性和纤维素性坏死,造成血管壁弹力减弱而破裂出血〔14〕。持续的高血压会导致血液持续经血管破口外渗,不利于脑出血后的止血,还可能导致停止出血的血管再次出血。
凝血功能障碍也是患者术后再出血的独立危险因素,提示有凝血功能障碍的患者发生术后再出血的概率较大。因此应慎重选择手术治疗,同时积极纠正凝血功能。入院时血肿量较大者再出血率高于血肿量较小者,这可能与血肿量影响手术治疗方式有关,从而间接影响患者术后再出血的发生情况。
综上,老年RHPHIH与多种因素密切相关,血压升高、超早期手术治疗、凝血功能障碍是继续出血的独立危险因素,因此,在临床工作中,对老年高血压患者应选择好手术的时机同时应密切观察患者的血压、凝血功能情况,同时注意收缩压和舒张压,防止过高的血压导致老年患者继续出血,但也应维持足够的脑灌注压,不能将血压降得太低,以防止继发性脑缺血。
1 Van Asch CJ,Luitse MJ,Rinkel GL,etal.Incidence,case fatality,and functional outcome of intracerebral haemorrhage over time,according to age,sex,and ethnic origin:a systematic review and meta-analysis〔J〕.Lancet Neurol,2010;9(2):167-76.
2 Morgenstern LB,Hemphill JC,Anderson C,etal.Guidelines for the management of spontaneous intracerebral hemorrhage a guideline for healthcare professionals from the American Heart Association/American Stroke Association〔J〕.Stroke,2010;41(9):2108-29.
3 Mirsen T.Acute treatment of hypertensive intracerebral hemorrhage 〔J〕.Curr Treatment Option Neurol,2010;12(6):504-17.
4 Alqadri SL,Qureshi AI.Management of acute hypertensive response in patients with intracerebral hemorrhage 〔J〕.Curr Atheroscler Rep,2012;14(4):322-7.
5 Godoy DA,Boccio A.Early neurologic deterioration in intracerebral hemorrhage:predictors and associated factors〔J〕.Neurology,2005;64(5):931-2.
6 Mendelow AD,Gregson BA,Femabdes HM,etal.Early surgery versus initial conservative treatment in patients with spontaneous supratentorial intracerebral haematomas in the International Surgical Trial in Intracerebral Haemorrhage(STICH):a randomised trial〔J〕.Lancet,2005;365(9457):387-97.
7 Rymer MM.Hemorrhagic shroke:intracerebral hemorrhage〔J〕.Mol Med,2011;108(1):50-4.
8 Zhang Y,Wang X,Schultz C,etal.Postoperative outcome of cerebral amyloid angiopathy-related lobar intracerebral hemorrhage:case series and systematic review 〔J〕.Neurosurgery,2012;70(1):125-30.
9 Maslehaty H,Petridis AK,Barth H,etal.Treatment of 817 patients with spontaneous supratentorial intracerebral hemorrhage:characeristics,predictive factors and outcome〔J〕.Clin Pract,2012;2(3):132-7.
10 Aquilar MI,Brott TG.Update in intracerebral hemorrhage〔J〕.Neurohospitalist,2011;1(3):148-59.
11 Wasay M,Yousuf A,Lal D,etal.Predictors of the intracerebral hemorrhage volume in hypertensive patients〔J〕.Cerebrovasc Dis Extra,2011;1(1):1-5.
12 Ziz E,Hedblad B,Pessah Rasmussen H,etal.Blood pressure in relation to the incidence of cerebral infarction and intracerebral hemorrhage.Hypertensive hemorrhage:debated nomenclature is still relevant〔J〕.Stroke,2007;38(10):2681-5.
13 Ghitoiu A,Rusu EC,Slǎvoacǎ D,etal.A hypertensive patient with multiple intracerebral hemorrhages due to brain metastases〔J〕.J Med Life,2009;2(4):437-9.
14 Khatri R,Khatri P,Khoury J,etal.Microcatheter contrast injections during intra-arterial thrombolysis increase intracranial hemorrhage risk〔J〕.J Neurointerv Surg,2010;2(2):115-9.
〔2015-03-17修回〕
(编辑 安冉冉/曹梦园)
邓元央(1972-),男,教授,主任医师,主要从事颅脑创伤及脑肿瘤研究。
符黄德(1982-),男,硕士,在读博士,主治医师,主要从事研究脑创伤及脑肿瘤研究。
R743.34
A
1005-9202(2016)22-5586-03;
10.3969/j.issn.1005-9202.2016.22.040

