3种拮抗剂方案在PCOS患者行IVF治疗中的临床应用价值分析
苏 静,薛惠英,张继跃,仲纪祥,邱峰龙
(江苏省淮安市妇幼保健院,江苏 淮安 223000)
多囊卵巢综合征(PCOS)是最常见的引起育龄妇女内分泌异常及代谢紊乱的疾病之一,也是引起育龄妇女继发性闭经和排卵障碍性不孕的主要原因[1]。目前,拮抗剂方案已广泛应用于PCOS患者的体外受精(IVF)治疗中。拮抗剂方案是体外受精-胚胎移植(IVF-ET)控制性超促排卵(COS)治疗的重要方案之一。促性腺激素释放激素(GnRH)拮抗剂(GnRH-ant)可以与GnRH受体结合,即时产生抑制效应,降低促性腺激素(Gn)和性激素水平,且无Flare-up效应。在COS中,拮抗剂具有可以抑制LH峰,缩短促排卵时间,降低卵巢过度刺激综合征(OHSS)的发生率等优点[2]。拮抗剂的抑制效果呈剂量依耐性,它可以快速、直接抑制性激素水平,这种特性使它可以在COS的任何时间使用[3]。目前最常用的治疗方案是在促排卵应用Gn第6天加用拮抗剂,即固定拮抗剂方案。但是为了减少拮抗剂的用药量及刺激的时间,Kolibianakis等[4]和Escudero等[5]提出了灵活拮抗剂方案。本研究旨在比较3种拮抗剂方案在PCOS患者接受IVF治疗的效果及对妊娠率的影响。
1 临床资料
1.1一般资料 选取2013年10月—2017年2月在淮安市妇幼保健院生殖中心接受IVF治疗的PCOS患者80例,共80个周期。PCOS诊断符合2003年鹿特丹标准:稀发排卵或无排卵;高雄激素血症和/或具有高雄激素的临床表现;超声检查提示为卵巢多囊样改变(一侧或双侧卵巢内直径2~9 mm的卵泡≥12个或卵巢体积≥10 mm3)。上述3条中符合2条,并排除先天性肾上腺皮质增生、分泌雄激素的肿瘤、库欣综合征等。20岁<年龄<40岁。不孕病因为PCOS或合并输卵管因素、男方因素(轻度少、弱、畸精子症)。排除标准:月经第2—3天血清FSH≥12 IU/L者;甲状腺疾病患者;卵巢肿瘤患者;子宫内膜异位症患者;合并全身性疾病不宜进行COS的患者。根据方案不同将患者分为3组:A组为灵活拮抗剂方案患者,B组为固定拮抗剂方案患者,C组为固定拮抗剂方案患者,3组基线资料比较差异无统计学意义(P均>0.05)。见表1。
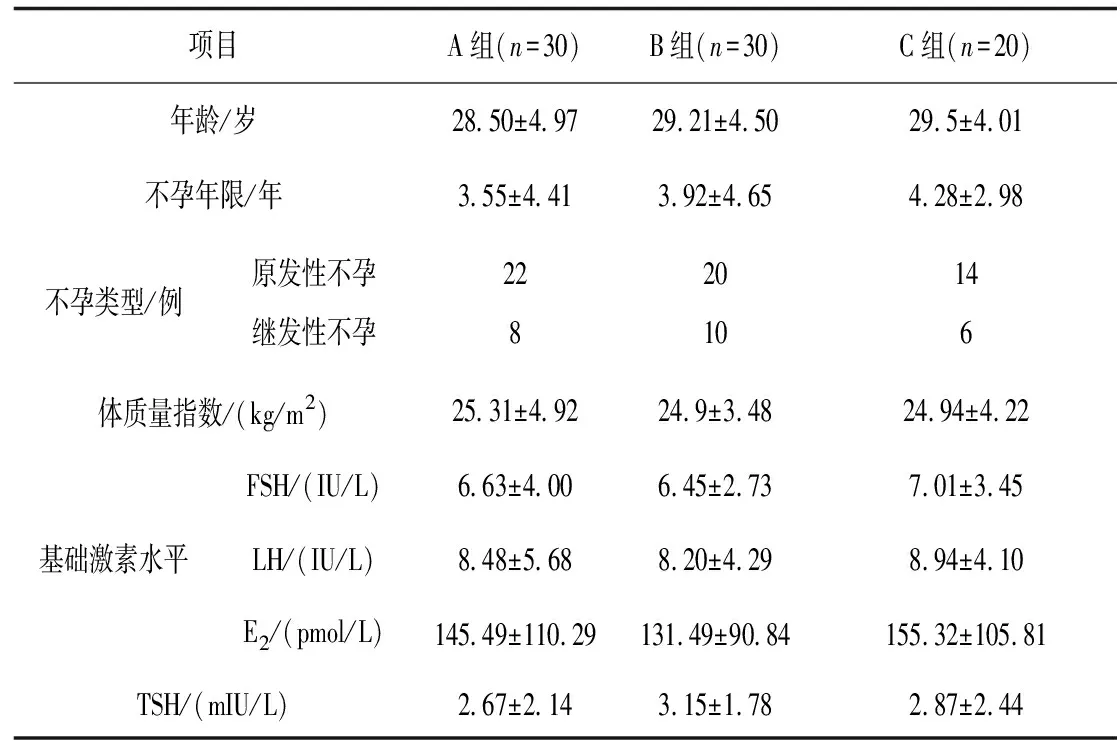
表1 3组基线资料比较
1.2方法 于月经周期第2天(D2)监测血性激素水平及阴道B超了解卵巢基础状态(如卵泡直径大于1 cm,则取消促排卵治疗)。于月经第3天开始COS,使用重组FSH(瑞士默克雪兰诺)或尿促卵泡素(丽申宝,珠海丽珠医药)。B超监测卵泡生长情况,并根据血清FSH、LH、P、E2水平调整Gn用量,必要时添加HMG(珠海丽珠医药)。所有患者于D2、Gn第6天(D6)及HCG日抽血检测激素水平。A组于主导卵泡直径≥12~14 mm,或者LH>10 IU/L,或者血清E2>550 pmol/L加用思则凯0.25 mg/d至HCG日,共30个周期。B组于刺激后第6天使用思则凯0.25 mg/d至扳机日,共30个周期。C组于刺激后第2天使用思则凯0.25 mg/d至扳机日,共20个周期。当至少1个卵泡直径达到18 mm或2个卵泡直径达到17 mm或者3个卵泡直径达到16 mm时停用Gn,肌肉注射HCG(丽珠医药)5 000~10 000 IU。于注射后36 h经阴道B超引导下取卵。常规体外受精,并使用黄体酮60 mg肌肉注射健黄体治疗。取卵后第3天行胚胎移植。移植后2周检测血清HCG,移植后4周B超检查见胚芽及胎心搏动为临床妊娠。新鲜周期取消移植的患者行冻胚移植周期,并统计累计临床妊娠率。所有患者随访至妊娠12周。该方案通过淮安市妇幼保健院伦理委员会讨论并同意实施。
1.3观察项目 ①比较WF周期中D2、D6、HCG日3组间激素水平,包括E2、P、LH;②比较3组间临床及实验室数据,包括Gn使用时间、Gn使用总量、拮抗剂使用时间、获卵数、MⅡ卵数、2PN受精数、优质胚胎数、OHSS发生率、早排周期数、临床妊娠率、早期流产率。
2 结 果
2.13组IVF治疗中性激素水平比较 C组D6血清LH水平均显著低于A组和B组(P均<0.05)。A组D6及HCG日E2水平均高于B组和C组(P均<0.05)。B组D6及HCG日E2水平均显著高于C组(P均<0.05)。见表2。
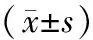
表2 3组性激素水平比较
注:①与C组比较,P<0.05;②与B组比较,P<0.05。
2.23组临床及实验室数据比较 A组和B组Gn使用总量均显著低于C组(P均<0.05)。A组获卵数、MⅡ卵数、2PN受精数及优质胚胎数均显著高于B组和C组(P均<0.05),B组获卵数、MⅡ卵数、2PN受精数及优质胚胎数均显著高于C组(P均<0.05)。C组中重度OHSS发生率显著低于A组和B组(P均<0.05)。3组Gn使用时间、拮抗剂使用时间、早排周期数、临床妊娠率及早期流产率比较差异均无统计学意义(P均>0.05)。见表3。
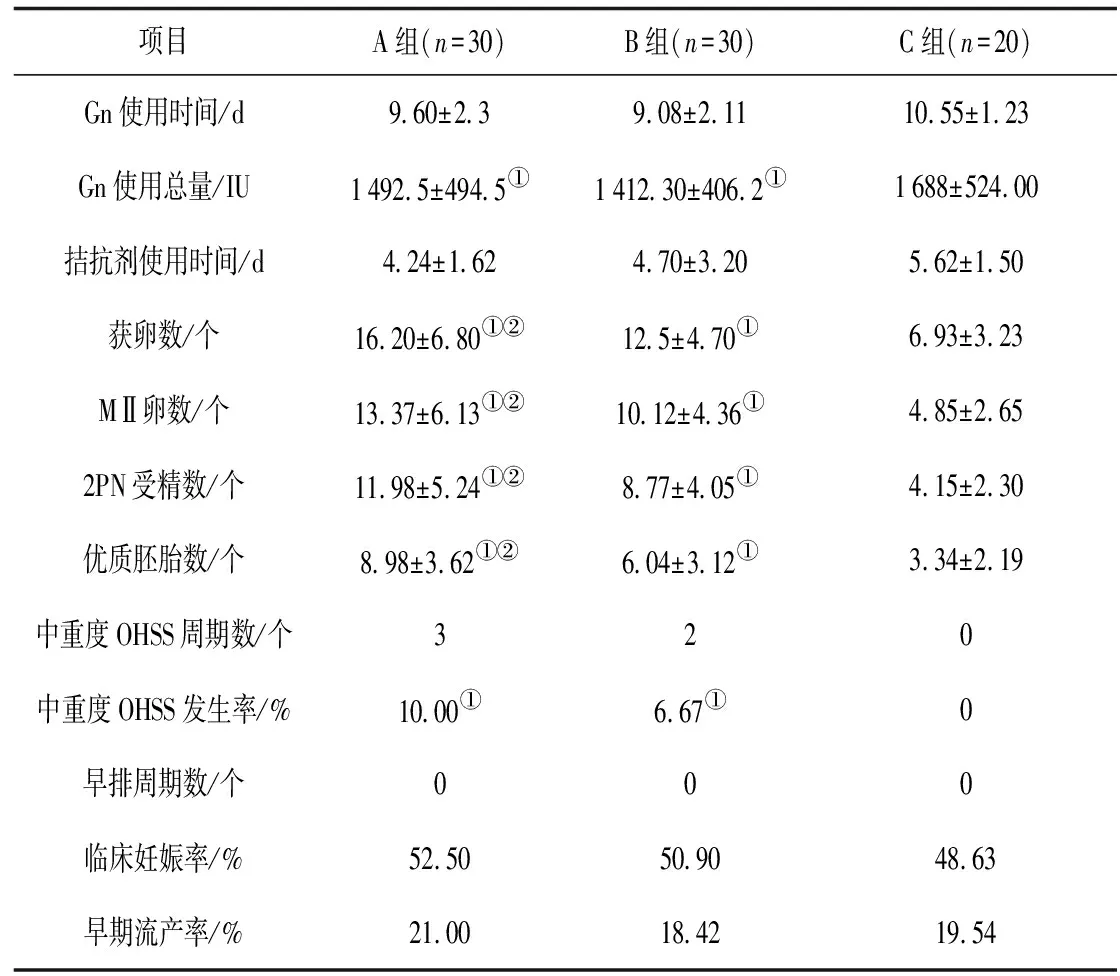
表3 3组临床及实验室数据比较
注:①与C组比较,P<0.05;②与B组比较,P<0.05。
3 讨 论
自从20多年前,拮抗剂方案在控制性超促排卵中应用后,大量的研究将拮抗剂方案与激动剂方案进行比较。最近的回顾性分析及荟萃分析表明,拮抗剂方案与激动剂方案的各项指标比较无显著性差异,但是激动剂方案的OHSS发生率明显高于拮抗剂方案[3,6-7]。目前拮抗剂方案已经广泛应用于各种病例,比如卵巢低反应的患者及PCOS患者。在PCOS患者中,拮抗剂方案可以明显降低OHSS的发生率[8]。
本研究中,C组D6、HCG日血清E2水平及D6血清LH水平均明显低于A组和B组。该结果符合“两细胞-两促性腺激素学说”。在早卵泡期过早加用拮抗剂后抑制了内源性LH的生成,从而减少了对卵泡膜细胞的刺激,使形成雌激素的底物即睾酮和雄烯二酮减少,减少了FSH和颗粒细胞表面的FSH受体结合后的芳香化酶作用,使颗粒细胞内睾酮和雄烯二酮转化为E2和雌酮减少,最终使血清E2水平降低。可见卵泡发育早期,LH对雌激素生成及卵子发育的重要性。这与Kolibianakis等[9]的报道一致。
根据“两细胞-两促性腺激素学说”,快速升高的E2可通过增加FSH受体而增强FSH作用。同时LH作用于卵泡膜细胞,增加雄激素的分泌,也对卵泡发育产生影响。在性激素、众多生长因子及细胞因子的共同作用下,促进更多卵泡的募集。本研究A组和B组获卵数、MⅡ卵数、2PN受精数及优质胚胎数均高于C组;A组中重度OHSS发生率为10%,B组为6.67%,C组为0。提示尽早使用拮抗剂可明显减少获卵数,降低OHSS发生率。因此,对于PCOS患者,尤其存在年轻(年龄<35岁)、低体质量指数、卵巢高反应等高危因素时,为降低OHSS的发生率,可以提前使用拮抗剂,无需等到B超监测卵泡直径≥12~14 mm或者Gn第6天,提前使用拮抗剂可以降低E2水平,使患者的内分泌激素更加稳定,并接近自然状态,可减少获卵数。
研究表明,对于基础LH较高的PCOS患者,甚至需要将拮抗剂应用时间提早到Gn第1天,并且Gn第1天使用拮抗剂的患者与Gn第6天使用拮抗剂的患者的获卵数无显著性差异[4]。但Hamdine等[10]研究表明,早期增加拮抗剂可使患者的内分泌更加稳定,但是Gn第2天使用拮抗剂的患者获卵率明显低于Gn第6天使用拮抗剂的患者。本研究中,C组患者Gn第6天血清LH水平低于A组和B组。提示过早添加拮抗剂,抑制了内源性LH的生成,且不添加外源性LH,使最终募集的卵泡数减少,获卵数下降。因此,对于希望募集到较多卵子的患者可以采取灵活拮抗剂方案或者Gn第6天固定拮抗剂方案。
虽然部分PCOS患者的基础LH水平较高,甚至高于10 IU/L,但并无早排风险。因为卵子尚未成熟,E2、P水平较低,无需过早添加拮抗剂,仍可等到卵子直径达12~14 mm时添加拮抗剂。本研究中基础LH≥10 IU/L的12例患者中无一例发生卵子早排。这与Doody等[11]研究结果相似。但是,Kolibianakis等[12]另一项研究提示,早卵泡期过高的LH水平,可降低妊娠率。但本研究因为样本量较少,故暂未发现妊娠率下降。
本研究中, A组获卵数、MⅡ卵数、2PN受精数及优质胚胎数均高于B组和C组,且A组Gn使用总量低于C组,可见灵活拮抗剂方案在Gn用量较少的情况下可以获得更多、更好的卵子,减少患者的经济支出,在这方面优于固定拮抗剂方案。
综上所述,灵活拮抗剂方案、Gn第6天拮抗剂方案、Gn第2天拮抗剂方案各有利弊。可根据患者的卵巢功能、体质量指数、OHSS高危因素、目标获卵数等综合判断并选择。本研究样本量较小,希望增加样本量后做进一步研究,得到更加准确的结果。

