床旁超声测量视神经鞘宽度评估重型颅脑损伤患者颅内压增高的临床应用研究
陆洁 陆亿 李军 黄忠仕 罗起胜 梁代准 苑东杰

【摘要】 目的 探讨床旁超声测量视神经鞘宽度(ONSD)在诊断重型颅脑损伤患者颅内压增高(ICH)中的临床应用价值。方法 采用前瞻性研究方法,选取30例由神经外科行开颅血肿清除+去骨瓣减压术+侧脑室探头植入术后转入重症医学科的重型颅脑损伤男性患者。转入后30 min内,应用床旁超声仪测量每位患者眼球后8 mm的ONSD值,同时采用双盲法,记录其当时对应的颅内压(ICP)。采用SPSS 22.0软件,对ONSD值与ICP值采用双变量非参数Pearson相关性分析;绘制出关于ONSD值与ICP值的受试者工作特征(ROC)曲线,计算使用ONSD值诊断ICH的最佳阈值。结果 30例研究对象ICP的平均值为(36.8±26.0)mmHg,ONSD的平均值为(5.3±1.3)mm,ONSD值与ICP值呈正相关(r=0.836,P<0.01)。构建ONSD值的ROC曲线,曲线下面积(AUC)为0.898,95%的可信区间为0780~1.000;以ONSD≥5.2 mm作为判断ICP增高的最佳阈值,其诊断的灵敏度为 88.9%(16/18),特异度为 833%(10/12),Youden指数为72.2%,阳性预测值为88.9%(16/18),阴性预测值为85.7 %(12/14),準确度为 867%(26/30)。结论 应用床旁超声仪测量ONSD值及监测其动态变化可用于判断重型颅脑损伤患者是否存在ICH和指导脱水降颅压的精确治疗,同时可用于早期评估预后,值得推广应用。
【关键词】 床旁超声;视神经鞘宽度;颅内压;重型颅脑损伤
中图分类号:R651.1+5 文献标志码:A DOI:10.3969/j.issn.1003-1383.2019.09.005
患者外出检查风险一直是困扰ICU医师的现实难题,特别是在重型颅脑损伤患者诊治过程中,这个问题尤其突出。颅内压增高(intracranial hypertension,ICH)是神经系统常见的重要临床表现,如不能及时鉴别和解除ICH的病因,可造成永久性后遗症,严重的并发症(脑疝),甚至死亡[1];而如能快速降低颅内压(intracranial pressure,ICP),维持足够的脑灌注对预后至关重要[2]。因传统的CT、MRI等无创检查价格昂贵,需要繁琐的转运准备工作,检查时间长,转运检查风险极大,同时CT还存在放射性辐射的缺点,并非所有医院都可常规开展CT和MRI,且不能连续动态监测,可能导致未能及时诊断,而延误治疗;另外,目前监测ICP的“金标准”方法为脑室探头植入术,以ICP≥20 mmHg诊断ICH,但均有可能发生出血、感染、神经损伤等风险和并发症。故重型颅脑损伤患者急需一种能准确、动态、低风险甚至无风险地监测ICP的临床手段和技术。目前国内外众多文献提示,ICP增高可导致患者视神经鞘宽度(optic nerve sheath diameter,ONSD)增宽[3~4];并有研究表明,ONSD与脑脊液压力成线性相关,ICP=111.92+77.36×ONSD(mm)[5]。可见,利用床旁超声测量ONSD间接监测ICP成为一种可能,超声检查具有快速、简单、安全、有效且可持续动态连续监测的优势;另外,因相对低廉的检查费用,使超声更适合在经济欠发达地区开展。因此,本研究旨在探讨床旁超声测量视神经鞘宽度在重型颅脑损伤患者中的应用价值和临床可行性。
1 资料与方法
1.1 临床资料
收集2019年1月至5月期间,30例由神经外科行开颅血肿清除+去骨瓣减压术后转入重症医学科的重型颅脑损伤男性患者,平均年龄(40.56±12.05)岁,体重指数(Body Mass Index,BMI)为(24.20±3.56)kg/m2;排除标准:(1)既往有眼外伤、视神经肿瘤、眼部手术或者青光眼等眼科疾病史患者,若左右眼ONSD值相差较大,做眼科疾病排除处理;(2)未经侧脑室置管放置探头的患者;(3)未行气管插管术及呼吸机通气治疗者。本研究已获医院伦理委员会批准,患者家属知情及签署相关同意书。
1.2 方法
1.2.1 ICP监测
符合纳入标准的患者均在神经外科的开颅血肿清除+去颅骨瓣减压术中,经侧脑室置管放置探头,以便术后连续监测ICP。ICP监测仪采用的是数字式颅内压监测仪(Codman ICP EXPRESS,美国强生公司)和MICROSRTM ICP传导器(美国强生公司)。
1.2.2 ONSD的测量
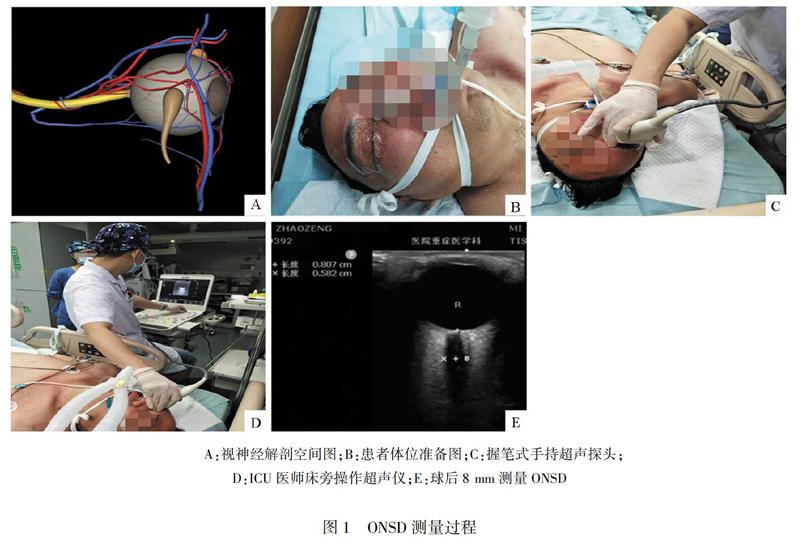
患者术后转入ICU 30 min内由课题组负责人完成ONSD测量,减少检查操作的时间,尽量在10 min内完,并要求不能得知当时的ICP值;同时,由另一课题组成员单独完成ICP的记录,采用双盲法,避免评阅偏倚。患者采取仰卧位,床头角度20°~25°,双眼轻闭,医用透明膜覆盖眼睑,涂上充足的医用耦合剂,根据操作标准[6],使用高频线性探头,将超声仪器输出功率调至最低,热指数(TI)和机械指数(MI)调至安全范围以下,握笔式手持探头,手掌置于颧弓和鼻梁上以固定探头,探头置于眼球中上部稍向下横向扫查,手法要轻柔,避免重压和探头对眼球施压,防止损伤眼球和减少误差。显示视神经长轴切面,测量眼球后的ONSD值,检查过程中根据情况实时调整超声入射角及超声机器的各项参数,使图像达到最清晰的状态,然后放大图像测量,减少测量误差,两眼各测量3次,然后计算6次结果的平均值,精确到0.1 mm。测量ONSD过程如图1A~E。
1.2.3 其他治疗方案
所有患者均在神经外科术后方案的基础上,根据隆德概念给予相同的镇静镇痛(RASS评分0~-1分)、脱水利尿降颅压(甘露醇+呋塞米)、呼吸机治疗(为避免机械通气的干扰因素,在病情允许的情况下所有研究对象均采用如下参数:BIPAP模式,FiO2 40%,PS 10 cmH2O,PEEP 5 cmH2O)等综合性重症治疗方案;同时,请专业的康复治疗师尽早评估和开展床旁心肺脑重症康复治疗。
1.3 统计学方法
数据采用SPSS 22.0软件进行统计学分析,计量数据符合正态分布使用均数±标准差(±s)表示,绘制ONSD值和ICP值的数据散点图,并采用双变量Pearson相关对ICP值与ONSD值的相关性进行分析;绘制出ONSD值与ICP值的受试者工作特征(receiver operating characteristic,ROC)曲线,计算使用ONSD值诊断ICH的最佳临界点,同时计算该阈值下的敏感度、特异度、阳性预测值、阴性预测值等。检验水准:α=0.05,双侧检验。
2 结果
2.1 ONSD与ICP的测量结果以及两者之间相关性分析
本研究对象的ICP平均值为(36.8±26.0)mmHg,ONSD平均值为(5.3±1.3)mm,散点图显示ONSD与ICP存在某种程度的相关性,但非线性关系。见图2。相关性分析结果显示,r=0.836,P<0.01,说明ONSD与ICP之间呈正相关。
2.2 ONSD判断ICP增高的ROC曲线
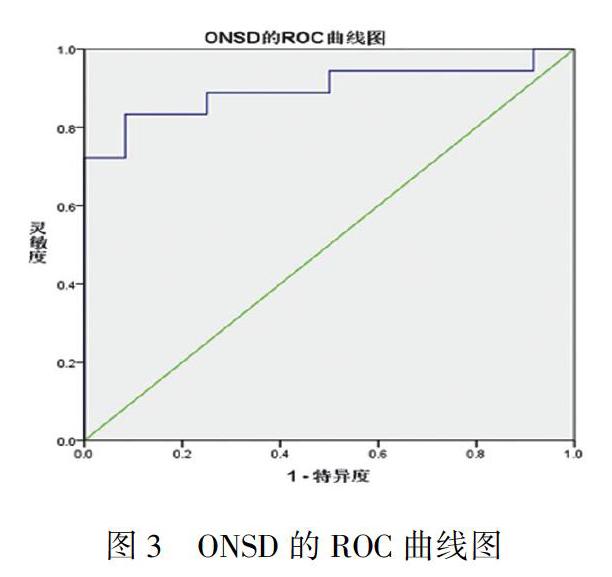
构建ROC曲线(图3),曲线下面积(AUC)为0.898,95%的可信区间为0.780~1.000;以ONSD≥5.2 mm作为判断ICP增高的最佳阈值,其诊断的灵敏度为 88.9%(16/18),特异度为 83.3%(10/12),Youden指数为72.2%,阳性预测值为88.9%(16/18),阴性预测值为85.7 %(12/14),准确度为 86.7%(26/30)。
3 讨论
重症理论指导下超声技术的临床床旁应用极大提高了急危重症患者的诊治能力。重症超声技术是针对重症患者,以问题为导向,整合超声技术,多目标的动态评估过程,可确定重症治疗方向和及时调整治疗措施。而床旁超声测量ONSD在重型颅脑损伤患者中的临床应用则是重症超声的具体实践。床旁超声检查具有便捷、可重复、无创、无放射性辐射、实时动态观察、无需搬动患者和不影响临床相关诊疗等特点和优势。如能准确地床旁测量重型颅脑损伤患者的ONSD和动态监测其临床变化,则有利于解决因病情危重和检查风险而不能外出检查CT、MRI给ICU医师带来的困扰。根据视神经鞘的生理解剖特点,当ICP增高,可引起ONSD增加[7],二者有明确的相关性[8]。经过培训的临床医师也能在床旁使用超声进行准确测量[9],即使是袖珍型的超声也能提供准确的ONSD测量值[10]。腦室探头植入术监测ICP为目前最准确的ICP监测手段,具有连续、实时监测ICP,引流脑脊液,脑室内直接给药等优点[11];但当脑室受压严重,脑室变小、移位时会使置管困难,甚至失败,随着导管放置时间的延长,导管堵塞、脑脊液漏、感染等风险也逐渐上升。许多CT征象被认为可以提示ICH,包括颅中线移位,脑沟、脑池改变,脑室形态的改变,颅内血肿的大小等。 但这些征象都不是ICH的确切证据[12]。入院时CT检查正常并不能排除早期ICH[13],而伴有ICH症状时,头颅CT被推荐为快速诊断工具[14]。陈艳等人[15]探讨超声测量创伤性颅脑损伤患者的ONSD与通过侧脑室置管直接测量ICP的相关性,同时寻找ONSD测量的阈值来预测ICP增高,结果提示,床旁超声测量ONSD能可靠地预测ICP增高,且当ONSD值为5时对诊断ICP增高具有较高的敏感度和特异度。而最近的一项研究将ONSD评估、经颅多普勒和直窦收缩期血流速度3种无创监测手段与有创监测进行对比,结果显示ONSD对ICH具有最高的预测价值[16]。同时,陈常兴等[17]探讨了颅脑损伤患者ONSD与格拉斯哥昏迷评分(GCS)及CT图像计分(Rotterdam CT评分及Helsinki CT评分)之间的关系,结果显示ONSD与GCS评分呈负相关,相关性良好(P<0.01);ONSD随着RotterdamCT评分、Helsinki CT评分的增加而增加,呈正相关,且相关性良好(P<0.01)。这一结果表明,床旁超声测量ONSD与GCS评分和CT评分一样,可以作为颅脑损伤患者的临床评估与监测指标。因此,通过床旁超声测量ONSD持续监测ICP的变化成为一种可能,有研究认为超声ONSD的测量值与MRI测得的ONSD值相一致[18],且不同的测量者间测得的ONSD无明显差异[19]。多项研究选择眼球后3 mm的位置测量ONSD,证实ONSD与ICP具有明确的相关性,相关系数达0.660~0.820[20~23]。Wang等[20]将316名患者进行单变量和多因素分析,结果显示ICP与ONSD具有很强的相关性(r=0.758)。故本课题结合本地区的经济现状和临床床旁超声开展情况,探讨床旁超声测量ONSD在重型颅脑损伤患者中判断ICH的应用价值和临床可行性。
本研究结果提示,ICP值与ONSD值之间呈正相关(r=0.836,P<0.01)。构建ROC曲线,曲线下面积(AUC)为0.898;以ONSD≥5.2 mm作为判断ICP增高的最佳阈值,其诊断的灵敏度为88.9%,特异度为83.3%,Youden指数为72.2%,阳性预测值为88.9%,阴性预测值为85.7%,准确度为86.7%。而国内外关于ONSD预测ICH最佳阈值的研究结果均有所差异,从4.8~5.6 mm之间不等[3,23~25],经查阅文献发现,这些研究选择的对象、疾病、人种、性别构成比例、眼球后测量ONSD的深度和相关治疗方案均有所不同。国内研究表明,ONSD是ICH的独立预测因素,且不受性别、年龄、BMI、头围、腰围、高血压和病因分型的影响,我国ICH患者ONSD的诊断值比白种人低[26]。李臻等人[27]研究表明,ONSD与ICP相关,而与年龄无关。但王卉等人采用多元线性回归分析了ONSD与年龄、性别、BMI、基础疾病、颅内血管狭窄等因素的相关性,结果提示,性别对ONSD有显著影响,ONSD相关的研究应考虑性别差异[28]。Robba等[29]发现俯卧位通气,并给予呼气末正压(PEEP=8 cmH2O)时,ONSD会出现明显增宽,头低脚高位亦会出现ONSD测量值明显增大。Buerle等[30]认为,当患者病情危重需要镇静或者机械通气时,这两者均可能影响ONSD的测量。因此,本课题纳入的研究对象均为行开颅血肿清除+去骨瓣减压术后的重型颅脑损伤男性患者,且转入ICU,采用相同的呼吸机治疗参数,测量ONSD时相同的仰卧位角度(20°~25°),和其他重症综合治疗措施一致,尽量避免上述的选择偏倚,保证了研究对象的同质性,减少统计学误差。Vaiman等[31]认为眼球后8~10 mm获得的ONSD较眼球后3 mm更加稳定,可能更加适用于临床对颅内压的判断。所以,本研究采用眼球后8 mm测量ONSD值。
本研究不足之处:(1)样本量较小,可能出现抽样误差;(2)纳入的研究对象均為同一种单一的疾病诊断(重型颅脑损伤);(3)研究过程中,可能忽略了其他能够影响ONSD值的干扰因素,比如患者的动脉血二氧化碳分压,Dinsmore等[32]发现在高碳酸血症,呼气末二氧化碳分压>6.5 kPa时,ONSD增加,而当呼气末二氧化碳分压恢复至正常水平时,ONSD迅速恢复到基线值。其结果表明ONSD值与非创伤性脑出血或蛛网膜下腔出血患者的格拉斯哥预后评分呈负相关(r=-0.7),提示ONSD能评估非创伤性脑出血或蛛网膜下腔出血病情严重程度及预后。该课题即使存在上述缺陷,但仍能体现出床旁超声测量ONSD在ICU重型颅脑损伤患者诊治过程中的指导作用和意义。
综上所述,应用床旁超声仪测量ONSD值并监测其动态变化可用于判断重型颅脑损伤患者是否存在ICH和指导脱水降颅压的精确治疗,同时可用于早期评估预后,值得推广应用。
参 考 文 献
[1] Ghosh A,Elwell C,Smith M.Review article:cerebral near-infrared spectroscopy in adults:a work in progress[J].Anesth Analg,2012,115(6):1373-1383.
[2] Koziarz A,Sne N,Kegel F,et al.Optic nerve sheath diameter sonography for the diagnosis of increased intracranial pressure:a systematic review and meta-analysis protocol[J].BMJ Open,2017,7(8):e016194.
[3] 郑媛媛,杜朝晖,甘泉,等.超声测量视神经鞘直径与颅内压增高的相关性研究[J].中国急救医学,2016,36(11):993-996.
[4] Raffiz M,Abdullah JM.Optic nerve sheath diameter measurement:a means of detecting raised intracranial pressure in adult traumatic and non-traumatic neurosurgical patients[J].Am J Emerg Med,2017,35(1):150-153.
[5] Wang LJ,Yao Y,Feng LS,et al.Noninvasive and quantitative intracranial pressure estimation using ultrasonographic measurement of optic nerve sheath diameter[J].Sci Rep,2017,7(2):42063.
[6] Zhu TP,Tong YH,Zhan HJ,et al.Update on retinal vessel structure measurement with spectral-domain optical coherence tomography[J].Microvasc Res,2014,95:7-14.
[7] Killer HE,Laeng HR,Flammer J,et al.Architecture of arachnoid trabeculae,pillars,and septa in the subarachnoid space of the human optic nerve:anatomy and clinical considerations[J].Br J Ophthalmol,2003,87(6):777-781.
[8] Hansen HC,Lagrèze W,Krueger O,et al.Dependence of the optic nerve sheath diameter on acutely applied subarachnoidal pressure-an experimental ultrasound study[J].Acta Ophthalmologica,2011,89(6):e528-e532.
[9] Hassen GW,Bruck I,Donahue J,et al.Accuracy of Optic Nerve Sheath Diameter Measurement by Emergency Physicians Using Bedside Ultrasound[J].Journal of Emergency Medicine,2015,48(4):450-457.
[10]Johnson GG,Zeiler FA,Unger B,et al.Estimating the accuracy of optic nerve sheath diameter measurement using a pocket-sized,handheld ultrasound on a simulation model[J].Critical Ultrasound Journal,2016,8(1):18.
[11]Lavinio A,Menon DK.Intracranial pressure:why we monitor it,how to monitor it,what to do with the number and whats the future?[J].Current opinion in Anaesthesiology,2011,24(2):117-123.
[12]Kristiansson H,Nissborg E,Bartek J Jr,et al.Measuring elevated intracranial pressure through noninvasive methods:a review of the literature[J].Journal of Neurosurgical Anesthesiology,2013,25(4):372-385.
[13]Bailey BM,Liesemer K,Statler KD,et al.Monitoring and prediction of intracranial hypertension in pediatric traumatic brain injury:clinical factors and initial head computed tomography[J].Journal of Trauma & Acute Care Surgery,2012,72(1):263-270.
[14]Rosenberg JB,Shiloh AL,Savel RH,et al.Non-invasive Methods of Estimating Intracranial Pressure[J].Neurocritical Care,2011,15(3):599-608.
[15]陳艳,林相彬,陈卫挺,等.超声测量视神经鞘直径在创伤性颅脑损伤中的应用价值[J].浙江临床医学,2018,20(4):611-615.
[16]Robba C,Cardim D,Tajsic T,et al.Ultrasound non-invasive measurement of intracranial pressure in neurointensive care:A prospective observational study[J].Plos Medicine,2017,14(7):e1002356.
[17]陈常兴,俞康龙,刘毅.视神经鞘直径早期评估颅脑损伤的价值[J].中华急诊医学杂志,2018,27(2):208-211.
[18]Steinborn M,Friedmann M,Hahn H,et al.Normal Values for Transbulbar Sonography and Magnetic Resonance Imaging of the Optic Nerve Sheath Diameter (ONSD) in Children and Adolescents[J].Ultraschall in Der Medizin,2014,36(1):54-58.
[19]Lochner P,Coppo L,Cantello R,et al.Intra-and interobserver reliability of transorbital sonographic assessment of the optic nerve sheath diameter and optic nerve diameter in healthy adults[J].Journal of Ultrasound,2014,19(1):41-45.
[20]Wang LJ,Yao Y,Feng LS,et al.Noninvasive and quantitative intracranial pressure estimation using ultrasonographic measurement of optic nerve sheath diameter[J].Sci Rep,2017,7:42063.
[21]Chiara R,Danilo C,Tamara T,et al.Ultrasound non-invasive measurement of intracranial pressure in neurointensive care:A prospective observational study[J].PLOS Medicine,2017,14(7):e1002356.
[22]Raffiz M,Abdullah JM.Optic nerve sheath diameter measurement: a means of detecting raised intracranial pressure in adult traumatic and non-traumatic neurosurgical patients[J].American Journal of Emergency Medicine,2016,35(1):150-153.
[23]Padayachy LC,Padayachy V,Galal U,et al.The relationship between transorbital ultrasound measurement of the optic nerve sheath diameter (ONSD) and invasively measured ICP in children[J].Childs Nervous System:Chns:Official Journal of the International Society for Pediatric Neurosurgery,2016,32(10):1769-1778.
[24]Jeon JP,Lee SU,Kim SE,et al.Correlation of optic nerve sheath diameter with directly measured intracranial pressure in Korean adults using bedside ultrasonography[J].PLoS One2017,12(9):e0183170.
[25]Lee SU,Jeon JP,Lee H,et al.Optic nerve sheath diameter threshold by ocular ultrasonography for detection of increased intracranial pressure in Korean adult patients with brain lesions[J].Medicine,2016,95(41):e5061.
[26]Wang L,Feng L,Yao Y,et al.Optimal Optic Nerve Sheath Diameter Threshold for the Identification of Elevated Opening Pressure on Lumbar Puncture in a Chinese Population[J].Plos One,2015,10(2):e0117939.
[27]李臻,张旭乡,杨惠青,等.超声测量视神经鞘直径预测颅内压的影响因素研究[J].中国超声医学杂志,2018,34(11):961-964.
[28]王卉,邢海英,刘文宏,等.超声测量视神经鞘直径影响因素的研究[J].中华老年心脑血管病杂志,2018,20(10):1066-1068.
[29]Robba C,Cardim D,Donnelly J,et al.Effects of pneumoperitoneum and Trendelenburg position on intracranial pressure assessed using different non-invasive methods[J].British Journal of Anaesthesia,2016,117(6):783-791.
[30]Buerle J,Lochner P,Kaps M,et al.Intra-and interobsever reliability of sonographic assessment of the optic nerve sheath diameter in healthy adults[J].Journal of Neuroimaging,2012,22(1):42-45.
[31]Vaiman M,Sigal T,Kimiagar I,et al.Intracranial pressure assessment in traumatic head injury with hemorrhage via optic nerve sheath diameter[J].Journal of Neurotrauma,2016,33(23):2147-2153.
[32]Dinsmore M,Han JS,Fisher JA,et al.Effects of acute controlled changes in end-tidal carbon dioxide on the diameter of the optic nerve sheath:a transorbital ultrasonographic study in healthy volunteers[J].Anaesthesia,2017,72(5):618-623.
(收稿日期:2019-06-04 修回日期:2019-09-12)
(編辑:潘明志)

