颈后路单开门选择性固定与全节段固定治疗脊髓型颈椎病疗效比较
贾俊秀 吴四军 张克石 张硕 唐冲 汪文龙 张壮壮 刘正
作者单位:100144 北京大学首钢医院骨科
脊髓型颈椎病 (cervical spondylotic myelopathy,CSM) 是一种临床常见脊柱疾病,是颈椎病中最为严重的类型,单纯保守治疗效果不佳,一旦确诊需要尽早手术[1-2]。手术的目的就是将脊髓减压和重建颈椎骨性结构的稳定性。颈椎后路手术通过扩大椎管容积,利用“弓弦原理”使脊髓向后方漂移,间接解除脊髓前方压迫,是目前较为常用的手术方式;其主要方式为单开门、双开门及椎板切除术。传统的单开门椎管扩大椎板成形术通过丝线或尼龙绳将掀起的椎板固定在小关节囊上。此后出现以下改良术式:“伊藤法”将植骨块通过钢丝或尼龙线捆绑固定在开门侧的椎板和小关节突上;“锚定法”将打开的椎板用锚钉固定于铰链侧的侧块上。而后微型钛板逐渐用于颈椎管扩大成形术,代替传统的固定方式;常用的微型钛板主要有 ARCH、Centerpiece。本研究的以 ARCH 微型钛板为固定方式的颈后路单开门椎管扩大成形术是目前临床上常见的治疗 CSM 的手术方式之一,相比于以缝线悬吊等作为固定方式的传统单开门椎管扩大成形术,具有椎板再关门和轴性症状发生率低的优势[3]。以ARCH 微型钛板为固定方式的常规颈后路单开门椎管扩大成形术是将 C3~7全部固定 (全节段固定),治疗费用较高。近期研究表明选择性固定 (仅固定 C3、C5、C7椎体或仅固定 C4、C5、C7椎体) 的临床疗效和安全性与全固定方式相当[4]。但有学者指出未固定节段 (C4和 C6) 存在开门椎板再关闭的风险[5]。关于两种手术方式在多节段 CSM 治疗效果和安全性方面存在争议,本研究回顾性分析我院 2014年4月至 2018年4月分别采用这两种方法治疗的44例多节段 CSM 患者的病例资料。现将内容结果汇报如下,旨在为临床工作提供参考。
资料与方法
一、纳入标准与排除标准
1. 纳入标准:(1) 有明确的颈肩部不适、四肢无力、胸背部束带感、踩棉花感行走不稳等主诉症状;(2) 体格检查及神经功能检查符合颈椎脊髓相关病变,X 线、CT 等影像学检查支持诊断;(3) MRI影像学检查明确脊髓受压不少于 3 个节段的 CSM。
2. 排除标准:(1) 无进展性椎管狭窄的 CSM;(2) 有明确的脊柱后凸;(3) 孤立的神经根病变;(4) 肿瘤、创伤或感染导致的前路支持结构缺失;(5) 颈椎 X 线过伸过屈位提示颈椎节段不稳定或合并颈椎外伤史。
二、一般资料
本研究共纳入 44例,其中男 28例,女 16例;平均年龄 (58.4±10.6) 岁;术前平均病程 (43.2±12.5) 个月。其中 24例采用全节段固定,即 C3~7全部固定 (全节段固定组),共 5 块接骨板;余 20例采用选择性固定 (选择性固定组),即仅固定 C3、C5、C7椎体或仅固定 C4、C5、C7椎体 (术中探查C2~3椎板重叠较多,C3~7椎板掀开后移会与 C2棘突相重叠,从而影响上颈椎背伸活动度;则行 C3椎板切除,只能固定 C4、C5、C7);手术其余操作程序均相同。所有手术由同一组医师完成。
三、手术方法
1. 术式选择:在符合颈后路单开门椎管扩大成形术指征患者中,非连续多节段、术前基础情况较差、需要尽可能缩短手术时间患者,则应尽可能创造条件进行选择性固定;连续多节段、严重的骨质疏松、术中出现铰链骨折、椎板黄韧带损伤、内固定装置固定效果不确切者,则应酌情增加固定椎体的数量行全节段固定。
2. 手术操作:静吸复合全麻,患者俯卧位,头高脚底,使用 Mayfild 头架固定头部,颈部微屈,宽橡皮贴将双肩向远端拉伸固定。颈后正中切口,范围 C1~T1;切开皮肤及皮下组织,椎旁肌剥向两侧,显露 C2~T1棘突,咬除 C3~7棘突;通常选取右侧为门轴侧,门轴及开门处位于棘突根部旁开1.2~1.5 cm;咬除门轴侧背侧单层骨皮质,呈 V 形骨槽,咬除开门侧全层骨质及 C3上部、C7下部椎板韧带,向门轴侧掀起椎板,防止回弹造成脊髓震荡损伤;掀椎板时仔细剥离硬膜与椎管后壁,防止撕破硬膜导致脑脊液漏。根据开门侧间距选取合适大小 Arch 接骨板,两端固定于侧块及棘突根部。术中严格止血,防止术后血肿压迫脊髓;留置引流管,逐层闭合切口;术后颈托固定。术后常规应用脱水、止血、抗感染等药物;引流管留置 48~72 h;颈托保护 1 个月。
四、观察指标
观察两组患者的一般情况,包括住院天数、住院费用、手术时间和术中出血量。在术前、术后记录患者评分日本骨科协会 (Japanese orthopaedic association,JOA) (17 分法),并计算 JOA 评分改善率 [ JOA 改善率=(术后 JOA-术前 JOA) / (17-术前 JOA)×100% ]。影像指标,包括术前、术后椎管矢状径、椎管开门角度、颈椎活动度 (range of motion,ROM)。同时注意观察并发症的发生如再关门现象、感染、C5神经根麻痹和轴性症状。
五、随访方法
对所有患者进行术后随访,随访时间 8~36 个月,平均 18.6 个月。具体随访如下:于术后 3、6 个月进行 JOA 评分并计算 JOA 评分改善率,术后 6 个月影像学检查分别测量椎管开门角度和椎管矢状径,并于术后至术后 8 个月期间观察有无并发症发生。
六、统计学处理
采用 SPSS 24.0 软件进行统计学分析。所有数据均为连续变量,每组数据均以 Kolmogorov-Smirnov检验 (K-S 检验) 进行正态性检验,以F检验进行方差齐性检验。对于正态分布且符合方差齐性的数据,进行独立样本t检验;正态分布而不符合方差齐性的数据,进行t’ 检验;不符合正态分布的数据,进行 Mann-Whitney 秩和检验 (M-W 检验)。实验数据以表示,P<0.05 为差异有统计学意义。
结 果
一、一般情况
两组间一般资料比较差异无统计学意义 (表 1)。平均住院天数、手术时间和术中出血量组间差异无统计学意义 (P>0.05) (表 2)。
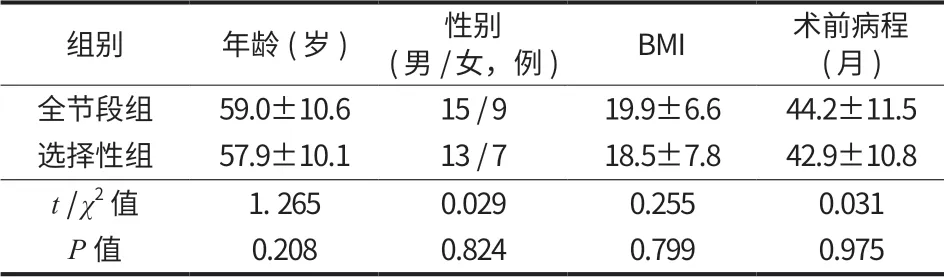
表1 两组患者一般情况比较Tab.1 Comparison of general data between the two groups
表2 两组术中及术后相关数值比较 (±s)Tab.2 Comparison of intraoperative and postoperative indexes between the two groups (±s)
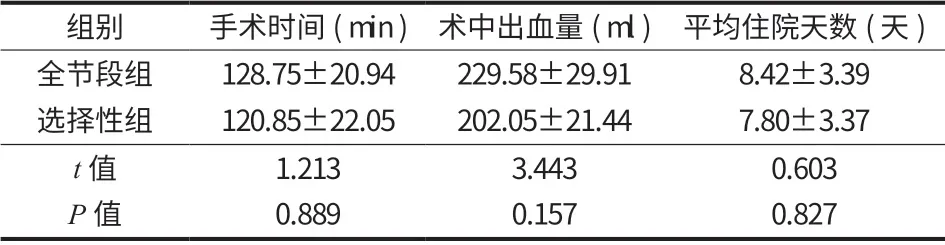
表2 两组术中及术后相关数值比较 (±s)Tab.2 Comparison of intraoperative and postoperative indexes between the two groups (±s)
组别 手术时间 (min) 术中出血量 (ml) 平均住院天数 (天)全节段组 128.75±20.94 229.58±29.91 8.42±3.39选择性组 120.85±22.05 202.05±21.44 7.80±3.37 t 值 1.213 3.443 0.603 P 值 0.889 0.157 0.827
二、颈椎活动度
两组患者颈椎活动度术前和术后 6 个月组间比较差异均无统计学意义 (P>0.05)。术后 6 个月,两组患者颈椎活动度均小于术前,差异有统计学意义(P<0.05) (表 3)。
表3 两组颈椎活动度 (± s,°)Tab.3 Cervical ROM of the two groups (± s,°)
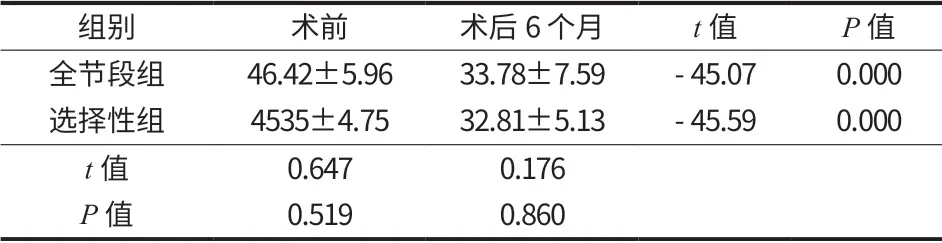
表3 两组颈椎活动度 (± s,°)Tab.3 Cervical ROM of the two groups (± s,°)
组别 术前 术后 6 个月 t 值 P 值全节段组 46.42±5.96 33.78±7.59 -45.07 0.000选择性组 4535±4.75 32.81±5.13 -45.59 0.000 t 值 0.647 0.176 P 值 0.519 0.860
三、JOA 评分改善率
两组患者 JOA 评分改善率比较,差异无统计学意义 (P>0.01) (表 4)。
表4 JOA 评分及改善率 (±s)Tab.4 JOA scores and improvement rates (±s)
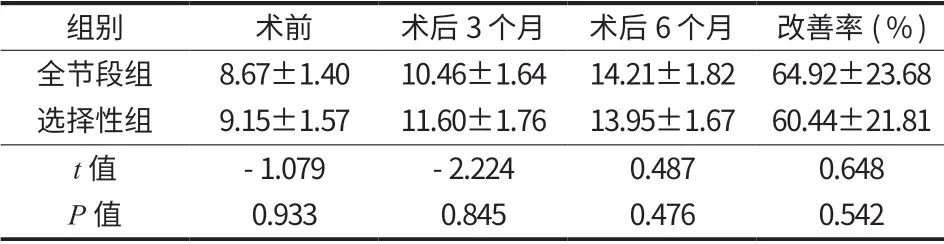
表4 JOA 评分及改善率 (±s)Tab.4 JOA scores and improvement rates (±s)
组别 术前 术后 3 个月 术后 6 个月 改善率 (%)全节段组 8.67±1.4010.46±1.6414.21±1.8264.92±23.68选择性组 9.15±1.5711.60±1.7613.95±1.6760.44±21.81 t 值 -1.079 -2.224 0.487 0.648 P 值 0.933 0.845 0.476 0.542
四、影像学变化
术前、术后椎管矢状径比较主要通过 C4、C6节段椎管矢状径平均值比较取得。两组患者术前、术后 C4、C6节段椎管矢状径比较,差异无统计学意义(P>0.05)。患者开门角度比较,差异无统计学意义(P>0.05) (表 5)。
表5 两组影像学变化比较 (±s)Tab.5 Comparison of imaging changes between the two groups (±s)
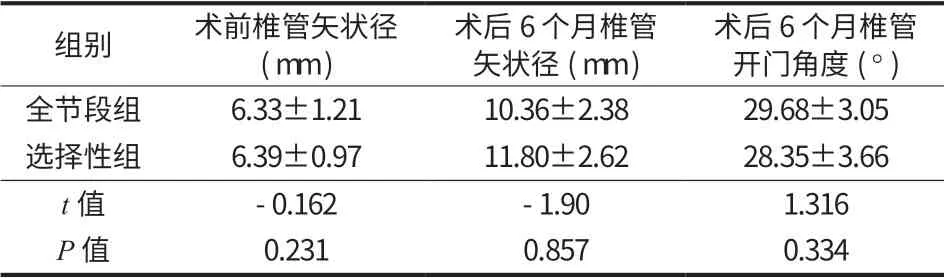
表5 两组影像学变化比较 (±s)Tab.5 Comparison of imaging changes between the two groups (±s)
组别 术前椎管矢状径(mm)术后 6 个月椎管矢状径 (mm)术后 6 个月椎管开门角度 (°)全节段组 6.33±1.21 10.36±2.38 29.68±3.05选择性组 6.39±0.97 11.80±2.62 28.35±3.66 t 值 -0.162 -1.90 1.316 P 值 0.231 0.857 0.334
五、并发症
两组术后均未发生再关门现象、感染和 C5神经根麻痹并发症。全节段固定组术后发生轴性症状2例,选择性固定组发生轴性症状 1例,经药物合并理疗康复治疗后症状缓解满意。典型病例见图 1、2。
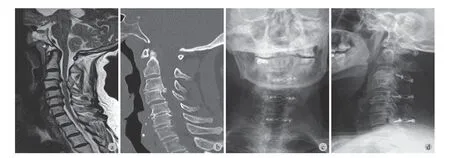
图1 患者,女,69 岁,诊断:CSM;病变节段 C3~7 a:颈椎 MRI 示颈脊髓多节段受压;b:颈椎 CT 提示椎管内骨性增生;c~d:术后复查 X 线片提示椎管无再关门 (选择性固定 C3、C5、C7)Fig.1 Female, 69 years old, diagnosed as CSM affecting C3-7 a: MRI showed multi-level compression; b: CT scan image illustrated intraosseous bone hyperplasia; c - d: X-ray image postoperatively indicated none reclosure in the follow-up (selective fixation; C3, C5, C7)
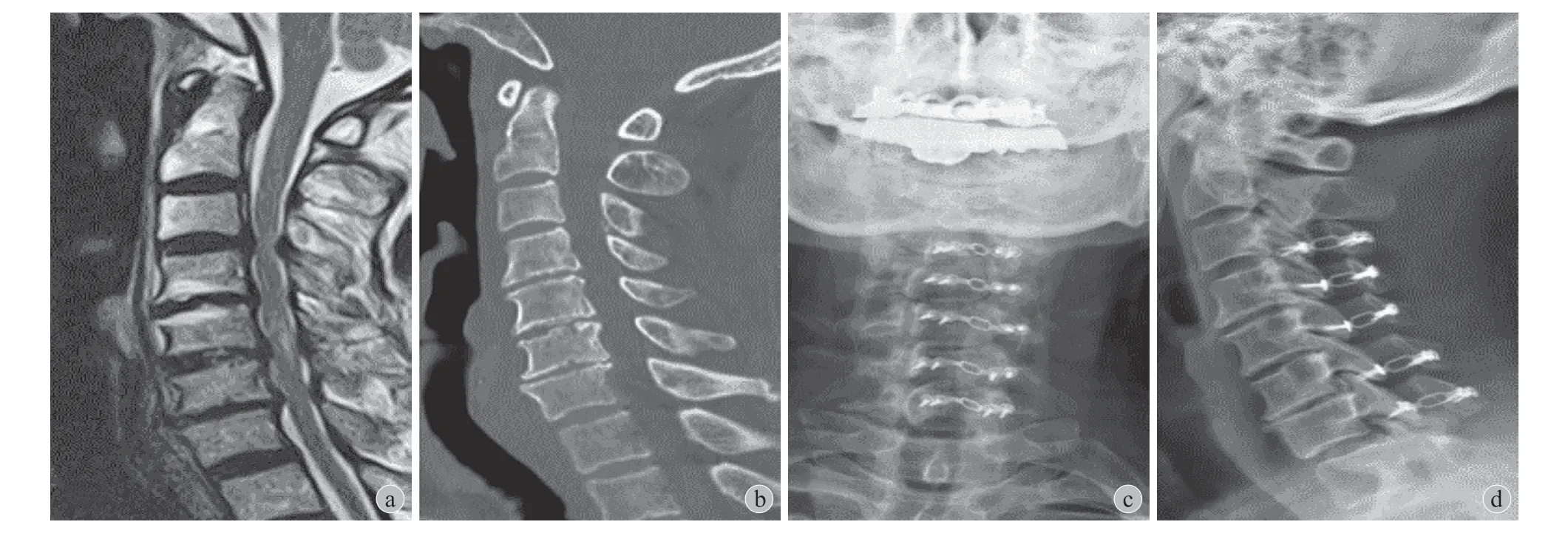
图2 患者,男,68 岁,诊断:CSM;病变节段 C3~7 a:颈椎 MRI 示颈脊髓多节段受压;b:颈椎 CT;c~d:术后复查 X 线片 (全节段固定 C3~7)Fig.2 Male, 68 years old, diagnosed as CSM affecting C3-7 a: Cervical MRI showed multi-level compression; b: Cervical CT scan image; c - d:X-ray image postoperatively (total fixation; C3-7)
讨 论
Hirabayashi 等[6]发明并推广的开门椎板成形术,多年来一直被广泛用于治疗多节段脊髓压迫性病变,这其中以 CSM 为典型代表。即使是目前已经日渐不常用的传统术式,术后 10年的神经功能恢复率也已经能够达到 50%~70% 的水平[7]。然而,长期随访中往往会出现某些并发症。约 1 / 3 的患者术后会出现再狭窄,几乎所有患者均表现为颈椎活动受限[8-9]。在此基础上,出现了多种改良术式,微型板固定即为其中之一[10]。有文献报道,该术式相比传统术式,在颈椎曲度指数、ROM、疼痛视觉模拟评分 (visual analogue scale,VAS)、颈椎功能障碍评分等方面均有显著的优势,已被证明比传统缝线悬吊固定技术更能够获得满意的临床及放射学结果[11-13]。
但是,微型板固定技术在具体应用中应固定多少个椎体才能达到满意的效果或者固定椎体的数目不同时预后有何区别,目前尚未见相关报道,目前也尚缺乏相关的指南性文件或专家共识。
本研究结合我院 44例多节段 CSM 患者探讨颈后路单开门椎管扩大成形术中选择性固定和全节段固定的治疗效果与安全性。常规单开门椎管扩大成形术全节段固定需要在 C3~7置入 5 块微型钛板,费用高,操作复杂。近期研究报道分别于 C3、C5、C7选择性置入 3 块微型钛板,同样可以获得良好的神经功能恢复[4,10]。
在本研究中采用了选择性 Arch 接骨板内固定治疗多节段 CSM,主要考虑因素如下:(1) 颈椎生理曲度,若患者为颈椎平直和后凸畸形则不建议行后路椎板成形术,因为减压后脊髓向后漂移的空间很少;后路手术后由于脊髓膨胀漂移,会牵拉损伤神经根,产生轴性症状,出现颈肩痛和肌痉挛;(2)致压物位置,若致压物来自前方的骨赘或椎间盘,可以前方直接减压,而后方间接减压无法安全彻底清除游离于硬膜内、后纵韧带下的髓核组织;(3)颈椎椎管矢状径,对于颈椎管直径<11 mm,应考虑后路手术;(4) 颈椎稳定性,后路手术时剥离棘突旁肌会加重颈椎失稳,且改善神经功能作用有限,需要再次行颈椎前路手术。
全节段固定和选择性固定方式在多节段 CSM 治疗效果评价,研究者对此争论不休。国内有学者对于采用跳跃固定的颈椎管扩张成形术中被固定的椎体 (C3、C5、C7) 及未被固定的椎体 (C4、C6) 进行了对比研究,发现在颈椎管前后径改善和椎管开门角度方面,被固定的椎体显著优于未被固定的椎体,甚至在 42例中,有 4例的未固定节段的颈椎管前后径仅获得了极小的改善,研究者认为这一情况几乎等同于再关门[5]。另有学者对 Centerpiece 钛板在老年多节段 CSM 行单开门颈椎管扩大成形术时采用选择性内固定的效果进行了研究,认为效果较为满意,并推测选择性固定时节段间存在间断性微动,比全节段固定更有利于维持颈椎屈伸活动的生理状态[14]。在我们研究中,两种手术方式在患者的 JOA评分改善率、椎管开门角度和颈椎活动度影响相差不大 (P>0.05),以上研究纳入的病例数也并不多,这种观点缺乏随机对照试验 (randomized controlled trial,RCT) 研究等足够有力的证据。因此,关于选择性固定与全节段固定的优劣仍是一个未有定论的问题。
但是,减少内固定装置数量和受影响椎体的数量,显然存在其优势。在后路脊柱融合手术中,感染病例接受手术的椎体数量明显更多[15]。国内也有研究发现,在腰椎手术中,手术节段 ≥ 4 个是导致术后切口深部感染的独立危险因素 (OR=3.236)[16]。在其它条件相同的情况下,增加手术干预的椎体数量会提高外科侵袭性指数 (SII),而 SII 的提高与感染风险的增加密切相关[17-18]。这些均表明,减少受影响椎体的数量,有助于降低感染风险。可见减少受影响椎体的数量,也就是减少手术中固定的椎体数量,有助于降低感染风险。
轴性症状也是后路颈椎手术常见的并发症之一,发生率可达 39%[19]。其详细机制尚不完全明确,颈椎 ROM 减小或椎间不稳都是其可能的机制。有研究发现,减少颈后韧带复合体的损伤,特别是将附着在 C2棘突上的颈半棘肌予以保留,可以显著减少轴向症状的发生率[20]。国内也有研究发现,术中绕过 C3椎体不予固定的单开门颈椎椎板成形术,也能降低轴性症状发生率[21]。笔者推测,选择性固定能够减少操作步骤,对于避免手术造成的神经损伤或棘手的出血等情况也有其意义。颈椎周围组织受到的刺激也会越少,颈椎后方棘突肌肉韧带复合体的完整性也越能够得到保持,这些因素对于改善颈椎 ROM、防止椎间不稳显然是有益的。
本研究同时重点观察两种手术方式的安全性。两组患者均未发生椎板再关门现象、术后感染和 C5神经根麻痹并发症。仅全节段固定组术后发生轴性症状 2例,选择性固定组发生轴性症状 1例,经药物合并理疗康复治疗后症状缓解满意。在关晓明等[22]研究中两组患者均未出现颈部轴性症状和切口感染等并发症。选择性固定组 (共 60例) 4例出现C5神经根麻痹,连续式固定组 (共 60例) 3例出现C5神经根麻痹 (P>0.05)。作为后路颈椎手术常见的并发症之一,轴性症状发生率可达 39%[19]。详细机制尚不完全明确,产生原因可能为后路手术时会牵拉损伤神经根。为避免开门椎板再关闭的风险,影响 椎管扩大及临床疗效,笔者于 C4、C6节段用缝线将棘突悬吊缝合并固定于铰链侧的关节囊上以达到辅助固定的目的。
综上所述,本研究中,在治疗 CSM 后路单开门术中应用 Arch 接骨板全节段固定与选择性固定疗效比较中,术前术后 JOA 评分、术前术后颈椎活动度、术中、术后并发症、手术时间、出血量、住院天数等指标比较差异无统计学意义,也就证明减少固定椎体数量,不会影响手术疗效,亦不会增加相关并发症的发生,可以达到治疗效果;并且选择性固定组的内固定耗材费用较全节段固定组明显减少;选择性固定由于减少了操作椎体的数量及相应的手术操作步骤,可能带来减少感染几率、出血、神经损伤隐性受益。由此可见,后路单开门椎管成形术应用 Arch 接骨板行内固定时,选择性固定方式安全可靠,在不影响手术疗效的同时可大幅减少手术费用、有效节约医疗资源。本研究的局限性在于,所选病例数略少且随访时间尚短,在后续的研究中将继续对前述患者跟踪随访,以观察两种不同术式的中远期效果对比情况。

