地佐辛与纳布啡在先天性大疱性表皮松解症扩创术中的麻醉效果比较
董真真,白倩,董铁立
(郑州大学第二附属医院 麻醉科,河南 郑州 450000)
先天性大疱性表皮松解症(epidermolysis bullosa,EB)是一类遗传性皮肤病,常合并关节挛缩、粘连成并指、呈拳状或锤形等畸形,严重影响手部功能,外科手术治疗可避免上述症状的进展,改善对相关功能的影响[1]。对该类患者首次进行粘连松解术后需行3~5次扩创术才能愈合。患者因呼吸道黏膜受累,手术期间呼吸管理比较困难,因此尽量选择对呼吸影响小的麻醉药物。地佐辛为阿片受体激动-拮抗剂,因呼吸抑制作用轻微被广泛应用于日间手术的麻醉和小儿的麻醉[2]。纳布啡为强效镇痛药,对呼吸影响小且有封顶效应。将两种药物应用于小儿的对比研究较少。本研究比较地佐辛与纳布啡在先天性EB扩创术中的麻醉效果,为小儿临床麻醉提供参考。
1 资料与方法
1.1 一般资料选取2017年2月至2019年9月郑州大学第二附属医院收治的先天性EB患儿,接受扩创术治疗60例次,按照随机数表法分为地佐辛组和纳布啡组,每组30例次。排除严重肝肾功能障碍及对麻醉药品过敏者。两组患儿年龄、性别、体质量和手术时间比较,差异无统计学意义(P>0.05)。见表1。患儿家属均签署知情同意书。本研究经郑州大学第二附属医院医学伦理委员会批准。

表1 两组患儿一般情况比较
1.2 麻醉方法所有患儿术前严格禁饮禁食,入室后在面罩接触皮肤处使用自粘性硅酮敷料进行保护,用固定架固定呼吸管使面罩置于患儿口鼻上方以不接触皮肤为宜,给氧,将氧流量调至4 L·min-1。术前给予阿托品0.02 mg·kg-1,给予地佐辛组静脉注射地佐辛(扬子江药业集团有限公司,国药准字H20080329)0.2 mg·kg-1诱导,给予纳布啡组缓慢推注纳布啡(宜昌人福药业,国药准字H20130127)0.2 mg·kg-1进行诱导,随即对两组患儿泵注丙泊酚(8~10 mg·kg-1·h-1)和瑞芬太尼(2~3 μg·kg-1·h-1)维持麻醉,术中若发生体动则推注丙泊酚0.5~1 mg·kg-1,呼吸抑制时[经皮动脉血氧饱和度(percutaneous arterial oxygen saturation,SpO2)<90%]给予面罩加压吸氧,维持术中生命体征平稳。待包扎时停用丙泊酚和瑞芬太尼,手术结束后送回恢复室。
1.3 观察指标(1)麻醉前(T0)、麻醉诱导后(T1)、手术开始时(T2)、包扎时(T3)、手术结束时(T4)心率(heat rate,HR)、呼吸频率(respiratory rate,RR)、SpO2水平。(2)苏醒时间,即手术结束到轻拍患儿肩部有反应的时间。(3)术中体动、呼吸抑制(SpO2<90%)发生率。(4)术后不良反应:术后24 h内记录患儿头晕、恶心发生率。
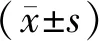
2 结果
2.1 术中不同时间点HR、RR、SpO2在T1时间点,地佐辛组RR、SpO2均高于纳布啡组(P<0.05),其他时间点两组HR、RR、SpO2比较,差异无统计学意义(P>0.05)。见表2。
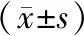
表2 两组患儿术中不同时间点HR、RR、SpO2比较
2.2 苏醒时间地佐辛组苏醒时间为(8.5±3.6)min,纳布啡组为(9.4±2.1)min,组间比较,差异无统计学意义(P>0.05)。
2.3 术中体动、呼吸抑制及术后不良反应两组术中体动发生率比较,差异无统计学意义(P>0.05);地佐辛组术中呼吸抑制发生率、术后头晕、恶心发生率均低于纳布啡组(P<0.05)。见表3。

表3 两组患儿术中体动、呼吸抑制及术后不良反应 发生率[n(%)]
3 讨论
EB是一类罕见的基因遗传皮肤病,以皮肤及黏膜起疱为特征。目前分为单纯型、营养不良型、交界型和Kindler综合征[3],病变可累及唇周、颊黏膜、四肢及消化道黏膜。其中皮肤黏膜受外力摩擦即起水疱、血疱愈合后不留或遗留瘢痕。该病反复发作常合并关节挛缩、手指粘连畸形,严重影响手部功能和生活质量。该类患者的外科手术治疗包括手部粘连松解术和扩创术,首次手术将粘连的手指分离并固定包扎,术后需要行扩创术3~5次才能愈合[4]。该类患者病变累及口腔黏膜,故不宜插管,面罩通气也应尽可能减少摩擦,因此术中呼吸管理尤为重要。
地佐辛注射液为合成的阿片受体激动-拮抗剂,主要激动分布于大脑皮层的κ受体,部分拮抗μ受体,很少对δ受体起激动作用[5],其镇痛作用与吗啡相当[6]。静脉注射15 min内起效,作用时间3~6 h[7]。研究表明,将地佐辛用于小儿手术可以获得良好的镇痛效果,且不影响患儿苏醒[8]。地佐辛用于麻醉诱导可预防丙泊酚静脉注射痛[9],且可减少术后痛觉过敏、躁动的发生[10]。盐酸纳布啡是一种强效镇痛剂,能与κ、μ和δ受体结合,激动κ受体,拮抗μ受体,镇痛效果与吗啡相当[11],对呼吸影响轻微且有封顶效应,被广泛应用于小儿麻醉中[12]。唐曙华等[13]将纳布啡用于无痛肠镜检查,观察其对患者膈肌的影响,发现膈肌运动的抑制程度减轻。结合两种药物的特点和先天性EB患儿的麻醉管理要点,本研究将地佐辛0.2 mg·kg-1和纳布啡0.2 mg·kg-1用于先天性EB患儿扩创术的诱导,术中泵注短效的丙泊酚和瑞芬太尼,既保证手术需要,又不影响患儿苏醒,将对呼吸的影响降至最低,且不影响镇痛效果。对该类患者首次进行粘连松解术后需行3~5次扩创术才能愈合,本研究采用随机数表法进行分组,提高了研究的同质性和可比性。本研究结果显示,两组体动发生率无明显差异,说明二者剂量为0.2 mg·kg-1时的镇痛强度相当。
先天性EB患者多为学龄前儿童,因此本研究把心率作为影响血流动力学的主要观察指标。本研究结果显示,两组各个时间点心率无明显差异,说明二者对血流动力学的影响相似。本研究结果也显示,在T1时间点地佐辛组RR、SpO2均高于纳布啡组,术中呼吸抑制发生率低于纳布啡组。出现此结果可能的原因如下:(1)与δ受体相关,汪春运[14]发现δ受体可强化舒芬太尼的呼吸抑制作用,降低呼吸频率,因纳布啡与δ受体结合而出现此结果;(2)出现在T1时间点,可能与两种药物的起效时间相关,地佐辛起效时间是15 min内,而纳布啡静脉给药后2~3min起效,所以在T1时间点地佐辛组对RR、SpO2的影响小于纳布啡组。本研究发现,地佐辛组术后头晕、恶心发生率均低于纳布啡组,头晕、恶心主要与激动μ受体有关,两种药物均部分拮抗μ受体,出现此结果的原因可能与两者的血浆半衰期有关,静注10 mg地佐辛,平均血浆半衰期为2.4 h,纳布啡的血浆半衰期为5 h,本研究手术时间较短可能是出现此结果的原因,具体机制还需要进一步临床验证。
综上所述,将地佐辛应用于先天性EB外科治疗的麻醉效果优于纳布啡。

