不同压力无创正压通气对AECOPD 合并II 型呼吸衰竭的疗效分析
龚 敏,杨浩军,金 瑶
(湖南师范大学附属第二医院,中国人民解放军联勤保障部队第九二一医院,长沙 410003)
慢性阻塞性肺疾病(chronic obstructive pulmonary disease,COPD),是一种以持续存在呼吸道症状以及持续性气流阻塞为特征的可防可治的肺部慢性疾病,临床主要表现为慢性咳嗽、咳痰、气短或呼吸困难等。吸烟率上升和老龄化的加剧是慢阻肺发病率上升的主要原因,可预见越来越多的人将死于慢阻肺及其相关疾病[1]。虽然慢性阻塞性肺病是一种常见的可预防和可治疗的疾病,但它仍然是全球健康的主要问题之一[2]。在COPD 终末期时出现低氧血症和(或)高碳酸血症[3],部分患者会并发呼吸衰竭,其致残率、致死率较高[4]。如果不采取有效的干预措施,将会严重影响患者的劳动力及生活质量,并造成巨大的社会和经济负担[5]。无创正压通气(NIPPV)是有效治疗呼吸衰竭的重要方法,早期应用 NIPPV 可以减少气管插管率和由气管插管引起的并发症与死亡率,但目前仍有较高的 NIPPV 失败率[6-7]。合理的压力参数设置是保证疗效和理想依从性的重要方面。但临床上对AECOPD 合并II 型呼吸衰竭的患者,使用NIPPV 时压力参数如何设置没有统一的标准和规范,特别是吸气压(IPAP)是设置的高一点好还是低一点好,没有达成共识,本研究旨在探讨不同压力无创正压通气对AECOPD 伴II 型呼吸衰竭患者的临床疗效及不良反应、住院时间、死亡率的影响。
1 资料与方法
1.1 一般资料 选择2019 年12 月~2020 年12 月湖南师范大学第二附属医院呼吸内科住院治疗的AECOPD 患者60 例,随机分为2 组,即高压力通气组30 例和低压力通气组30 例。纳入标准:明确诊断为AECOPD,并且血气结果PaO2<60mmHg,同时伴有PaCO2>50 mmHg 的患者;排除标准:①大咯血、气胸;②昏迷或意识消失患者、气道分泌物过多有严重窒息风险者;③合并心、肝、肾等严重慢性疾病;④病情加重需要气管插管治疗的患者;⑤拒绝配合临床试验及无法交流者。两组患者年龄、性别、身高、体重、COPD病程等一般资料比较均无统计学差异(P>0.05),具有可比性,见表 1。60 例研究对象中共有51 例完成本研究(其中低压力组24 例,高压力组27 例)。本研究经湖南师范大学附属第二医院伦理委员会批准,患者及其家属均知情同意并签署知情同意书。

表1 治疗前两组患者的一般资料对比
1.2 方法 两组患者都进行常规治疗,包括吸氧、扩张气道、抗感染、营养支持等对症治疗,在常规治疗基础上使用瑞思迈公司生产的双水平无创呼吸机治疗,并根据脸部舒适度选择合适的鼻面罩,固定并检查是否漏气。呼吸机模式设置为ST 模式;氧气浓度3~4mmol/L;低压力组呼吸机参数设置为IPAP:12~16cmH2O,EPAP:3~4cmH2O;高压力组呼吸机参数设置为IPAP:20~24cmH2O,EPAP:3~4cmH2O;呼吸频率15 次/分;每次通气4h,每天3 次,检测并记录治疗前及治疗后2h、24h、72h 的PaO2、PaCO2、pH 值。
1.3 观察指标 ①两组患者均在无创通气治疗前及治疗后2h、24h、72h 测定PaO2、PaCO2、pH 值。②两组患者的胃肠胀气、面罩压迫皮肤损伤等不良反应、住院时间、死亡率等。
1.4 统计学处理 应用SPSS 25.0 对数据进行分析,计数资料采用χ2检验或者Fisher 检验 、计量资料用均数±标准差表示,两组间的比较采用独立样本t 检验,2 组治疗前后的比较采用配对样本t 检验,P<0.05 为差异有统计学意义。
2 结果
2.1 两组患者治疗前、后血气PaO2、PaCO2、pH 值的比较 由表2 可见,两组患者治疗前PaO2、PaCO2、pH值差异无统计学意义(P>0.05);两组治疗后2h、24h、72h 各指标与治疗前比较差异具有显著性(P<0.05);两组治疗后24h、72h PaO2、PaCO2、pH 值与治疗后2h比较具有明显差异(P<0.05);两组治疗后72h PaO2、PaCO2、pH 值与治疗后24h 比较差异具有统计学意义(P<0.05)。高压力组2h、24h、72h PaO2、PaCO2、pH 值与低压力组比较差异具有统计学意义(P<0.05)。
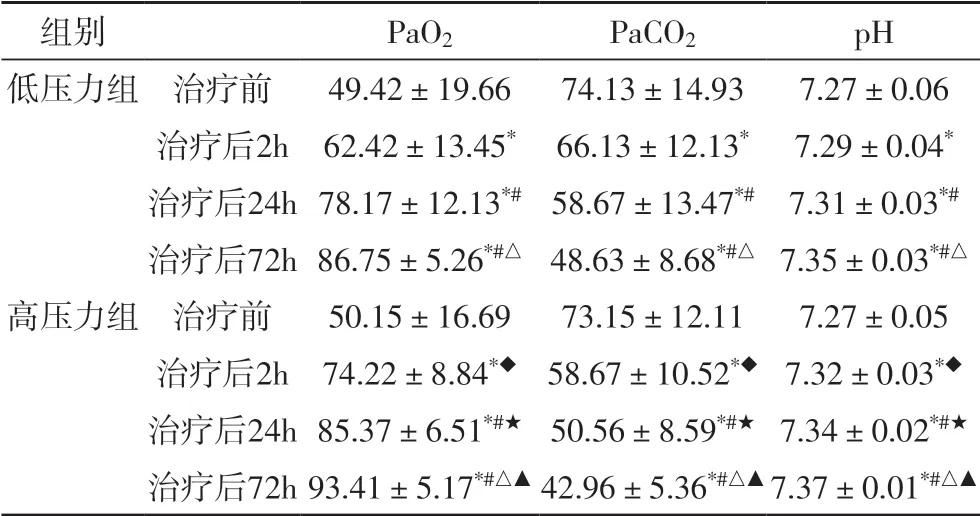
表2 两组患者治疗前PaO2、PaCO2、pH值比较
2.2 两组患者治疗后住院时间、不良反应发生率、死亡率比较 高压力组住院时间(12.44±0.9)d 明显短于低压力组(12.44±0.9)d,差异具有统计学意义(P<0.05),但两组患者不良反应发生率、死亡率对比无明显差异(P>0.05),结果见表3。

表3 两组患者治疗后住院时间、不良反应发生率、死亡率比较
3 讨论
COPD 的发病机制复杂,通常认为与炎症、氧化应激、蛋白酶 - 抗蛋白酶失衡等有关[8]。随着病情进展,气道阻塞、肺实质破坏、肺血管异常等因素进一步加重,慢阻肺患者可出现低氧血症和(或)高碳酸血症[4],患者出现严重的通气功能障碍使得大量二氧化碳潴留,进而引发高碳酸性呼吸衰竭[9]。临床表现为气道气流受到限制,呼吸频率加快,呼吸肌负荷加重,最终导致呼吸功能障碍[10]。慢性高碳酸血症是慢阻肺患者预后不良的重要标志[11]。当发生慢性呼吸衰竭,患者就会出现明显的呼吸困难、活动受限、生活质量下降。目前临床对于COPD 的治疗主要包括药物治疗(抗感染、扩张气道、抗炎等药物)、经鼻导管氧疗、机械通气治疗、辅助锻炼呼吸肌治疗及自我戒烟、合理的饮食、情绪管理等,其主要目的在于改善患者的临床症状,控制病情进展。机械通气是治疗呼吸衰竭最直接有效的干预方式,在临床普遍采用的通气治疗中,无创通气治疗是一种无创进入机体的方式,比常规有创机械通气更能维持呼吸道的完整,保持呼吸道的生理功能,稳定呼吸道通气及防御机制,调节肺泡内的气体交换[12-13]。根据国内学者李缨[14]等研究表明无创正压通气通过下列机制而起到治疗作用:①改善肺泡氧合;②增加肺泡通气量,排出CO2;③减轻呼吸肌做功负担。由此可见通过无创辅助通气治疗可防止患者发展成为更严重的呼吸衰竭如肺性脑病或减少死亡的发生率,并且减少有创的机械通气带来的心理压力,相较于有创通气,无创通气在呼吸机休息间隔期间,患者可以正常的交流表达,可以正常饮食、进水、如厕,待病情稳定,可直接对患者进行无创呼吸机的撤机治疗,而不同于有创通气撤机后需要通过无创呼吸机的序惯治疗。
临床上需要解决的问题是如何为患者设定合理的呼吸机压力水平,过高的压力有可能导致病人呼吸机漏气、不耐受,长时间应用后会导致呼吸肌的失用性萎缩;压力水平过低会导致疲劳的呼吸肌得不到休息,难以纠正呼吸衰竭状态[15]等不良的后果。本研究对比了高压力通气组及低压力通气组的临床疗效,结果显示治疗前两组患者PaO2、PaCO2、pH 值无差异,治疗后两组患者PaO2、pH 值均与治疗前对比明显升高,PaCO2较治疗前相比明显降低,并且治疗后高压力通气组的PaO2、pH 值较低压力组升高更明显,PaCO2较低压力组下降明更显,由此说明,两组患者经过无创正压通气均能有效改善血气,但高压力组无创通气较低压力组改善的效果更佳。可能是以下机制发挥了作用:①高强度的NIPPV(无创正压通气)导致吸气和呼气量明显增加进而加快肺泡内的气体交换,快速改善缺氧加快CO2的排出[16];②高强度的NIPPV 可增加呼吸驱动力,可防止高碳酸血症[17-18];③使用高强度的NPPV 时,COPD 患者呼吸肌的表面肌电图(EMG)活跃度会降低,让疲劳的呼吸肌得到更多的休息[19]。一项研究[20]表明长期无创通气并具有足够的压力以改善气体交换和健康相关的生活质量,并未对心脏功能产生总体不利影响。但是,在已有心力衰竭的患者中高强度吸气压力可能会降低心输出量导致缺血缺氧,所以对严重的心力衰竭并伴有呼吸衰竭的患者,在选择选无创正压通气治疗时要慎用高压力,可先考虑较低的通气压力。
Michael Dreher[16]的一项随机对照试验结果提示重度慢性高碳酸血症COPD 患者对高强度的NIPPV 的耐受性更好,特别是在控制夜间通气方面优于传统的低强度NIPPV,因此,高强度NIPPV 在治疗AECOPD 并呼吸衰竭患者中提供了一种新的有希望的治疗方法选择。本研究结果显示:高压力通气组患者住院时间较低压力通气组减少,推测可能降低住院费用,可以减轻患者家庭经济及社会压力。且高压力组不良反应发生率未见明显增加,两组患者病死率无明显差异。
无创正压通气临床上最常见的不良反应为:胃肠胀气、面罩压迫皮肤损伤、漏气、心理恐惧、排痰障碍、误吸,及呼吸机获得性感染。高压力通气可能会更常见这些不良反应,但只要医护人员能熟练掌握无创呼吸机的原理及使用方法,并取得患者的信任,多检查,随时调整参数及面罩舒适度,就能明显的减少不良反应发生,本研究也证明了这点。
无创正压通气对AECOPD 合并 II 型呼吸衰竭治疗效果好,治疗后患者血气较治疗前都有明显改善,但高压力通气组较低压力通气组血气改善更为明显,而且高压力组患者住院时间较低压组缩短,两组都有不同程度的不良反应,但两组不良反应率、病死率无明显差别。

