“体医融合”背景下脑卒中的预防与治疗分析
李 媛
1 前言
体育活动与显著降低心脏代谢风险、增加总体“幸福感”有关,并被视为对整个社会的积极健康做出了巨大贡献。活动对于健康的重要性体现在将运动作为预防和恢复的“药物”[1]。因此,体育运动促进健康政策日益受到重视,也引起广大群众的关注。2017年2月国务院办公厅发布的《中国防治慢性病中长期规划(2017—2025年)》的策略与措施中也提倡促进体医融合,在机构有条件的基础之下开设运动指导门诊,提供运动健康相关服务[2]。这些政策的出台,意味着体育参与体医融合建设工作,充分体现出体育运动在健康中国建设的重要意义。
2018年5月《中国脑卒中大会暨第八届全国心脑血管病论坛》在北京举行,副主任王陇德院士指出实现遏制卒中发病率快速上升的趋势,任重而道远,需要付出坚持不懈的努力。在健康中国的倡导下,如何把握“体医融合”,做到疾病早预防,实现病后愈合率高也成为一大关注点。这必然也会给我国医务人员带来强劲的推动作用,医院康复结合体育运动,开发新模式,帮助病人更早的恢复,是体医融合的发展趋势。
1 体医融合发展的由来
美国是世界上提出“体医结合”概念最早的国家,在19世纪,美国的健康相关专家就将注意力集中在体育与医疗的结合上,进行一系列体育与医疗相关研究论证。由于美国市场的现实条件,在美国医疗和体育有了很好的契合,体医结合取得了很大的突破[3]。美国很多医生将体育融入到医疗当中,对于手术后的患者采用运动疗法和药物相结合。用体育运动代替药物治疗,实现更有效益的恢复,很多慢性病人能够回归家庭[4]。回顾我国近年来慢性病的发病状况,追其根源多是由高血压、高血脂、高血糖引起,它们成为现代社会中的“富贵病”。随着生活水平提高,久坐不动,会导致肥胖,进而诱发脑卒中。“体医融合”已经在我国《中国防治慢性病中长期规划(2017—2025年)》中提及,将体医融合融入健康中国的根本规划,实现全体人民健康身体、健康环境、健康生活的奋斗目标。
2 脑卒中的内涵和发病机制
脑卒中(cerebral stroke)又称为“中风”,属于脑血管疾病,是由于血管突然破裂或者因阻塞导致血液不能够流入大脑,引起脑组织损伤的一种疾病,包括缺血性和出血性卒中[5]。其中前者的发病率高于后者,占总发病率的60%-70%。据调查,我国第一大死亡原因是脑卒中,它也是导致成年人残疾的一个关键因素,特点是发病率高、死亡率高、致残率高。据WHO调查显示:中国是脑卒中发病率最高的国家,与美国相比较,比其高出一倍。导致脑卒中发病的原因主要有以下几点:高血压、高血脂、糖尿病、肥胖、冠心病、吸烟酗酒,年龄等。长期大量摄取食物,饭后不运动,成为我国居民的普遍生活现状。《2018中国卫生健康统计提要》显示,2017年脑血管病占疾病死亡比例在农村为23.18%、城市为20.52%,这意味着每5位死亡者中就至少有1人死于中风。
3 服务居民促进体医深度融合的路径
3.1 体医融合下脑卒中的预防
加强体育锻炼是世界上很多国家预防和控制慢性病重要方法之一,美国在心脑血管疾病和糖尿病的预防计划中,将运动处方列入到其中。而且有“有氧运动之父”之称的库珀通过大量实例表明适当的体育锻炼能够将各种因素导致的死亡率降低58%。根据体育总局刘国永司长指出:全民阳光健身工程是实现居民健康的重要路径。2017年4月,国家成立“体医融合促进与创新研究中心”。体医融合已经迫在眉睫,同时也是势在必行。体医融合可以实现运动的安全性、科学性和可持续性。现阶段如何实现体医融合来预防脑卒中的发病,是一大关注点。
郭建军指出,为了更好推进体医融合,关键在于体育部门和医疗机构的配合,利用各自的优势,实现效益的最大化[6]。体育部门有场地资源、人力资源和专业的运动技术等,但是运动中出现突发情况对于体育机构来说是棘手的问题,如何避免这些问题需要医务人员的参与。而医院拥有专业的医师团队,可以把医院的力量和体育专业人员联系起来。具体如下:(1)各大体育机构设置医疗服务站,并对体育专业人员传播医疗知识,对于事故的发生能够及时有效的处理,避免错过最佳抢救期。(2)体育机构要鼓励运动人群定期进行身体检查,做到疾病早发现早治疗,努力将发病率降到最低。(3)政府相应部门做好宣传工作,让广大群众了解疾病的基本情况,以及疾病发生时的症状。结合体育,做好宣传,鼓励大众参与到运动中来。另一方面专业运动指导师也要做好引导,因人而异,对于不同的身体状况采取合适的锻炼模式。
脑卒中的发病预兆通常是头眩晕、肢体麻木活动不灵敏、突然不明状况的摔倒、意识丧失、恶心呕吐等一系列情况。很多病人在出现症状后并未意识到身体是卒中的前兆,选择休息,错过了最佳的救治时间。如果我们宣传到位,群众居民对于卒中的发病状况和基本表现已经熟知。在遇到紧急发病的情况,可以根据自己的情况了解到大致的病型,采取合适的姿势,进行及时有效的治疗[7]。体医融合需要做到疾病的预防,一方面医疗部门做好脑卒慢性病的宣传教育工作,对患者及家属介绍卒中的发病机制,如果希望避免卒中的发生,日常生活中需要注意(1)合理的饮食习惯,减少油炸食品的摄入,戒烟戒酒,采取营养的膳食搭配。(2)避免熬夜,正常人熬夜会导致免疫功能失调,严重影响身体器官的正常代谢,进而引发一系列疾病。高血压患者,熬夜会导致交感神经兴奋,进而出现血管收缩,心率加快,血压上升,造成猝死等情况的发生。(3)注意个人卫生,将健康看作首位,经常参加体育锻炼,避免肥胖现象。据数据显示脑卒中导致的死亡人数已占到全国总死亡人数的86.6%,慢性病负担占到总疾病负担的70%[8]。我们也会经常看到身边有人转发“水滴筹”,可见慢性疾病在我们身边随处可见,预防才是关键。
3.2 体医融合下脑卒中的治疗
2018年10月29日是第13个“世界卒中日”,主题是“战胜卒中,再立人生”。为了能够更好地防治脑卒中,很多医院在诊楼前,举办“世界卒中日义诊活动”。曾在美国工作的李光熙邀请健身专业人员宋建钧,跨界参与慢性疾病患者的康复治疗。他认为要“引导病人向运动要健康”,在医院内开设运动场所,每周定期向慢性病人开放。通过医生和运动专家产生合力,让一些慢性病患者从减少药物到摆脱药物,病人真正享受到运动带来的益处,从而接受这种新鲜疗法[9]。而与药物治疗不同的是运动治疗成本低、效果好,且运动也是一项长期有效的干预机制,一旦病人将其融入到自己生活方式中,就会为健康提供长期有效的动力,切身体会到“运动是良医,运动是良药”的内涵[10]。对于慢性病的治疗,具体体医融合路径如图:
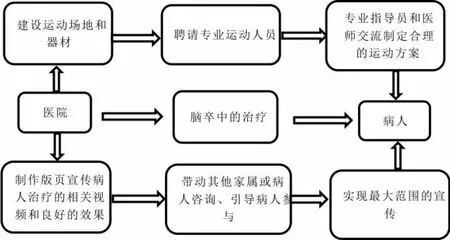
需要强力发展与脑卒中术后康复相关的体育医疗产业,建立体育指导师、医师和康复技师相互协作、共同促进的健康管理模式。在医院形成一套完整的医疗体系,从卒中病人入院治疗,到病情的稳定,再到术后的康复,实现良好的衔接,让体育和医疗彼此融合[11]。所以,首先应该从高级别的医院开展,针对康复科室开设运动场所,邀请知名体育专家指导,满足病人的场地和技术基本条件。
脑卒中发病后,是由专业的医师负责治疗,病人在很大程度上把个人安危都寄托在医师的身上[12]。偏向于体育的专业人员,在体医融合的过程中,很大程度得不到病人的认可,对于体医融合也是不可避免的问题。因此,前期需要以医生为主导,体育专业人员辅助的模式,在体育和医疗实现很好的融合之后,大众对体医融合有了深刻的认识,体育人员帮助病人运动康复[13]。恢复一定时间段之后,病人基本达到正常人生活标准,可以选择体育人员结合运动营养师共同主导后期的恢复。对于体医融合治疗过程,要制定一系列详细的案例,将卒中病人从发病到康复的日常经历归类总结。体育人员和医师交流分析,制定适合每个病号的康复方案。
4 结论
古人曾说“真正高明的医术是治在病情还未发作之前,这才是精通医术”。如果疾病还未发生或者刚出现苗头的时候,把疾病扼杀在萌芽状态,既减轻了患者的痛苦,也减少家人负担。所以医者不仅仅考虑病人病后的治疗,也应该将自身医疗水平提升,除了自身的专业知识外,如何和体育专业人员共同制定完善的运动处方,实现疾病早预防,减少脑卒中患者的发病率。对于已经发生的卒中,医务人员要本着为民考虑的思想,与体育专业人员交流,如何使用运动处方代替药物处方,减少病人药物的开支和身体承受负担。目前我国脑卒中的发病年龄已经低于三十岁,发病率却在逐年增长。体医融合模式要深入人心,就要宣传到位,制定出完善的方案。

